Проведення хіміотерапії у пацієнтів з порушенням функції нирок
Сивак Л.А.1, Крячок І.А.1, Іванов Д.Д.2, Тарасенко Т.Є.1
- 1Національний інститут раку, Київ
- 2Національна медична академія післядипломної освіти ім. П.Л. Шупика, Київ
 Проведення хіміотерапії у пацієнтів з порушенням функції нирокЗастосування хіміотерапії потребує більшість хворих зі злоякісними новоутвореннями. Найчастішими видами токсичності протипухлинної терапії є гематологічна та негематологічна (гастроінтестинальна, гепато-, кардіо- і нейротоксичність) , проте деякі цитостатики можуть спричинити ушкодження нирок у пацієнтів з порушенням їх функціонального стану та розвиток ниркової недостатності. У статті охарактеризовано вплив хіміопрепаратів на функціональну здатність нирок у хворих та запропоновано тактику ведення таких пацієнтів.
Проведення хіміотерапії у пацієнтів з порушенням функції нирокЗастосування хіміотерапії потребує більшість хворих зі злоякісними новоутвореннями. Найчастішими видами токсичності протипухлинної терапії є гематологічна та негематологічна (гастроінтестинальна, гепато-, кардіо- і нейротоксичність) , проте деякі цитостатики можуть спричинити ушкодження нирок у пацієнтів з порушенням їх функціонального стану та розвиток ниркової недостатності. У статті охарактеризовано вплив хіміопрепаратів на функціональну здатність нирок у хворих та запропоновано тактику ведення таких пацієнтів.
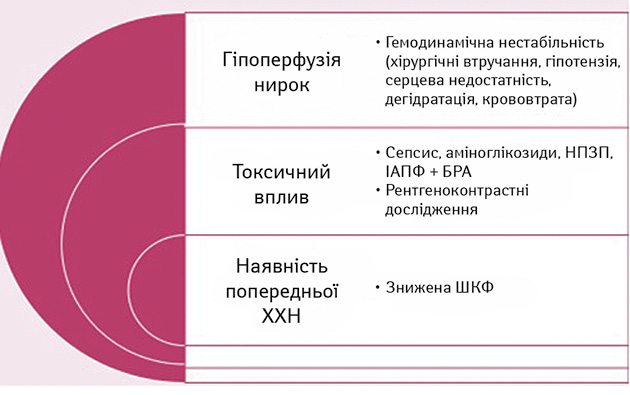
Плануючи проведення хіміотерапевтичного лікування у хворих зі злоякісними новоутвореннями з порушенням функції нирок, окрім стандартних лабораторних показників, необхідно враховувати низку несприятливих факторів, що можуть призвести до виникнення гострого ушкодження нирок (ГУН), підвищити ризик на тлі вже наявної хронічної хвороби (рисунок), таких як: вроджені вади сечовидільної системи (полікістоз нирок, подвоєння нирок, гідронефроз тощо), серцево-судинні захворювання з недостатністю кровообігу, що погіршують нирковий кровообіг, аутоімунні захворювання (системний червоний вовчак, системний васкуліт, ревматизм тощо), обтяжений акушерсько-гінекологічний анамнез, алергічні реакції у анамнезі, в тому числі контраст-індукована нефропатія, нещодавно перенесені інфекції та прийом антибіотиків, потенційно нефротоксичних засобів, характер попереднього протипухлинного лікування [1, 2].
Стадіювання ГУН проводять за класифікацією AKI KDIGO, 2012 [3] (табл. 1).
ГУН у пацієнтів з онкологічними захворюваннями можуть бути зумовлені пухлинним процесом: синдромом пухлинного розпаду і блокування канальців уратами, пухлинними білками, тромботичною мікроангіопатією, синдромом синусоїдальної оклюзії, зовнішньою компресією чи внутрішньою обструкцією сечовивідних шляхів пухлиною, нирковим блоком, пухлинними масами чи згустками крові.
До факторів ризику лізису пухлини з нирковими ускладненнями відносять: масивний некроз пухлини великого розміру та її швидкий ріст, високу чутливість пухлини до хіміопрепаратів, гіпокаліємію чи гіпофосфатемію, необхідність у відновленні об’єму циркулюючої крові і корекції периферичної вазодилатації [4]. Підтримання нормального об’єму циркулюючої крові та венозного тиску, призначення алопуринолу, а за розрахункової ШКФ <60 мл/хв — фебуксостату і препаратів уратоксидази (чи підлужування сечі) — рекомендується з метою профілактики ускладнень.
До початку будь-якого хіміотерапевтичного лікування необхідно визначати кліренс креатиніну за формулою GFR-EPI (онлайн-калькулятор, наприклад: http://nephrology.kiev.ua) або за формулою Calvert (1989) для карбоплатину:
- доза карбоплатину = AUC (кліренс креатиніну + 25).
AUC = 5–7 при монохіміотерапії та в пацієнтів, які не отримували лікування.
AUC = 4–6 при використанні карбоплатину в комбінації та в пацієнтів, які отримували лікування.
Пропонується нижченаведена тактика лікування з урахуванням ШКФ (табл. 2).
| Стадія | Критерій за рівнем креатиніну | Критерій за кількістю сечі |
| 1 | Підвищення ≥26 мкмоль/л протягом 48 год або підвищення ≥1,5 до 1,9 мкмоль/л від останнього відомого значення | <0,5 мл/кг/год протягом >6 год |
| 2 | Підвищення ≥2 до 2,9 мкмоль/л | <0,5 мл/кг/год протягом >12 год |
| 3 | Підвищення ≥3 або ≥353,6 ммоль/л, для дітей віком до 18 років —ШКФ <35 мл/хв/1,73 м² або початок нирково-замісної терапії | <0,3 мл/кг/год протягом >24 год або анурія 12 год |
| ШКФ, мл/хв | Заходи |
| ≥60–90 | Проведення хіміотерапії з профілактичними заходами |
| ≥45–60 | Оцінка необхідності проведення хіміотерапії в певний момент, проведення хіміотерапії з профілактичними заходами |
| ≥30–45 | Відтермінування хіміотерапії або застосування в нижчих дозах разом із профілактичними заходами |
| <30 | За життєвими показниками |
Профілактичні заходи включають гідратацію ізотонічним розчином натрію хлориду (або бікарбонату натрію), призначення сартану (наприклад олмесартану 5–10 мг/добу) при ШКФ >30 мл/хв, статину (2 дні до і 3 дні після). Застосування сартану триває у період хіміотерапії. Загальний алгоритм ведення ГУН наведено в табл. 3.
| Високий ризик | Стадії ГУН | ||
| 1 | 2 | 3 | |
| Зупиніть використання нефротоксичних агентів, якщо це можливо | |||
| Забезпечте волюмічний статус і перфузійний тиск | |||
| Уможливте функціональний гемодинамічний моніторинг | |||
| Моніторуйте концентрацію креатиніну в крові і виділення сечі | |||
| Уникайте виникнення гіперглікемії | |||
| Розгляньте альтернативу проведенню радіоконтрастних процедур | |||
| Неінвазивні діагностичні процедури | |||
| Оцініть можливість інвазивних діагностичних процедур | |||
| Перевірте необхідність корекції доз медикаментів | |||
| Розгляньте необхідність проведення нирково-замісної терапії | |||
| Розгляньте необхідність переведення в блок інтенсивної терапії | |||
| Якщо можливо, уникайте використання підключичного катетера | |||
Слід відзначити, що встановлення підключичного катетера є найбільш виправданим. При високих ризиках ГУН доцільно уникати проведення рентгеноконтрастних процедур (ризик яких розраховується за електронним ресурсом: http://bmc/2org/calculators/cin), використання неселективних нестероїдних протизапальних препаратів (за необхідності препаратами вибору є німесулід або парацетамол) та сечогінних (зокрема фуросеміду і торасеміду) для відновлення діурезу при олігоанурії.
При низьких показниках кліренсу креатиніну можлива лабораторна оцінка предикторів ГУН (у порядку зниження діагностичної значущості), які дозволяють заздалегідь призначати профілактичні заходи:
- желатиназоасоційований ліпокалін нейтрофілів (neutrophil gelatinase-associated lipocalin — NGAL) сечі — прогностична значущість за 48 год до ГУН;
- інсуліноподібний фактор росту — зв’язуючий білок 7 та тканинний інгібітор металопротеїнази сечі (NephroCheck) — прогностична значущість за 24 год до ГУН;
- KIM-1 (kidney injury molecule-1);
- цистатин C — при ШКФ 30–60 мл/хв.
У пацієнтів з високим ризиком розвитку синдрому лізису пухлини необхідний моніторинг діурезу, сироваткових рівнів сечової кислоти, креатиніну, сечовини, калію, фосфору та кальцію, починаючи з 2-ї години після початку лікування [5].
Термінова терапія необхідна при: підвищенні рівня сечової кислоти ≥476 мкмоль/л, гіперкаліємії ≥6 ммоль/л, гіперфосфатемії ≥1,45 ммоль/л, гіпокальціємії ≤1,75 ммоль/л, гіпомагніємії (<0,8 ммоль/л) та в разі будь-якої зміни кожного з показників на 25% від нормальних значень. При такій ситуації невідкладна допомога починається з гідратації до 3 л/м²/добу для забезпечення діурезу від 100 мл/год (незалежно від застосування діуретиків), додавання інгібіторів ксантиноксидази (алопуринол, фебуксостат), введення NaHCO3 до досягнення рН сечі 7,2–7,4.
З метою запобігання уратній нефропатії призначають модифіковану рекомбінантну уратоксидазу 200 мг/кг, у випадку гіперкаліємії — інсулін, декстрозу, глюконат/лактат кальцію.
При поєднанні гіперфосфатемії та гіпокальціємії — введення ацетату чи бікарбонату кальцію перорально, враховуючи можливу преципітацію фосфату кальцію при внутрішньовенному введенні.
У разі відсутності ефекту застосування консервативної терапії упродовж 4–6 год розглядається питання щодо ниркової замісної терапії діалізом. Показання до проведення діалізу наведено в табл. 4 [6].
| Анурія понад 24 год або олігоанурія понад 3 доби |
| рН крові <7,1 (1А) |
| Гіперкаліємія >6,5 ммоль/л (1А) |
| ШКФ <7,5 мл/хв або креатинін крові >0,4 ммоль/л і/або сечовина >35 ммоль/л і щодобовий приріст >25 ммоль/л |
| Ускладнення гострої ниркової недостатності/ГУН (гіперволемія, уремічний перикардит, набряк легень, некоригована гіпертензія, уремічна кома — 1А) |
Нефротоксичність може проявитися при використанні схем хіміотерапії із застосуванням препаратів платини, гемцитабіну, метотрексату, мітоміцину, L-аспарагінази, нітрозосечовини. Деякі протипухлинні препарати можуть призвести до загострення вже існуючої хронічної ниркової недостатності. Тому цисплатин, метотрексат, стрептозотоцин у такому випадку застосовувати протипоказано, а циклофосфамід, блеоміцин, мелфалан, 6-меркаптопурин, азатіоприн і 6-тіогуанін призначають у дозах, скоригованих відповідно до розрахункової ШКФ за формулою GFR-EPI [6].
Розвиток тяжкого геморагічного циститу при застосуванні циклофосфаміду потребує збільшення діурезу до 1,8–2 л/добу. Водночас слід уникати надмірного діурезу (>2,5 л/добу) за будь-яких умов проведення лікувально-профілактичних заходів.
Основний принцип профілактики нефротоксичності хіміотерапії базується на подовженні терміну введення необхідних доз препаратів на фоні бікарбонатної гідратації з посиленням діурезу, що сприяє розбавленню метаболітів у сечі.
Для запобігання нефротоксичності цисплатину необхідно забезпечити адекватну гідратацію з введенням фізіологічного розчину натрію хлориду або бікарбонату натрію. Профілактика ускладнень нефро- і уротоксичності похідних нітрозосечовини полягає в додаванні в схему хіміотерапії 2-меркаптоетансульфонату натрію (месна), що здійснює дезінтоксикацію токсичного продукту метаболізму цих цитостатиків — акролеїну — у нирках та сечових шляхах. При реакції месни з акролеїном утворюється стабільний тіоефір — внутрішньоклітинний цистеїн, необхідний для детоксикації. Месну повільно вводять внутрішньовенно струминно в разовій дозі 20% від разової дози цитостатика одночасно з ним та через 4 і 8 год після його введення. При безперервній інфузії (24 год) месну необхідно вводити в дозі 20% від дози цитостатика на початку інфузії, надалі — в дозі 100% від дози цитостатика у вигляді 24-годинної інфузії, після закінчення введення цитостатика месну продовжують вводити ще 6–12 год у тій самій дозі. Гранична разова доза месни становить 60 мг/кг. Месну також призначають як для профілактики, так і для лікування геморагічних циститів, спричинених циклофосфамідом та іфосфамідом.
Слід відзначити, що наведені рекомендації не мають міцної доказової бази, ґрунтуючись переважно на думці експертів, проте вони продемонстрували високу ефективність у клінічній практиці (табл. 5, 6).
| Препарат | Кліренс креатиніну, мл/хв | |||
| >60 | 30–60 | 10–30 | <10 | |
| Блеоміцин | 100 | 50 | Відміна | Відміна |
| Цисплатин | 100 | 50 | Відміна | Відміна |
| Циклофосфамід | 100 | 100 | 100 | 50 |
| Цитарабін | 100 | 50 | Відміна | Відміна |
| Аспарагіназа | 100 | Відміна | Відміна | Відміна |
| Дакарбазин | 100 | 75 | 50 | Відміна |
| Етопозид | 100 | 100 | 75 | 50 |
| Флударабін | 100 | 75 | 50 | Відміна |
| Гідроксисечовина | 100 | 75 | 75 | 50 |
| Іфосфамід | 100 | 75 | 50 | Відміна |
| Мелфалан | 100 | 75 | 75 | 50 |
| Метротрексат | 100 | 50 | Відміна | Відміна |
| Плікаміцин | 100 | 75 | 50 | Відміна |
| Мітоміцин | 100 | 75 | 50 | Відміна |
| Нітрозопохідні | 100 | Відміна | Відміна | Відміна |
| Пентостатин | 100 | 50 | Відміна | Відміна |
| Топотекан | 100 | 75 | 50 | Відміна |
| Капецитабін | 100 | 75 | Відміна | Відміна |
| Хіміопрепарат | Тип ураження нирок | Клінічна картина | Лікування | Профілактика |
| Цисплатин | Некроз проксимальних звивистих канальців | Нирковий ацидоз канальців | Припинення введення цитостатика. Діаліз. Контроль електролітів |
Гідратація та сечогінні. Дозу розраховувати, зважаючи на кліренс креатиніну. Уникати інших нефротоксичних препаратів |
| Карбоплатин | Канальці | Зниження Mg | Припинення введення цитостатика. Діаліз |
Дозу розраховувати за формулою Calvert. Уникати застосування нефротоксичних препаратів |
| Мітоміцин С | Судинні ураження | Гемолітико-уремічний синдром | Припинення введення цитостатика. Діаліз |
Припинення лікування при досягненні кумулятивної дози 50 мг/м² |
| Метотрексат | Некроз звивистих канальців | Олігурія | Високі дози лейковорину. Олужнення сечі |
Забезпечення адекватної гідратації. Підлужування сечі до рН ≥7. Уникати застосування інших нефротоксичних препаратів |
| Іфосфамід | Гострий тубулярний некроз | Олігурія | Підтримуючий діаліз | |
| Гемцитабін | Судинні ураження | Гемолітико-уремічний синдром | Припинення введення гемцитабіну.Діаліз | |
| Ломустин, кармустин | Інтерстиціальний нефрит | Діаліз | Припинення введення кармустину при кумулятивній дозі 1200 мг/м² |
Список використаної літератури
1. Громова Е.Г., Ларионова В.Б. Снеговой А.В. (2016) Практические рекомендации по лечению органной недостаточности в процессе лекарственного противоопухолевого лечения у онкологических больных. Злокачественные опухоли, 4(2): 451–454.
2. Иванов Д.Д. (2012) Острое повреждение почек. Медицина неотложных состояний, 3.
3. Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney inter., Suppl. 2012; 2: 1–138 (http://www.kidney-international.org).
4. Jeha S. (2001) Tumor lysis syndrome. Semin. Hematol., 10: 4–8.
5. Darmon M., Ciroldi M., Thiery G. et al. (2006) Clinical review: specific aspects of acute renal failure in cancer patients. Critical Care, 10: 211.
6. Іванов Д.Д., Корж М.О. (2014) Нефрологія в практиці сімейного лікаря: 420 с.
Проведение химиотерапии у пациентов с нарушением функции почек
Национальный институт рака, Киев
Национальная медицинская академия последипломного образования имени П.Л. Шупика, Киев
Резюме. Большинству больных со злокачественными новообразованиями необходимо проведение химиотерапии. Самыми частыми видами токсичности противоопухолевой терапии являются гематологическая и негематологическая (гастроинтестинальная, гепато-, кардио- и нейротоксичность), однако некоторые цитостатики могут приводить к повреждению почек у пациентов с нарушением их функционального состояния и развитием почечной недостаточности. В статье охарактеризовано влияние химиопрепаратов на функциональную способность почек больных и предложена тактика ведения таких пациентов.
химиотерапия, нефротоксичность.
Адреса:
Тарасенко Тетяна Євгенівна
03022, Київ, вул. Ломоносова, 33/43
Національний інститут раку
Тел.: (044) 257-93-64
E-mail: tarasenko.te@rambler.ru














Leave a comment