Трансторакальна біопсія під контролем спіральної комп’ютерної томографії в діагностиці пухлин легенів та середостіння
Ярынич К.В., Ярынич В.И., Макарук И.М., Скородумов Ю.А., Могилюк А.В., Тертичная Н.Н., Крамар Т.М., Люля И.Э., Гришко М.П., Калинюк А.С., Михальский А.В.
Резюме. Трансторакальна біопсія (ТТБ) — інвазивний діагностичний метод дослідження, що дозволяє провести біопсію через грудну стінку. ТТБ дає можливість отримати матеріал для цитологічного, гістологічного, імуногістохімічного, бактеріологічного досліджень. У статті надано оцінку діагностичної можливості ТТБ новоутворень легень та середостіння, проаналізовано трьохрічний досвід за період 2012–2015 рр. виконання 135 ТТБ у 133 хворих під контролем спіральної комп’ютерної томографії (СКТ) в КЗ « Кіровоградський обласний онкологічний диспансер». Розмір новоутворень варіював від 5×8 мм до 10 см, глибина залягання пухлини становила 0–45 мм від парієтальної плеври. Результати дослідження: у 80 (59,3%) встановлено злоякісний процес, у 35 (25,8%) — доброякісний; у 8 (5,9%) випадках не вдалося отримати морфологічний матеріал; у 7 (5,2%) випадках результат біопсії був неінформативним; у 5 (3,8%) випадках отримано хибнонегативні результати. Ускладнення: у 12 пацієнтів розвинувся частковий пневмоторакс, що становить 8,9%; легеневих кровотеч після ТТБ не відмічено. ТТБ легень та середостіння під контролем СКТ володіє високою діагностичною цінністю для верифікації об’ємних процесів в органах грудної порожнини.

Трансторакальная биопсия (ТТБ) — инвазивный диагностический метод исследования, позволяющий провести биопсию через грудную стенку. ТТБ дает возможность получить материал для цитологического, гистологического, иммуногистохимического, бактериологического исследований. В статье дана оценка диагностической возможности ТТБ образований легких и средостения, проанализирован трехлетний опыт за период 2012–2015 гг. выполнения 135 ТТБ у 133 больных под контролем спиральной компьютерной томографии (СКТ) в КУ «Кировоградский областной онкологический диспансер». Размер образований варьировал от 5х8 мм до 10 см. Глубина залегания опухоли составляла 0–45 мм от париетальной плевры. Результаты исследования: в 80 (59,3%) установлен злокачественный процесс, в 35 (25,8%) — доброкачественный; в 8 (5,9%) случаях не удалось получить морфологический материал; в 7 (5,2%) случаях результат биопсии был неинформативным; в 5 (3,8%) случаях получены ложноотрицательные результаты. Осложнения: у 12 пациентов развился частичный пневмоторакс, что составляет 8,9%; легочных кровотечений после ТТБ не отмечено. ТТБ легких и средостения под контролем СКТ обладает высокой диагностической ценностью для верификации объемных процессов в органах грудной полости.
Трансторакальная биопсия (ТТБ) — инвазивный диагностический метод исследования, позволяющий провести биопсию через грудную стенку. ТТБ дает возможность получить материал для цитологического, гистологического, иммуногистохимического, бактериологического исследований [1].
Противопоказанием к ТТБ является единственное легкое, легочная гипертензия или артериовенозная мальформация, тяжелая хроническая обструктивная болезнь легких, киста, выраженный кашель, коагулопатия, спонтанное регрессирующее течение заболевания.
Цель исследования — оценить диагностические возможности ТТБ образований легких и средостения, проанализировать трехлетний опыт выполнения ТТБ в КУ «Кировоградский областной онкологический диспансер». Отделение торакоабдоминальной хирургии в диспансере организовано в 2011 г. Процедуру выполняли под контролем односрезового компьютерного томографа «Asteion» Toshiba.
Объект и методы исследования
За период 2012–2015 гг. под контролем спиральной компьютерной томографии (КТ) выполнено 135 ТТБ у 133 больных, из них 86 мужчин и 47 женщин. Возраст варьировал от 27 до 79 лет: 27–40 лет — 5 пациентов, 41–50 лет — 13, 51–60 лет — 39, 61–70 лет — 53, 70–79 лет — 23.
У двух пациентов биопсию выполняли дважды: у одного материал для исследования брали из двух разных образований в одном легком, у второго — из образований, расположенных в правом и левом легком с безопасным промежутком времени между биопсиями.
Перед ТТБ, по ранее выполненному исследованию, устанавливали «метку» на коже в предполагаемом месте прокола. Место прокола грудной стенки определяли индивидуально в зависимости от расположения очага, пути прохождения иглы, удобства пункции, снижения риска потенциальных осложнений. Одним из важных критериев выбора места пункции является расстояние до патологического очага, которое должно быть наименьшим [2].
Для удобства хирургических манипуляций стол для СКТ должен быть установлен в максимально низком положении. Прицельное сканирование выполняли в положении, удобном для проведения биопсии (на спине, животе или боку), с отключенной командой «не дышать», при равномерном, спокойном дыхании пациента (о чем пациент был проинструктирован). При сканировании достаточно использовать самую низкую доступную дозу (наименьшую установку мАс и кВ). Процедура биопсии вместе с предварительной разметкой занимала от 15 до 40 мин.
Для ТТБ использовали автоматизированный высокоскоростной инструмент для биопсии с пружинным механизмом Bard Magnum и биопсийными иглами Bard Magnum Biopsy Needles, США, диаметром 18, 16G типа Tru-Cut (для забора столбика ткани) (рис. 1, 2).

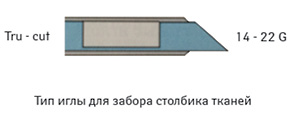
Используемые иглы дают возможность получить столбик ткани длиной 22 или 15 мм. Длина столбика зависит от размеров образования и устанавливается на биопсийном устройстве. Также эта техника пункции дает возможность получить мазки-отпечатки для цитологического исследования.
После контрольного прицельного сканирования выполнялось измерение расстояния от установленной метки на коже до париетальной плевры и от париетальной плевры до опухоли. Проводился прокол иглой мягких тканей грудной стенки до париетальной плевры. Выполнялось повторное сканирование с коррекцией оси иглы с измерением расстояния от конца иглы до края опухоли. Игла устанавливалась у края опухоли или в опухоли. При больших размерах опухоли по данным СКТ выбирали участки, где отсутствует некроз. При ТТБ преобладал вертикальный путь доступа. При изменении на косой путь использовали многоплоскостное переформатирование (MPR) для коррекции наклона иглы (рис. 3-6).
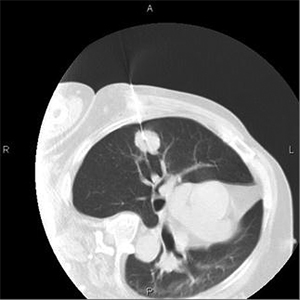
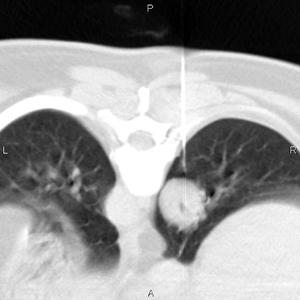
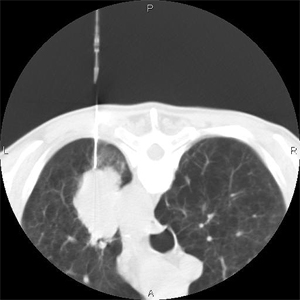
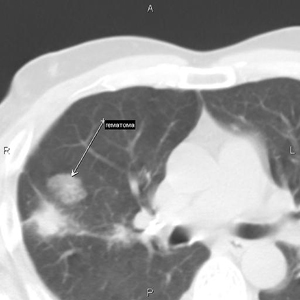
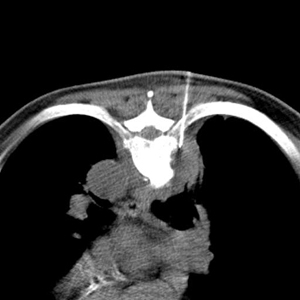
Выполнено 5 биопсий образований средостения (4 — в переднем и 1 — в заднем). ТТБ средостения планировали по данным диагностической СКТ с контрастированием (рис. 7).
Результаты и обсуждение
Размер образований варьировал от 5×8 мм до 10 см (табл. 1). Глубина залегания опухоли составляла 0–45 мм от париетальной плевры.
Таблица 1. Размеры образований грудной полости, подвергшихся ТТБ биопсии под контролем КТ
| Размер образования | Количество биопсий | Процентное соотношение |
| 10–20 мм | 14 | 10,2 |
| 21–30 мм | 36 | 26,3 |
| 31–40 мм | 25 | 18,3 |
| >41 мм | 57 | 41,6 |
| В области средостения | 5 | 3,6 |
| Всего | 137 | 100 |
В 8 (5,9%) случаях не удалось получить морфологический материал по причине развития частичного пневмоторакса, малого размера образований, плотной консистенции, большой смещаемости объекта, расположенного в базальных отделах легкого, приступа кашля у пациента.
После получения столбика ткани для патогистологического исследования выполнялся мазок-отпечаток для цитологического изучения.
В 80 (59,3%) случаях установлен злокачественный процесс, в 35 (25,8%) — доброкачественное образование, подтвержденное динамическим наблюдением или операцией.
У 7 (5,2%) пациентов результат биопсии был неинформативным (мало ткани — 3, получена некротическая ткань — 2, взята легочная ткань — 2).
В 5 (3,8%) случаях получены ложноотрицательные результаты: операция или динамика болезни подтвердили злокачественный процесс.
У всех пациентов с установленным злокачественным процессом по результатам ТТБ расхождений с послеоперационным диагнозом не отмечалось (табл. 2) [3].
Таблица 2. Морфологические результаты ТТБ
|
Патогистологическое |
n |
% |
|
Не получен материал |
8 |
5,9 |
|
Злокачественный процесс |
80 |
59,3 |
|
Доброкачественный процесс |
35 |
25,8 |
|
Неинформативный |
7 |
5,2 |
|
Ложноотрицательный |
5 |
3,8 |
После выполненных ТТБ под контролем СКТ осложнения отмечались в 17 (12,6%) случаях (табл. 3).
Таблица 3. Структура осложнения ТТБ под контролем CКТ
|
Вид осложнения |
Количество осложнений |
Осложнения, требовавшие лечения (дренирования) |
|
Пневмоторакс |
12 (8,9%) |
5 (3,7%) |
|
Легочное кровотечение |
− |
− |
|
Гематома |
3 (2,2%) |
− |
|
Кровохарканье |
2 (1,5%) |
− |
|
Имплантационные метастазы |
− |
− |
|
Всего |
17 (12,6%) |
5 (3,7%) |
У 12 пациентов (11 мужчин и одна женщина) случился частичный пневмоторакс, что составляет 8,9% (по данным литературы, риск пневмоторакса может достигать 40%). Дренирование плевральной полости потребовалось в 5 (3,7%) случаях. Пневмоторакс возник преимущественно у пациентов возрастной группы 61–72 лет (11 случаев). У 3 из них была сопутствующая патология: буллезная эмфизема, интерстициальные изменения, гигантская булла. Выраженной зависимости развития пневмоторакса от размеров образования и расстояния образования от грудной стенки не отмечалось. Размеры образования в большинстве случаев были >30 мм. Для биопсии опухолей с субплевральной локализацией отбирали пациентов, которым нельзя было выполнить биопсию под контролем ультразвукового исследования. Наименьшее образование, из которого взята биопсия, имело размеры 5×8 мм, располагалось субплеврально (верифицирована крупноклеточная карцинома) (табл. 4).
Таблица 4. Количество пневмотораксов в зависимости от глубины расположения образования от плевры
|
Расстояние от плевры до образования |
Количество биопсий |
Количество пневмотораксов |
|
Субплеврально (прилежит к плевре или менее 10 мм) |
52 |
3 |
|
11–20 мм |
50 |
6 |
|
21–30 мм |
24 |
3 |
|
31–40 мм |
6 |
− |
|
>40 мм |
3 |
− |
|
Всего |
135 |
12 (8,9%) |
Легочных кровотечений после ТТБ не отмечалось. В трех случаях (2,2%) по ходу иглы возникли небольшие гематомы, в двух (1,5%) развилось кровохарканье, не требовавшее медикаментозной коррекции и оперативного вмешательства (по данным литературы, частота возникновения кровохарканья достигает 10–25%).
Время написания статьи позволило изучить вероятность развития имплантационных метастазов. После выполненных ТТБ за период с 16.02.2012 г. по 27.05.2015 г. в течение 19–46 мес обсеменения по траектории биопсийной иглы не зарегистрировано.
Выводы
ТТБ легких и средостения обладает высокой диагностической ценностью для верификации объемных процессов, при правильном отборе пациентов, использовании автоматического биопсийного механизма не сопровождается тяжелыми осложнениями.
Список использованной литературы
1. Усачёв В.С. (2016) Трансторакальная пункция под контролем компьютерной томографии. Электронный ресурс. Режим доступа: congress-ph.ru/common/htdocs/upload/fm/cardio-torakal/prez/M19-02-11.pdf.
2. Королёв Д.Г. (2010) Оптимизация трансторакальной пункции в диагностике периферических образований. Автореф. дисс. … канд. мед. наук., Самара: 20 с.
3. Костицын К.А. (2014) Оценка эффективности современных методов первичной и уточнённой диагностики рака лёгкого. Дисс. … канд. мед. наук., СПб.
Адрес:
Могилюк Алла Валентиновна
25011, Кропивницкий, ул. Ялтинская, 1
Коммунальное учреждение
«Кировоградский областной онкологический диспансер»
Тел.: (0522) 22-28-82
E-mail: alla.mohylyuk@gmail.com














Leave a comment