Шванноми голови та шиї. Клінічний випадок великої шванноми кореня язика
Процик В.С., Трембач О.М., Грабовий О.М., Коробко Є.В., Троїцька І.М.
Резюме. Проведено аналіз хірургічного лікування екстракраніальних шванном голови та шиї у 23 хворих. Отримано добрі безпосередні та віддалені результати. Становить інтерес складний випадок як діагностики, так і хірургічного видалення великої шванноми кореня язика.
 Вступ
Вступ
Значне місце серед позаорганних пухлин голови та шиї займають нейрогенні пухлини. Нейрогенні пухлини належать до рідкісної патології, однак за останні роки спостерігається збільшення кількості пухлин нейрогенного характеру. Біля 60% з них становлять шванноми [1].
Шванноми (невролемоми або невриноми) — це доброякісні інкапсульовані пухлини оболонки нервового стовбура, утвореної шваннівськими клітинами. Біля 25% всіх позачерепних шванном виникають у ділянці голови та шиї, але тільки 1% — у ротовій порожнині [2]. Шванноми спостерігаються, як правило, у віці від 20 до 50 років, однаково часто у чоловіків та жінок.
Макроскопічно шванноми виглядають як відмежовані округлі чи овальні вузли з чітко вираженою фіброзною капсулою. Розрізняють шванному власне периферичних нервів — внутрішньочерепну, спінальну, м’яких тканин (внутрішньошкірну) та шванному органну (легень, носа, носоглотки, язика, середостіння, позачеревного простору, навкологлоткового простору та інших) [3–6].
Гістологічно шванноми являють собою веретеноклітинні пухлини, серед яких виділяють 2 типи. Тип Антоні А складається зі щільно запакованих біполярних клітин, які мають нечіткі межі та веретеноподібні ядра. Ці клітини формують так звані палісадні структури або ряди веретеноподібних клітин, які отримали назву тілець Верокаї. Шванноми типу Антоні В мають ретикулярну будову. Їх утворюють рідко розміщені клітини з лімфоцитоподібними ядрами [7].
Клінічна симптоматика шванном голови та шиї різноманітна та залежить від локалізації, розмірів пухлини, вихідного нерва та ступеня залучення нерва в пухлинний процес.
В ділянці шиї частіше за все шванноми локалізуються в зонах сонного трикутника, бокових відділах шиї та більш поширено в парафарингеальному просторі. Шванноми останньої локалізації мають клінічні прояви у вигляді глоткових симптомів і край рідко супроводжуються неврологічними порушеннями, пов’язаними зі стисненням чи подразненням черепно-мозкових нервів та симпатичного нервового стовбура [8].
У результаті впровадження комплексної діагностики з використанням комп’ютерної томографії (КТ), магнітно-резонансної томографії (МРТ), ультразвукової діагностики, ангіографії, удосконалення морфологічного та імуногістохімічного методів дослідження суттєво підвищився рівень діагностики нейрогенних пухлин голови та шиї.
Основним методом діагностики шванном є рентгенологічне дослідження, яке дозволяє виявити патологічну тінь. У більшості випадків рентгенологічно визначають однорідне затемнення округлої, овальної чи дводольової форми. Крім того, КТ дозволяє визначити дійсне розташування пухлини, взаємовідношення з судинними структурами та анатомічними утвореннями.
Кінцевий діагноз нейрогенної пухлини верифікується за результатами цитологічного або гістологічного дослідження матеріалу, отриманого при пункції. Цитологічні особливості нейрогенних пухлин достатньо переконливі, однак для верифікації нозологічної належності пухлини необхідно виконати біопсію з наступним морфологічним, а в ряді випадків й імуногістохімічним дослідженням.
Радикальним методом лікування шванном голови та шиї є хірургічний — повне видалення пухлини. Своєчасно проведена хірургічна операція дозволяє запобігти злоякісній трансформації пухлини та неприємним симптомам, які порушують функції органів.
Поодинокі випадки рецидиву шванноми після хірургічного видалення диктують необхідність спостереження за цією групою хворих протягом 5 років [9].
Матеріали та методи
За період з 2001 по 2011 рр. у відділенні пухлин голови та шиї Національного інституту раку прооперовано 23 хворих з приводу шванноми голови та шиї у віці від 18 до 59 років. Найбільш частою локалізацією шванном була шия — у 14 хворих та навкологлотковий простір — у 5 хворих, рідше — привушна залоза — у 2 хворих, піднебіння — у 1 та корінь язика — у 1 хворого. Осіб чоловічої статі було 10 (43,5%), жіночої — 13 (56,5%). Середній вік прооперованих хворих становив 44,1±10,3 року.
У передопераційний період усім хворим проводили комплексне обстеження, яке включало загальноклінічні дослідження, ультразвукове дослідження зони ураження та черевної порожнини, фіброгастродуоденоскопію, КТ голови, шиї та гістологічне дослідження біоптату з тканини пухлини. Розміри пухлини варіювали від 2,5 до 8 см. У всіх 23 хворих проведено хірургічне видалення шванном.
Результати та їх обговорення
Хірургічне видалення шванном у 22 хворих не викликало складностей, ознак рецидиву в різні строки спостереження не виявлено.
Особливий інтерес представляє незвичайний випадок великої шванноми кореня язика у хворої Р. (33 роки).
Хвора поступила в клініку зі скаргами на утруднене ковтання, дихання та мовлення. Зазначені симптоми з’явилися біля 3 міс тому. Звернулася до спеціаліста-оториноларинголога, який призначив протизапальне лікування. У зв’язку з неефективністю назначеної терапії була направлена до оториноларинголога-онколога, який виявив пухлину кореня язика та направив хвору в Національний інститут раку.
При клінічному обстеженні та проведенні КТ виявлено велику пухлину кореня язика, яка повністю заміщала задньо-нижню його частину, нижнім полюсом прилягала до під’язикової кістки та надгортанника та заповнювала весь просвіт ротоглотки (рис. 1).
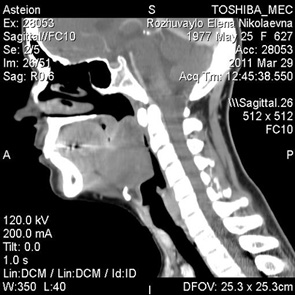
За допомогою біопсійного пістолета«Bard Magnum» та голки для м’якотканинної гільйотинної біопсії було проведено забір матеріалу для патогістологічного дослідження тканини пухлини. Патогістологічний аналіз показав наявність нейрогенної пухлини.
Після повного обстеження хворої було проведено хірургічне втручання.
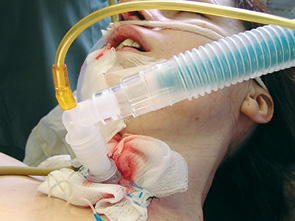
Для застосування ендотрахеального наркозу та безпеки хірургічного втручання під місцевим знеболюванням спочатку виконана трахеостомія з введенням через трахеостому інтубаційної трубки (рис. 2).
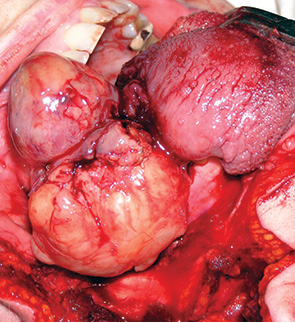
Для доступу до ротоглотки проведено розтин нижньої губи біля правого кута рота через всю її товщину з боку слизової оболонки до перехідної складки, а з боку шкіри — на 1,5 см донизу від нижнього краю нижньої щелепи. Від цього місця виконано розтин шкіри, підшкірного м’яза шиї паралельно нижньому краю нижньої щелепи до рівня кута нижньої щелепи. Слизова оболонка розсічена по перехідній складці до ретромолярної ділянки. Тканини щоки відсічені від зовнішньої поверхні нижньої щелепи від підпідборідної ділянки до рівня кута нижньої щелепи. Пересічена передня піднебінна дужка. Язик за допомогою цапок підтягнуто вперед. Проведено розтин слизової оболонки кореня язика біля основи кулеподібного утворення, що виступає, після чого пухлину мобілізовано та видалено в одному блоці (рис. 3). Основна частина пухлини знаходилася в товщі задньо-нижньої частини кореня язика та прилягала до під’язикової кістки. Після старанного гемостазу рану зашито вікрилом. Тканини щоки укладено на місце та зашито вікрилом і капроном. Макропрепарат — видалена пухлина 8 х 6 х 5 см, щільної консистенції, в капсулі (рис. 4).

Післяопераційний період протікав без ускладнень. Трахеотомічну трубку було видалено на 6-ту добу, шви знято на 8–9-ту добу.
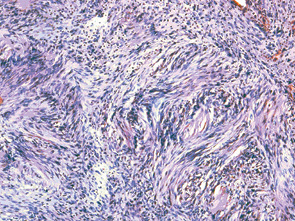
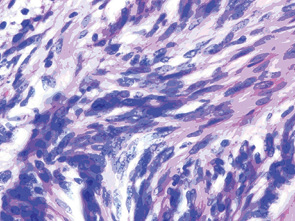
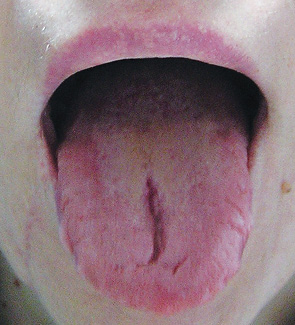
Патогістологічний діагноз видаленої пухлини кореня язика — шваннома (рис. 5, 6). При контрольному огляді через 7 міс ознак рецидиву пухлини немає. Акти мовлення, прийому їжі — без порушень, рухливість язика — у повному обсязі (рис. 7). Смакові відчуття на солодке, кисле та солоне знаходяться в нормі.
ВИСНОВКИ
Шваннома є поширеною пухлиною периферичних нервів. Шванноми в ротовій порожнині зустрічаються рідко. Радикальним методом лікування шванном голови та шиї є хірургічний — повне видалення пухлини.
Проведено аналіз хірургічного лікування екстракраніальних шванном голови та шиї у 23 хворих. Отримано добрі безпосередні та віддалені результати.
Становить інтерес складний випадок як діагностики, так і хірургічного видалення великої шванноми кореня язика.
Література
1. Вагнер Р.И., Єргнян С.М., Келлер Ю.М., Соколова И. А. (2005) Гигансткая невринома шеи, проникающая в грудную полость. Вопросы онкологии, 51(2): 242–244.
2. Giridhar S.N., Samindra M.S. (2010) Schwannoma of the tongue: An unusual presentation in a child. Indian J Dent Res, 21: 457–459.
3. Yao-Chung Hsu, Chung-Feng Hwang, Ruey-Fen Hsu et al. (2006) Schwannoma (neurilemmoma) of the tongue. Acta oto-laryngologica, 126(8): 861–865.
4. Мачаладзе З.О., Давыдов М.И., Полоцкий Б.Е. и др. (2007) Нейрогенные опухоли средостения. Вестник РОНЦ им. А.И. Блохина РАМН, 4(18): 3–11.
5. Boo S.H., Hong J.W., Heo M.J. (2008) A case of neurilemmoma in the nasal vestibule. J. Rinol., 15(2): 140–143.
6. Byung-Joo L., Soo-Geun W., Jin-Choon L. et al. (2007) Schwannoma of tonsil. Ear Nose Throat Journal, 86(6): 354–355.
7. Пальцев М.А., Аничков Н.М. (2005) Атлас патологии опухолей человека. М. Медицина, 424 с.
8. Подвязников С.О. (2011) Неэпителиальные опухоли головы и шеи. Опухоли головы и шеи, 1: 6–14.
9. Hashiba Y., Nozaki S., Yoshizawa K. et al. (2007) Recurrent multinodal neurilemmoma of the female upper lip. Oral & Maxillofacial Surgery, 36(2): 171–173.
Шванномы головы и шеи. Клинический случай большой шванномы корня языка
Национальный институт рака, Киев
Резюме. Проведен анализ хирургического лечения экстракраниальных шванном головы и шеи у 23 больных. Получены хорошие непосредственные и отдаленные результаты. Представляет интерес сложный случай как диагностики, так и хирургического удаления большой шванномы корня языка.
шваннома, голова и шея, хирургическое лечение.














Leave a comment