Карцинома Меркеля: клініка, діагностика та лікування
Коровин С.И., Колесниченко В.О. , Кукушкина М.Н., Паливец А.Ю., Остафийчук В.В.
Резюме. Карцинома Меркеля (КМ) характеризується як агресивним перебігом, так і високою частотою рецидивів і метастазування. Щороку тільки в США реєструють близько 1500 випадків захворювання. Незважаючи на рідкісність цієї патології, 5-річна виживаність при локальному процесі становить 63–67%, а за наявності віддалених метастазів — всього 1–8%. У статті описано доведені етіологічні фактори КМ: ультрафіолетове випромінювання, поліомавірус MCPyV, імунна супресія. Проаналізовано сучасні принципи діагностики та лікування КМ. Стандартом хірургічного лікування є широке висічення пухлини з відступом від країв не менш ніж на 2–3 см. Враховуючи високу чутливість КМ до променевої терапії, її використовують в ад’ювантному режимі в сумарній дозі 40–60 Гр. Незважаючи на низьку ефективність хіміотерапії при цій патології, тривають дослідження із застосування таргетних препаратів.
Резюме. Карцинома Меркеля (КМ) характеризуется как агрессивным течением, так и высокой частотой рецидивирования и метастазирования. Ежегодно только в США регистрируют около 1500 случаев. Несмотря на редкость данной патологии, 5-летняя выживаемость при локальном процессе составляет 63-67%, а при наличии отдаленных метастазов — всего 1-8%. В статье описаны доказанные этиологические факторы КМ: ультрафиолетовое излучение, полиомавирус MCPyV, иммунная супрессия. Проанализированы современные подходы к диагностике и лечению КМ. Cтандартом хирургического лечения является широкое иссечение с отступом от края опухоли не менее 2-3 см. Из-за высокой чувствительности КМ к лучевой терапии последнюю используют в адъювантном режиме в суммарной дозе 40-60 Гр. Несмотря на низкую эффективность химиотерапии при данной патологии, продолжаются исследования по применению таргетных препаратов.

Карцинома Меркеля (КМ), известная также как нейроэндокринная карцинома, — редкая и чрезвычайно агрессивная опухоль кожи, склонная как к местному рецидивированию, так и к лимфогенному и гематогенному метастазированию.
До 1972 г. это заболевание рассматривали как недифференцированный рак кожи. В 1972 г. С. Toker описал 5 клинических случаев опухоли и предложил название «трабекулярная карцинома», основываясь на ее гистологических характеристиках. В 1978 г. С. Tang и С. Toker с помощью электронной микроскопии обнаружили в клетках опухоли интраплазматические нейросекреторные гранулы, сходные с теми, которые выявляют в нейроэндокринных клетках [37]. В 1980 г. С. De Wolf-Peeters предложил название «карцинома Меркеля», ввиду схожести клеток опухоли с нормальными клетками Меркеля, присутствующими в эпидермисе [10].
Эти клетки изначально были описаны как Tastzellen (осязательные клетки) немецким анатомом и гистопатологом F.S. Merkel в 1875 г. В своих ранних исследованиях он обнаружил высокую плотность этих клеток в коже свиней, а их связь с кожными нервами навела его на мысль о роли посредников тактильной чувствительности [28]. При световой микроскопии их достаточно сложно отличить от меланоцитов или клеток Лангерганса, тем не менее легко определить при электронной микроскопии либо при иммуногистохимическом исследовании.
Начиная с 1992 г., когда было выявлено специфическое для КМ иммуногистохимическое окрашивание Cytokeratin 20 (CK20), диагноз КМ устанавливают гораздо быстрее и на более ранних стадиях [31].
В 2004 г. на трансгенной мышиной модели из кожи мыши были выделены нормальные клетки Меркеля. Выявлено, что они обладают возбудимыми кальциевыми каналами и способностью высвобождать нейротрансмиттеры, то есть действительно играют важную роль в кожной осязательной чувствительности [14].
Эпидемиология
КМ относится к редким видам опухоли, однако имеет тенденцию к росту заболеваемости. В частности, в США заболеваемость КМ в 1986 г. составила 0,15 случая на 100 тыс. населения, а к 2001 г. эта цифра возросла до 0,44. На сегодня в США ежегодно диагностируют около 1500 новообразованных КМ, что составляет около 1% от всех злокачественных опухолей кожи. За последние 20 лет эта цифра увеличилась в 3 раза, что связано с внедрением в 1990-х годах в рутинную практику иммуногистохимического исследования, появлением большого числа больных с иммуносупрессией (ВИЧ, хронический лимфолейкоз, больные после трансплантации органов), а также с увеличением количества лиц пожилого возраста, подвергавшихся на протяжении жизни интенсивной инсоляции [17].
Несмотря на то что заболеваемость КМ примерно в 30 раз ниже, чем заболеваемость меланомой кожи, смертность при КМ составляет 46%, что почти в 4 раза больше, чем при инвазивной меланоме (12,5%) [32]. Таким образом, КМ можно назвать наиболее агрессивной опухолью кожи. 5-летняя выживаемость КМ при локальных проявлениях заболевания составляет 63–67%, 39–42% — при поражении регионарного лимфоколлектора и только 1–8% — при наличии отдаленных метастазов [23, 26].
КМ чаще встречается у людей европеоидной расы (заболеваемость составляет 0,23 на 100 тыс. населения), чем негроидной (0,01 на 100 тыс. населения) [23]. Излюбленной локализацией КМ является голова и шея (40%), верхние конечности (19%), то есть места, подверженные хроническому солнечному облучению; однако опухоль может развиваться и в защищенных от солнца местах, включая вульву и ягодицы. Заболевание развивается преимущественно на 6–7-м десятке лет жизни; только в 5% случаев оно возникает в возрасте до 50 лет и чрезвычайно редко встречается у детей [32]. Заболеваемость среди мужчин и женщин приблизительно одинаковая, однако, по мнению некоторых авторов, мужчины болеют несколько чаще, а прогноз лучше у женщин [2].
Этиология
Основными этиологическими факторами КМ являются ультрафиолетовое (УФ) излучение, иммунная супрессия и полиомавирус [39].
Подтверждением роли УФ-излучения в возникновении КМ являются преимущественное поражение представителей европеоидной расы, локализация опухоли главным образом в местах, подверженных хроническому солнечному облучению (голова, шея), повышение заболеваемости КМ в местах с высоким УФ-индексом (Кавказ) [4]. Также доказательством может служить тот факт, что КМ локализуется чаще на левой стороне человеческого тела в странах с левосторонним расположением руля и наоборот [24] (рис. 1). В мультицентровом исследовании доказано повышение риска развития КМ среди лиц, получавших лечение метоксаленом и ультрафиолетом А по поводу псориаза, более чем в 100 раз [27].
![Рис. 1. Частота возникновения КМ в зависимости от интенсивности УФ-излучения [24]](http://www.clinicaloncology.com.ua/uploads/2014/04/wpid11062-wpid-341_01_fmt.jpeg)
Риск развития КМ повышается у пациентов с иммунной супрессией: при ВИЧ-инфекции/СПИДе — в 13 раз, после трансплантации органов — в 10 раз, при хроническом лимфолейкозе — в 30–50 раз [21]. При этом у пациентов, перенесших трансплантацию органов, КМ в половине случаев развивается в возрасте до 50 лет и характеризуется более агрессивным течением: у 68% больных выявляют метастазы в лимфатических узлах, а летальность составляет 60% [34].
В 2008 г. Н. Feng выделил так называемый полиомавирус клеток Меркеля (MCPyV). Доказательством его этиологической роли в развитии КМ являются следующие факты: интеграцию ДНК MCPyV в геном клеток отмечают у 80% пациентов КМ; в нормальной коже и при других дерматоонкологических заболеваниях регистрируют практически полное отсутствие данного вируса (при меланоме и раке кожи — <10%). У больных КМ, по сравнению с общей популяцией населения, чаще выявляют антитела к белковой оболочке MCPyV (88 и 53% соответственно). Несмотря на неопровержимые доказательства роли MCPyV в возникновении КМ, наличие только вирусной инфекции недостаточно для развития КМ. В частности, исследования по серопревалентности показали, что среди общей популяции населения наиболее подверженными действию MCPyV являются дети, тем не менее заболевание в подавляющем большинстве случаев развивается в возрасте после 50 лет. Более того, примерно у 20% больных с подтвержденным диагнозом КМ ДНК MCPyV не выявляют. Это может свидетельствовать как о том, что в некоторых случаях КМ развивается вследствие других причин, так и о том, что данный вирус необходим только для инициации заболевания, а в дальнейшем он может исчезать [18]. J. Burack описал случай полной регрессии КМ у ВИЧ-положительного пациента после начала проведения высокоактивной антиретровирусной терапии [7].
Классификация
В литературе описано 5 систем стадирования КМ, которые были достаточно противоречивы и не удовлетворяли требованиям онкологов [20]. До 2010 г. наибольшее распространение имела 4-стадийная система, предложенная Memorial Sloan-Kettering Cancer Center. Cогласно этой системе выделяли I (наличие только первичной опухоли диаметром2 см), III (поражение регионарных лимфатических узлов) и IV стадию (поражение внутренних органов) [5].
В 2010 г. American Joint Committee on Cancer (AJCC) были приняты первая TNM-классификация, а также стадирование КМ, базирующееся на анализе 5823 клинических случаев [3]. В основе классификации лежат максимальный диаметр первичной опухоли, наличие микро- или макрометастазов опухоли в лимфатических узлах, наличие транзитных метастазов, наличие и локализация отдаленных метастазов (табл. 1, 2) [23].
Таблица 1. TNM-классификация КМ
| Первичная опухоль (Т) | |
| Тx | Первичная опухоль не может быть оценена |
| Т0 | Нет признаков первичной опухоли (поражение лимфатических узлов и/или внутренних органов) |
| Тis | Опухоль in situ |
| T1 | Максимальный диаметр опухоли |
| T2 | Максимальный диаметр опухоли >2 см, но |
| T3 | Максимальный диаметр опухоли >5 см |
| T4 | Первичная опухоль вовлекает фасцию, мышцы, хрящи, кости |
| Регионарные лимфатические узлы (N) | |
| Nx | Регионарные лимфатические узлы не могут быть оценены |
| сN0 | Нет клинических признаков поражения регионарных лимфатических узлов |
| рN0 | Нет гистологических признаков поражения регионарных лимфатических узлов |
| N1а | Микрометастазы в регионарных лимфатических узлах |
| N1b | Макрометастазы в регионарных лимфатических узлах |
| N2 | Транзитные метастазы |
| Отдаленные метастазы (M) | |
| М0 | Нет признаков отдаленных метастазов |
| М1а | Метастазы в коже, подкожной клетчатке, нерегионарные лимфатические узлы |
| М1b | Метастазы в легких |
| М1с | Метастазы в других висцеральных органах |
Примечание:клинические признаки поражения регионарных лимфатических узлов определяют методом пальпации, с помощью компьютерной томографии (КТ), магнитно-резонансной томографии;
микрометастазы не проявляются клинически, только после выполнения биопсии сторожевого лимфатического узла (БСЛУ) либо после профилактической лимфодиссекции;
макрометастазы проявляются клинически и подтверждаются гистологически после выполнения терапевтической регионарной лимфодиссекции;
метастазы, локализующиеся между первичной опухолью и регионарным лимфоколлектором либо дистальнее первичной опухоли.
Таблица 2. Стадирование КМ
| Стадия | Т | N | М |
| 0 | Tis | N0 | M0 |
| ІА | T1 | рN0 | M0 |
| IB | T1 | сN0 | M0 |
| IIA | T2–Т3 | рN0 | M0 |
| IIB | T2–Т3 | сN0 | M0 |
| IIC | T4 | N0 | M0 |
| ІІІA | Т любая | N1a | M0 |
| ІІІB | Т любая | N1b–N2 | M0 |
| ІV | Т любая | N любая | M1 |
Прогноз заболевания в первую очередь зависит от стадии процесса (табл. 3), однако общепризнанными неблагоприятными прогностическими факторами для КМ являются возраст старше 65 лет, мужской пол больного, диаметр первичной опухоли >2 см, локализация на туловище, наличие регионарных либо отдаленных метастазов в момент установления диагноза, наличие клинических проявлений опухоли в течение >3 мес до верификации диагноза [5].
Таблица 3. Выживаемость больных КМ
| Стадия |
1-летняя выживаемость, % |
3-летняя выживаемость, % |
5-летняя выживаемость, % |
| IA | 100 | 86 | 79 |
| IB | 90 | 70 | 60 |
| IIA | 90 | 64 | 58 |
| IIB | 81 | 58 | 49 |
| IIC | 72 | 55 | 47 |
| IIIA | 76 | 50 | 42 |
| IIIB | 70 | 34 | 26 |
| IV | 44 | 20 | 8 |
Диагностика
Из-за редкости данной патологии и неспецифичности внешних признаков более чем в половине случаев (56%) пациенту изначально устанавливают диагноз доброкачественной опухоли (киста, пиогенная гранулема, акнеиформное поражение). При подозрении на злокачественную опухоль дифференциальный диагноз проводят с базально-клеточным и плоскоклеточным раком, кератоакантомой, беспигментной меланомой, раком придатков кожи, дерматофибросаркомой и лимфомой кожи [31].
В 2008 г. M.L. Heath предложил использовать для клинической диагностики КМ аббревиатуру AEIOU, суммаризирующую клинические особенности заболевания, — Asymptomatic (асимптоматическая), Expanding rapidly (быстрорастущая), Immunosuppressed (иммуносупрессивная), Older than 50 years (старше 50 лет), and UV-exposed fair skin (облучаемая УФ-излучением светлая кожа). Почти у 90% больных КМ выявляют 3 и более вышеперечисленных признака [15].
Диагноз КМ устанавливают гистологически и подтверждают иммуногистохимическим исследованием. КМ относится к группе малых клеточных опухолей, которая также включает в себя метастатические нейроэндокринные карциномы (особенно бронхиального происхождения), лимфомы, примитивную периферическую нейроэктодермальную опухоль и мелкоклеточную меланому (табл. 4).
Таблица 4. Иммуногистохимическая дифференциальная диагностика КМ [1]
| Опухоль | Иммуногистохимический маркер | |||||||
| CK pan | CK20 | CK7 | TTF-1 | Chromogranine A | NSE | HMB-45 | CD45 | |
| КМ | + | + | – | – | + | + | – | – |
| Мелкоклеточный рак легкого | + | – | +/– | + | + | + | – | – |
| Злокачественная меланома | – | – | – | – | – | – | + | – |
| Нейроэндокринные карциномы низкой степени злокачественности | + | – | + | + | + | – | – | |
| Злокачественная лимфома | – | – | – | – | – | – | + | |
При гистологическом исследовании КМ представляет собой скопление небольших или средних, круглых или овальных клеток, локализующихся в дерме и распространяющихся в подкожную клетчатку, фасцию, мышцы. Для КМ не характерны поражение эпидермиса, придатков кожи, а также изъязвление эпидермиса. Существуют несколько гистологических подтипов КМ: мелкоклеточный, трабекулярный, промежуточный [38]. Клетки опухоли имеют круглые гиперхромные ядра с небольшими ядрышками и равномерным распределением хроматина в виде «соли с перцем». Для них характерна скудная цитоплазма, наличие митотических фигур, фрагментированных ядер, участков некроза и лимфоцитарных инфильтратов. Лимфоваскулярная инвазия, часто отмечаемая в первичной опухоли, наряду с толщиной опухоли и характером ее роста (узловая или инфильтративная) может служить прогностическим маркером. Более того, этот признак достаточно часто наблюдается даже при отрицательных краях резекции, что может объяснять высокую частоту возникновения локальных рецидивов при узких краях резекции и отсутствии адъювантной лучевой терапии [25].
Ключевую роль в дифференциальной диагностике КМ играет иммуногистохимическое исследование. Клетки КМ экспрессируют CK20 с характерным «перинуклеарно-точечным» рисунком [22]. Опухолевые клетки могут быть положительны относительно нейроэндокринных маркеров (нейронспецифическая энолаза, хромогранин А и синаптофизин) и, как правило, отрицательны относительно TTF-1, S-100 и лейкоцитов общего антигена (табл. 5) [29].
Таблица 5. Иммуногистохимическая дифференциальная диагностика КМ
| Иммуногистохимическиймаркер | КМ | Мелкоклеточный рак легкого | Лимфома | Меланома |
|---|---|---|---|---|
| CK20 | + «перинуклеарно-точечный» рисунок |
− | − | − |
| CK7 | − | + | − | |
| TTF-1 | − | + | − | |
| LCA | − | − | + | − |
| S100 | − | + |
Всем больным с подтвержденным гистологическим диагнозом КМ проводят полный осмотр кожных покровов, пальпацию и, при необходимости, ультразвуковое исследование лимфатических узлов. Мнения онкологов о целесообразности выполнения КТ при КМ разноречивы. Одни специалисты полагают, что у всех больных с подтвержденным гистологическим диагнозом КМ необходимо применять КТ органов грудной клетки, брюшной полости и таза для исключения отдаленных метастазов. Другие считают, что при наличии первичной опухоли и отсутствии клинических признаков поражения регионарных лимфатических узлов нет необходимости в проведении КТ, так как вопрос выявления субклинических метастазов в регионарных лимфатических узлах более успешно решается с помощью БСЛУ. Поэтому данный вид исследования рекомендуется применять только при пальпируемых регионарных лимфатических узлах и при подозрении на отдаленные метастазы. Кроме того, при локализации опухоли в области головы и шеи КТ может быть использована для оценки регионарных лимфатических узлов и исключения поражения головного мозга.
В 2006 г. S. Gupta опубликовал данные о том, что КТ неинформативна по сравнению с БСЛУ для выявления субклинических регионарных метастазов, так как при выполнении КТ теряется 90% положительных случаев. В то же время у больных с низким риском прогрессирования заболевания (небольшие размеры опухоли, отрицательные сторожевые лимфатические узлы) результаты исследования на наличие отдаленных метастазов во всех случаях оказались ложноположительными [13].
Клиника
КМ характеризуется неспецифическими проявлениями. Чаще всего заболевание манифестирует в виде быстрорастущего (в течение 1–3 мес) красного, розового или фиолетового бессимптомного узла, локализующегося в местах, подверженных частому солнечному облучению (однако в 15–20% опухоль образуется в скрытых от воздействия солнца участках), и не превышающего по размерам 2 см в момент установления диагноза. В отличие от меланомы, изъязвление первичной опухоли встречается чрезвычайно редко [35]. Опухоль характеризуется ростом на протяжении нескольких месяцев. В исследовании, проведенном B. Lemos и B. Storer, включающем 5823 пациента, в 66% случаев заболевание характеризовалось только локальными проявлениями, в 27% — поражением регионарных лимфатических узлов и в 7% — отдаленными метастазами [26].
КМ склонна к лимфогенному метастазированию. Примерно у 30–35% пациентов выявляют микрометастазы в лимфатических узлах, поэтому выполнение БСЛУ является необходимой диагностической процедурой, определяющей прогноз заболевания. Общая 5-летняя выживаемость больных с микрометастазами в лимфоузлах составляет 76%, а без их поражения — 59% (р<0,0001) [26].
У 50% пациентов с КМ развиваются отдаленные метастазы, которые могут появляться в любых органах. Чаще всего поражается кожа (28%), лимфоузлы (27%), печень (13%), легкие (10%), кости (10%), головной мозг (6%) и костный мозг (2%) [32].
Приблизительно в 15% случаев встречаются метастазы анонимной КМ в лимфатических узлах и внутренних органах.
Лечение
Лечение КМ зависит от стадии и может включать в себя хирургическое лечение, лучевую терапию и химиотерапию (ХТ). Терапия КМ должна носить достаточно агрессивный характер в связи со склонностью опухоли к развитию локальных рецидивов (20–75%), регионарных (31–80%) и отдаленных (26–75%) метастазов.
Ведущим методом лечения первичной КМ является хирургический. Как отмечено выше, КМ характеризуется высокой частотой местного рецидивирования. В одном из обзоров, включающем 18 публикаций, продемонстрировано, что среди 926 больных КМ в I и II стадии местный рецидив развился у 279 (30,1%). Медиана времени между установлением диагноза и рецидивом — 9 мес [5]. Авторы объясняют это неадекватным хирургическим отступом от края опухоли или отказом от проведения адъювантной лучевой терапии [16]. При хирургическом иссечении опухоли без проведения последующей адъювантной лучевой терапии частота развития местных рецидивов напрямую зависит от отступа от края опухоли: при отступе 0,5 см рецидивы возникают в 100% случаев, при отступе 2,5 см — в 49% [6]. При выполнении микроскопически контролируемой операции по Mohs частота рецидивирования снижается до 16%, а при комбинации с лучевой терапией — до 0% [33].
На сегодня стандартом хирургического лечения является широкое иссечение опухоли с отступом от края опухоли 2–3 см. Следует отметить, что чрезмерно агрессивная хирургическая тактика, включающая ампутации и широкое иссечение в косметически значимых зонах, повышает частоту развития осложнений, снижает качество жизни и удлиняет время до начала проведения лучевой терапии, не улучшая при этом общую и безрецидивную выживаемость.
Регионарную лимфодиссекцию при КМ выполняют при наличии метастазов в сторожевых лимфатических узлах и при клинически определяемых метастазах в регионарных лимфатических узлах [16]. В некоторых ретроспективных исследованиях было показано, что профилактическая регионарная лимфодиссекция снижает риск развития метастазов в регионарном лимфоколлекторе. В то же время высокая чувствительность КМ к лучевой терапии позволяет рассматривать облучение регионарного лимфоколлектора как альтернативу хирургическому лечению, например, при метастазах в сторожевых лимфатических узлах.
КМ является крайне чувствительной к лучевой терапии. Ее можно применять как в виде адъювантной терапии при положительных краях резекции либо экономном иссечении опухоли, что достоверно снижает риск развития локорегионарных рецидивов, так и в виде самостоятельной паллиативной терапии при невозможности хирургического вмешательства [12]. Согласно рекомендаций NCCN суммарная доза облучения при негативных краях резекции первичной опухоли и отсутствии клинически определяемых метастазов в лимфатических узлах составляет 45–50 Гр. При положительных краях резекции первичной опухоли и наличии клинически определяемых метастазов в лимфатических узлах суммарная доза составляет 55–60 Гр. Разовая доза — 2 Гр 5 раз в неделю в течение 4–6 нед.
В 2003 г. L. Mortier опубликовал данные об использовании лучевой терапии у 9 больных КМ в качестве самостоятельного вида лечения; при медиане наблюдения 3 года ни у одного из больных не отмечено рецидива заболевания [30].
Несмотря на то что облучение послеоперационного рубца снижает риск развития рецидива заболевания, по данным некоторых авторов, существует подгруппа больных с прогностически благоприятными факторами, не нуждающихся в адъювантной лучевой терапии. К таким факторам относят небольшой размер опухоли (<1 см), отрицательные края резекции, отсутствие лимфоваскулярной инвазии в первичной опухоли, отсутствие метастазов в сторожевых лимфатических узлах, отсутствие хронической иммуносупрессии. Применение лучевой терапии после агрессивных хирургических вмешательств (ампутации, очень широкое иссечение опухоли с применением кожной пластики) является нецелесообразным [19].
S. Cotter описан случай длительного ответа множественной метастатической КМ нижней конечности на брахитерапию при подведении 12 Гр [9].
В случае выявления метастазов в сторожевых лимфатических узлах может выполняться либо полная регионарная лимфодиссекция, либо облучение всего регионарного лимфоколлектора. Комбинация этих методов при микрометастазах не имеет преимуществ по сравнению с каждым из них в отдельности. При клинически определяемых метастазах их можно назначать совместно.
В связи с низкой эффективностью ХТ при КМ ее не применяют в адъювантном режиме: среди 53 больных с регионарными метастазами, не получавших ХТ, общая выживаемость составила 60%, а среди пациентов, которые получали данный вид лечения, — 40% [5]. В случае развития гипертермии на фоне проведения ХТ в 60% случаев отмечают нейтропению, а у 40% — сепсис. Примерно 4–7% больных погибают во время проведения ХТ, что объясняется преимущественно их пожилым возрастом. Более того, КМ, которая прогрессирует после ХТ, отличается резистентностью к последующей лучевой терапии [38].
При IV стадии заболевания ХТ носит паллиативный характер. Наиболее часто используют химиотерапевтические режимы, применяемые при мелкоклеточном раке легкого и нейроэндокринных опухолях. Применение режима VAC (винкристин, доксорубицин/эпирубицин и циклофосфамид) либо комбинации этопозида с карбоплатином/цисплатином приводит к полной регрессии опухоли в 35% случаев. При этом общая частота объективного ответа на первую линию ХТ может достигать 70% при местно-распространенной форме и 60% — при отдаленных метастазах. Однако в последующем происходит быстрое прогрессирование заболевания. Таким образом, на фоне ХТ достаточно быстро развивается устойчивость к химиопрепаратам, и данный вид лечения не улучшает выживаемость пациентов [36].
В литературе встречаются единичные сообщения об использовании изолированной регионарной перфузии с мелфаланом, применении интерферонов, фактора некроза опухоли, имиквимода и иматиниба. В частности, F. Cirillo и M. Fakiha описали несколько случаев положительного ответа при использовании октреотида (аналог соматостатина), обладающего антипролиферативным действием на нейроэндокринные опухоли и ингибирующего ангиогенез в них [8, 11].
Учитывая то, что медиана безрецидивного периода при КМ составляет около 8 мес и 90% рецидивов возникают на протяжении 24 мес после установления первичного диагноза, в первые 3 года наблюдения рекомендуют осматривать пациентов каждые 3–6 мес. Диспансерное наблюдение должно включать полное обследование кожи и лимфатических узлов, рентгенографию органов грудной клетки, ультразвуковое исследование органов брюшной полости и регионарных лимфатических узлов.
Клинический случай
В мае 2012 г. больная М., 65 лет, обратилась в отделение онкоортопедии, опухолей кожи и мягких тканей (ООКМТ) Национального института рака с жалобами на наличие рецидива опухоли на коже левой щеки (рис. 2).
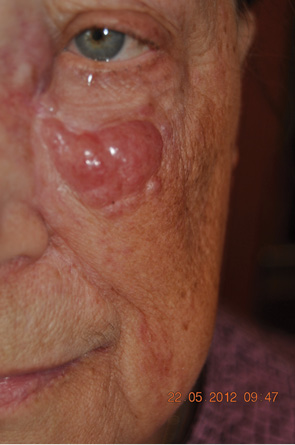
Анамнез заболевания
В декабре 2011 г. пациентка отметила возникновение опухоли на неизмененной коже левой щеки. Обратилась в ГУ «Институт отоларингологии им. проф. О.С. Коломойченка НАМН Украины» (Киев), где ей было проведено хирургическое лечение в объеме иссечения образования с пластикой дефекта местными тканями. Патогистологическое заключение: КМ. Дополнительного специального лечения не проведено.
В марте 2012 г. больная отметила рецидив заболевания. Повторно обратилась в институт, где ей было выполнено иссечение рецидива опухоли.
В мае 2012 г. обратилась уже в Национальный институт рака с очередным рецидивом.
После дообследования был назначен курс лучевой терапии на опухоль в суммарной дозе 40 Гр. После чего отмечена редукция образования на 80%.
В сентябре 2012 г. на контрольном осмотре при проведении КТ головного мозга, органов грудной клетки, брюшной полости и малого таза был выявлен локальный рецидив опухоли и отдаленные метастазы во внутренние органы. Больная получила курс паллиативной ХТ по схеме VAC (винкристин, доксорубицин, циклофосфамид).
На фоне проводимого лечения отмечено дальнейшее прогрессирование заболевания.
Список использованной литературы
- Носко М.Н., Крапельницкий В.А. (2011) Карцинома из клеток Меркеля. Онкология, 13(4): 316–319.
- Agelli M., Clegg L.X. (2003) Epidemiology of primary Merkel cell carcinoma in the United States. J. Am. Acad. Dermatol., 49: 832.
- AJCC: Merkel cell carcinoma (2010) In: Edge S.B., Byrd D.R., Compton C.C., et al., eds. AJCC Cancer Staging Manual. 7 ed. New York, NY: Springer: 315–323.
- Albores-Saavedra J., Batich K., Chable-Montero F. et al. (2010) Merkel cell carcinoma demographics, morphology, and survival based on 3870 cases: a population based study. J. Cutan. Pathol., 37(1): 20–27.
- Allen P.J., Bowne W.B., Jaques D.P. et al. (2005) Merkel cell carcinoma: Prognosis and treatment of patients from a single institution. J. Clin. Oncol., 23: 2300–2309.
- Allen P.J., Zhang Z.F., Coit D.G. (1999) Surgical management of Merkel cell carcinoma. Ann. Surg., 229(1): 97–105.
- Burack J., Altschuler E.L. (2003) Sustained remission of metastatic Merkel cell carcinoma with treatment of HIV infection. J. R. Soc. Med., 96: 238–239.
- Cirillo F., Filippini L., Lima G.F. et al. (1997) Merkel cell tumor. Report of case and treatment with octreotide [abstract]. Minerva Chir., 52(11): 1359–1365.
- Cotter S.E., Devlin P.M., Sahni D. et al. (2010) Treatment of cutaneous metastases of Merkel cell carcinoma with surface-mold computer-optimized high-dose-rate brachytherapy. J. Clin. Oncol., 28(27): 464–466.
- De Wolf-Peeters C., Marien K., Mebis J. et al. (1980) A cutaneous APUDoma or Merkel cell tumor? A morphologically recognizable tumor with a biologic and histologic malignant aspect in contrast with its clinic behavior. Сancer, 46: 1810–1816.
- Fakiha M., Letertre P., Vuillez J.P., Lebeau J. (2010) Remission of Merkel cell tumor after somatostatin analog treatment. J. Cancer Res. Ther., 6(3): 382.
- Garneski K., Nghiem P. (2007) Merkel Cell Carcinoma Adjuvant Therapy: Current Data Support Radiation but Not Chemotherpay. J. Am. Acad. Dermatol., 57(1): 166–169.
- Gupta S.G., Wang L.C., Peñas P.F. et al. (2006) Sentinel lymph node biopsy for evaluation and treatment of patients with Merkel cell carcinoma: The Dana-Farber experience and meta-analysis of the literature. Arch. Dermatol., 142(6): 685–690.
- Haeberle H., Fujiwara M., Chuang J. et al. (2004) Molecular profiling reveals synaptic release machinery in Merkel cells. Proc. Natl. Acad. Sci. U S A., 101(40): 14503–14508.
- Heath M., Jaimes N., Lemos B. et al. (2008) Clinical Characteristics of Merkel Cell Carcinoma at Diagnosis in 195 Patients: the AEIOU Features. J. Am. Acad. Dermatol., 58(3): 375–381.
- Herbst A., Haynes H., Nghiem P. (2002) Adjuvant Radiation and Lymph Node Surgery Should be the Standard of Care for Merkel Cell Carcinoma. J. Am. Acad. Dermatol., 46: 640–642.
- Hodgson N.C. (2005) Merkel cell carcinoma: changing incidence trends. J. Surg. Oncol., 89(1): 1–4.
- Feng H., Shuda M., Chang Y., Moore P.S. (2008) Clonal Integration of a Polyomavirus in Human Merkel Cell Carcinoma. Science, 319(5866): 1096–1100.
- Iacocca M.V., Abernethy J.L., Stefanato C.M. et al. (1998) Mixed Merkel cell carcinoma and squamous cell carcinoma of the skin. J. Am. Acad. Dermatol., 39: 882–887.
- Iyer J., Koba S., Nghiem P. (2009) Toward Better Management of Merkel Cell Carcinoma Using a Consensus Staging System, New Diagnostic Codes and a Recently Discovered Virus. Actas Dermosifiliogr., 100(2): 49–54.
- Jaimes N., Nghiem P. (2007) Chapter 120: Merkel Cell Carcinoma. In: Wolff K., Katz S., Goldsmith L., Gilcrhrest B., Leffell D., Paller A (Eds), Fitzpatrick’s Dermatology in General Medicine. Mosby: 235–260.
- Jensen K., Kohler S., Rouse R.V. (2000) Cytokeratin staining in Merkel cell carcinoma: an immunohistochemical study of cytokeratins 5/6, 7, 17 and 20. Appl Immunohistochem. Mol. Morphol., 8(4): 310–315.
- Kaae J., Hansen A.V., Biggar R.J. et al. (2010) Merkel Cell Carcinoma: Incidence, Mortality, and Risk of Other Cancers. JNCI J. Natl. Cancer Inst., 2: 793–801.
- Kelly G., Paulson B.A., Jayasri G. et al. (2011) Asymmetric lateral distribution of melanoma and Merkel cell carcinoma in the United States. J. Am. Acad. Dermatol., 65(1): 35–39.
- Kukko H.M., Koljonen V.S., Tukiainen E.J. et al. (2010) Vascular invasion is an early event in pathogenesis of Merkel cell carcinoma. Modern Pathology, 23: 1151–1156.
- Lemos B.D., Storer B.E., Iyer J.G. et al. (2010) Pathologic nodal evaluation improves prognostic accuracy in Merkel cell carcinoma: analysis of 5823 cases as the basis of the first consensus staging system. J. Am. Acad. Dermatol., 63(5): 751–761.
- Lunder E.J., Stern R.S. (1998) Merkel-cell carcinomas in patients treated with methoxsalen and ultraviolet A radiation. N. Engl. J. Med., 339: 1247–1248.
- Merkel F. (1875) Tastzellen und Tastkörperchenbei den Haustieren und beim Menschen. Archiv fur Mikroskopische Anatomie und Entwicklungsmechanik, 11: 636–652.
- Moll R., Lowe A., Laufer J., Franke W.W. (1992) Cytokeratin 20 in human carcinomas. A new histodiagnostic marker detected by monoclonal antibodies. Am. J. Pathol., PubMed Abstract, 140: 427–447.
- Mortier L., Mirabel X., Fournier C., Piette F., Lartigau E. (2003) Radiotherapy alone for primary Merkel cell carcinoma. Arch. Dermatol., 139(12): 1587–1590.
- Narisawa Y., Hashimoto K., Bayless T.J. et al. (1992) Cytokeratin polypeptides of Merkel cells in human fetal and adult skin: difference of expression of cytokeratins in epidermal and dermal Merkel cells. J. Invest. Dermatol., 98: 171–180.
- Nghiem P., McKee P., Haynes H. (2001) Merkel Cell (Cutaneous Neuroendocrine) Carcinoma, Chapter in: Skin Cancer volume of the Atlas of Clinical Oncology, American Cancer Society, BC Decker Inc, Hamilton Ontario: 127–141.
- O’Connor W.J., Roenigk R.K., Brodland D.G. (1997) Merkel cell carcinoma. Comparison of Mohs micrographic surgery and wide excision in eighty-six patients. Dermatol. Surg., 23(10): 929–933.
- Penn I., First M.R. (1999) Merkel’s cell carcinoma in organ recipients: report of 41 cases. Transplantation, 68: 1717–1721.
- Rocamora A., Badia N., Vives R. et al. (1987) Epidermotropic primary neuroendocrine (Merkel cell) carcinoma of the skin with Pautrier-like microabscesses. Report of three cases and review of the literature. J. Am. Acad. Dermatol., 16: 1163–1168.
- Tai P.T., Yu E., Winquist E. et al. (2000) Chemotherapy in neuroendocrine/Merkel cell carcinoma of the skin: case series and review of 204 cases. J. Clin. Oncol., 18(12): 2493–2499.
- Tang C., Toker C. (1978) Trabecular carcinoma of the skin: an ultrastructural study. Cancer, 42: 2311–2321.
- Voog E., Biron P., Martin J.P., Blay J.Y. (2000) Chemotherapy for patients with locally advanced or metastaticMerkel cell carcinoma. Cancer, 85(12): 2589–2595.
- Wong H.H., Wang J. (2010) Merkel cell carcinoma. Arch. Pathol. Lab. Med., 134(11): 1711–1716.














Leave a comment