Органозберігаюче лікування інвазивного раку шийки матки: огляд літератури та власний досвід
Свінціцький В.С., Воробйова Л.І., Ціп Н.П., Лигирда Н.Ф., Гончарук І.В.
Зростання кількості хворих на інвазивний рак шийки матки фертильного віку підвищує актуальність розробки органозберігаючих методів лікування цієї групи хворих. Проаналізовані органозберігаючі програми лікування інвазивного раку шийки матки за даними літератури. Клінічні випробування радикальної абдомінальної трахелектомії при лікуванні 27 хворих репродуктивного віку з плоскоклітинним раком шийки матки Т1b1 стадії проведені у відділенні онкогінекології Національного інституту раку. Удосконалені покази до проведення радикальної абдомінальної трахелектомії. Власний досвід проведення радикальної абдомінальної трахелектомії позитивний: тривалість операції — 130±15 хв, об’єм крововтрати — 270±50 мл. Середній ліжко-день — 9±1,2 дні. Найбільший термін спостереження 60 міс. У всіх хворих відновився менструальний цикл, рецидивів захворювання за період спостереження не виявлено. Радикальна абдомінальна трахелектомія — ефективний спосіб органозберігаючого лікування жінок, хворих на інвазивний рак шийки матки Т1b1 стадії.

Рак шийки матки (РШМ) посідає одне з провідних місць в структурі онкогінекологічної патології. За даними ВООЗ, щорічно в світі реєструється 500 000 нових випадків РШМ і щорічно помирають 250 000 жінок [6, 26]. За даними Національного канцер-реєстру України, за останні 7 років відзначається збільшення захворюваності на РШМ і в 2009 р. цей показник становив 18,9 (4764 вперше виявлених хворих) [2, 7]. Частота виявлення інвазивного РШМ (в Т1b стадії захворювання), за даними різних авторів, становить 45–50% [3].
Стандартним методом лікування хворих на інвазивний РШМ (Т1b стадії) протягом останнього століття є операція Вертгейма, яка призводить до втрати репродуктивної функції і зниження якості життя. Виживаність хворих, за даними різних авторів, становить 90–95%[3, 4].
Зростання кількості хворих молодого віку з інвазивним РШМ (Т1b стадії) підвищує актуальність розробки органозберігаючих методів лікування. Важливим аспектом цієї проблеми є розробка методів лікування, що дозволяють зберегти фертильність без порушення онкологічних принципів радикалізму.
Піонерські роботи по проведенню органозберігаючого та функціонально заощадливого лікування злоякісних новотворів органів репродуктивної системи з’явилися наприкінці минулого сторіччя. Найбільш показовою є еволюція функціонально заощадливих хірургічних підходів у лікуванні РШМ.
На сьогодні в літературі описано декілька видів органозберігаючих хірургічних втручань у хворих на інвазивний РШМ: радикальна вагінальна трахелектомія; радикальна абдомінальна трахелектомія; лапароскопічна абдомінальна трахелектомія; глибока ножова ексцизія з лімфаденектомією [14].
Радикальна вагінальна трахелектомія (РВТ) описана D. Dargent у 1994 р. [8, 9, 14, 16]. У Ліоні (Франція) розроблена і виконана черезпіхвова радикальна екстирпація шийки матки з видаленням параметральної клітковини у поєднанні з лапароскопічною лімфодисекцією, що забезпечує необхідний радикалізм і збереження репродуктивої функції у молодих пацієнток з інвазивним РШМ. Цей перший досвід був розповсюджений та впроваджений також в інших клініках. Всього за цією технікою виконано понад 500 втручань та понад 100 немовлят народилося живими [16, 19, 20, 21, 22].
За даними літератури, 7 онкогінекологічних центрів повідомили про результати органозберігаючого лікування молодих пацієнток з інвазивним РШМ. Проаналізовані онкологічні результати (рецидиви та смертність) і акушерські (вагітність, пологи, кількість народжених дітей). Частота рецидивів і смертність після РВТ становлять 4,2 і 2,8% відповідно. Ці показники тотожні класичній радикальній абдомінальній гістеректомії у хворих на РШМ.
Таким чином, частота рецидивів і смертність після лікування початкових форм інвазивного РШМ за стандартними протоколами (з використанням радикальної гістеректомії або променевої терапії), подібні до тих, що виникають після РВТ [13, 15, 16, 17] (табл. 1). Отже, виконання РВТ дозволяє зберегти фертильність у хворих репродуктивного віку (вагітності зареєстровані у 70% пролікованих жінок) без порушення онкологічних принципів радикалізму.
| Автор | Загальна кількість | Гістол. тип пухлини | Розмір пухлини | Час виникнення рецидивів (міс) | Медіана виживаності (міс) | Леталь-ність (%) | ||
|---|---|---|---|---|---|---|---|---|
| SCC | AC | >2см | <2см | |||||
| Shepherd et al. (2006) | 5/123 | — | — | — | — | 34 (15–84) | 45 (1–120) | 4 |
| Hertel et al. (2006) | 4/108 | 1/75 | 3/33 | 1/1 | 3/107 | 14 (3–34) | 29 (1–128) | 2 |
| Mathevet et al. (2003) | 4/109 | 3/76 | 1/19 | 4/28 | 0/68 | 34 (7–93) | 76 (4–176) | 3 |
| Covens (2003) | 7/93 | 4/40 | 3/50 | 1/8 | 6/85 | — | 30 (1–30) | 4 |
| Plante et al. (2004) | 6/82 | 2/42 | 1/30 | 2/8 | 1/64 | 25 (9–60) | 60 (6–156) | 4 |
| Burnett et al. (2003) | 2/21 | — | — | — | — | — | 31 (8–81) | 0 |
| Schlaerth et al. (2003) | 0/12 | 0/4 | 0/6 | 0/2 | 0/10 | — | 48 (28–84) | 0 |
| Загальні дані (%) | 28/548 (5,1%) | 10/251 | 8/141 | 8/47 | 10/334 | 27 (3–93) | 47(1–178) | 17 |
| Автор | Загальна кількість пацієнток | Середній вік (роки) | Кількість пацієнток за стадіями (%) | Кількість пацієнток за розмірами пухлини (%) | Гістологічний тип пухлини | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| IA1 | IA2 | IB1 | <2 см | >2 см | SCC | AC | Інші | |||||
| Shepherd et al. (2006) | 123 | 31 | 0 | 2 (2) | 121 (98) | – | – | 83 (68) | 36 (29) | 4 (11) | ||
| Hertel et al. (2006) | 108 | 32 | 18 (17) | 21 (19) | 69 (64) | 108 (100) | 0 | 75 (69) | 33 (31) | 0 | ||
| Mathevet et al. (2003) | 109 | 32 | 13 (14) | 14 (14) | 56 (59) | 67 (70) | 28 (30) | 76 (80) | 19 (20) | 1 | ||
| Covens (2003) | 93 | 30 | 39 (42) | 22 (24) | 31 (33) | 85 (91) | 8 (9) | 40 (43) | 50 (54) | 3 (3) | ||
| Plante et al. (2004) | 82 | 31 | 4 (5) | 24 (30) | 51 (61) | 72 (90) | 10 (10) | 49 (60) | 32 (39) | 1 (1) | ||
| Burnett et al. (2003) | 21 | 30 | 0 | 1 (5) | 20 (95) | — | — | 12 (57) | 9 (43) | 0 | ||
| Schlaerth et al. (2003) | 12 | 31 | 0 | 8 (80) | 2 (20) | 10 (83) | 2 (17) | 4 (40) | 6 (60) | 0 | ||
| Загальні дані (%) | 548 | 31 | 74 (14) | 92 (17) | 350 (66) | 342/390 (88) | 48/390 (12) | 369 (64) | 185 (34) | 9 (2) | ||
| Автор | Тривалість операції (хв) | Крововтрата (мл) | Гемо-трансфузії | Ліжко-день | Кількість л/в | Ускладнення | ||
|---|---|---|---|---|---|---|---|---|
| Інтраоперац. | Післяоперац. | |||||||
| Shepherd et al. (2006) | — | — | 2 | — | 19 | 6 | 24 | |
| Hertel et al. (2006) | 253 | Немає даних | 1 | 8 (3–23) | 20 | — | 4 | |
| Mathevet et al. (2003) | 161 | немає даних | 6 | 7 | 21 | 2 | 15 | |
| Covens (2003) | 180 | 300 | 3 | 1 | — | 6 | 1 | |
| Plante et al. (2004) | 252 | 254 | 1 | 3,7 (1–9) | 32 | 5 | 13 | |
| Burnett et al. (2003) | 318 | 293 | — | 3 (2–5) | 23 | — | 4 | |
| Schlaerth et al. (2003) | — | 203 | — | 3,2 (2–8) | 23 | 2 | 3 | |
| Загальні дані (%) | 215 | 275 | 13 (2%) | 5 | 23 | 4% | 12% | |
На сьогодні прийняті такі критерії відбору пацієнток для виконання радикальної абдомінальної трахелектомії (РАТ):
- морфологічно підтверджений плоскоклітинний, аденосквамозний рак або аденокарцинома шийки матки;
- бажання жінки мати дітей;
- вік жінки <40 років;
- діаметр пухлини не більше 2 см;
- стадія IA2—IB1 (без ураження капілярного простору);
- стадія IA1 з лімфоваскулярною інвазією;
- довжина шийки матки >2 см;
- відсутність метастатичного ураження тазових лімфатичних вузлів [11, 14, 21].
Пацієнткам, яким виконана трахелектомія, рекомендовано лікарські огляди спочатку кожні 3 міс протягом 2 років, потім кожні 6 міс протягом 3 років і надалі щорічно. Під час кожного візиту виконується кольпоскопія, цитологічне дослідження і фізикальне обстеження. Протягом вагітності такі пацієнтки потребують ретельного медичного супроводу. Бажано спостереження досвідченого акушера, оскільки такі вагітні належать до групи високого ризику невиношування та передчасних пологів. Вагітним після трахелектомії накладають шов по Широдкару, а потім виконують кесарів розтин при доношеній вагітності [16, 27].
Висока онкологічна та акушерська доцільність органозберігаючого лікування молодих пацієнток із інвазивним РШМ підтверджена багатьма незалежними дослідженнями [12, 14, 17, 18, 23, 25] (див. табл. 1–3).
У Квебеку (Канада) планове органозберігаюче втручання виконано 72 хворим. У 10 (12%) жінок органозберігаюча програма лікування була скасована у зв’язку з діагностованим інтраопераційно ураженням лімфатичних вузлів (4 випадки), крайовим ураженням ендоцервікса (5 випадків) та вираженими перітубарними зрощеннями (1 випадок). Виживаність пацієнток без рецидивів становила 95%, незважаючи на те що в обстежуваній групі були пацієнтки з аденокарциномами та з лімфосудинною інвазією пухлин. Після проведеного лікування констатовано 22 вагітності, 12 з них завершились народженням живих дітей шляхом кесаревого розтину [17].
Чеські вчені повідомляють про досвід виконання РАТ у 4 хворих. Всі втручання виконано у пацієнток з РШМ з ІА2—ІВ1 стадії захворювання. Час операції тривав 148–270 хв. Крововтрата — 350–3500 мл [10].
Угорські колеги (Ungar L. та Smith J.R.) виконали РАТ у 5 жінок, вагітність яких була ускладнена РШМ. Дві жінки народили здорових доношених дітей [24]. Цей перший досвід має неабияке значення, оскільки щорічно РШМ діагностується у 10 000–40 000 вагітних жінок. Стандартне лікування призводить до втрати вагітності та неможливості мати дітей в майбутньому.
Англійські фахівці (Shepherd J.H., Spencer C.) повідомляють про досвід виконання РАТ у 123 жінок з початковими формами РШМ. За 45 міс спостереження в 11 випадках виникли ускладнення (2 пацієнткам виконана гістеректомія, 9 жінкам призначена хіміопроменева терапія). Рецидиви діагностовано у 3 жінок (2,7%). В 6 випадках спостерігалися периопераційні ускладнення, у 26 — післяопераційні. 63 жінки мали намір завагітніти. Зафіксовано 55 вагітностей у 26 жінок. За час спостереження народилось 28 малюків, у трьох жінок вагітність досі триває. У більшості жінок розродження здійснено шляхом класичного кесаревого розтину, 7 дітей народилися на 31–36 тиж вагітності [23].
У 2006 р. Plante та співавт. пролікували за органозберігаючою програмою 3 жінок з пухлинами >2 см в діаметрі. Пацієнткам, які наполягали на збереженні фертильності, незважаючи на великі (3–4 см) розміри пухлини, проведена неоад’ювантна (індукційна) хіміотерапія з наступною трахелектомією. Усім хворим проведено по 3 цикли поліхіміотерапії на основі платини. Лікувальний патоморфоз підтверджений відсутністю резидуального інвазивного раку в трьох зразках після трахелектомії. За час спостереження про рецидиви та вагітності не повідомлялося [16].
Про перший досвід виконання РАТ в країнах СНД автори цієї статті доповідали на XI з’їзді онкологів та радіологів України в 2006 р. (Судак, АР Крим, Україна). Російські вчені повідомили про досвід виконання РАТ у 30 пацієнток у 2008 р. [5].
Протягом 2006–2011 рр. в науково-дослідному відділенні онкогінекології НІР РАТ виконана 27 пацієнткам, які бажали зберегти фертильність. Усі хворі мали Т1b1 стадію захворювання. Їхній вік коливався від 23 до 30 років (середній вік — 27,7 ± 3,4 року). В усіх випадках морфологічно підтверджено плоскоклітинну карциному. На етапі попереднього лікування у 14 пацієнток виконана діатермоконізація. Дві пацієнтки мали дітей.
Критеріями ефективності запропонованого органозберігаючого лікування були: відсутність ознак продовження хвороби, відновлення менструальної функції, збереження репродуктивної функції.
Основними етапами РАТ є:
- ретельна тазова лімфодисекція;
- абдомінальна екстирпація шийки матки;
- проксимальна параметректомія з інтраопераційним терміновим гістологічним дослідженням лімфатичних вузлів та гістологічних зрізів з шийки матки;
- формування матково-вагінального анастомозу (рис. 1–3).
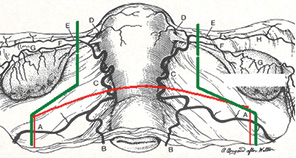
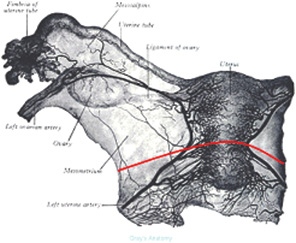
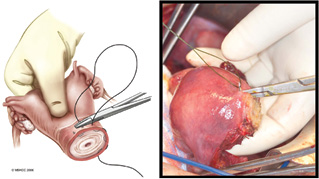
В 1 пацієнтки, якій планувалося лікування за органозберігаючою програмою, виконана гістеректомія ІІІ типу, оскільки інтраопераційно діагностовано ознаки карциноми з інфільтративним ростом у зрізах із проксимального відділу шийки/тіла матки.
Післяопераційний період у більшості хворих (88,9%) пройшов без ускладнень; у 3 пацієнток діагностовані лімфокісти, які регресували після проведення консервативного лікування. У післяопераційному періоді призначали стандартне лікування. Для попередження вагітності всім жінкам призначали низькодозовані комбіновані оральні контрацептиви (кожній хворій індивідуально) строком на 6–12 міс. Диспансерне спостереження передбачало щоквартальний огляд протягом року (рис. 4). При кожному візиті проводили фізикальне та цитологічне дослідження шийки матки, виконували кольпоскопію, УЗД органів черевної порожнини і малого тазу, дослідження маркера плоскоклітинної карциноми (SCCA).
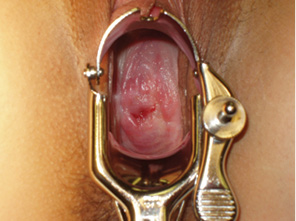
Власний досвід проведення РАТ позитивний: тривалість операції — 130±15 хв, обсяг крововтрати менший, ніж при операції Вертгейма, та становив в середньому — 270±50 мл. Післяопераційний період проходив практично без ускладнень. Середній ліжко-день — 9 ± 1,2 дня. Найбільший термін спостереження — 60 міс.
У всіх хворих відновився менструальний цикл, вагітності не зафіксовані. За період спостереження рецидивів захворювання не виявлено.
Висновки
1. Власний досвід виконання РАТ свідчить про можливість застосування її у лікуванні хворих на рак шийки матки Т1b1 стадії фертильного віку.
2. РАТ дозволяє зберегти репродуктивну і менструальну функції у жінок фертильного віку.
3. Методика РАТ дає змогу покращити психоемоційний стан та якість життя хворих.
4. РАТ може бути альтернативним способом лікування пацієнток з початковими стадіями раку шийки матки, які бажають зберегти репродуктивну функцію.
Разом з тим слід зазначити, що не в кожній лікувальній установі можливе використання подібних лікувальних програм, що не є стандартними сьогодні. Це пов’язано, насамперед, із відсутністю відповідного досвіду, недостатнім матеріально-технічним забезпеченням, а також необхідністю тривалого спостереження за вилікуваною пацієнткою. Всім цим вимогам відповідають тільки спеціалізовані стаціонари. Тому органозберігаюче лікування пацієнток з інвазивним раком шийки матки можливо виключно під контролем досвідчених висококваліфікованих онкогінекологів.
Література
- 1. Бахидзе Е.В. Фертильность, беременность и гинекологический рак. «ДИЛЯ», Москва — Санкт-Петербург, 2004. с.
- 4. Воробйова Л.І. (2004) Стан онкогінекологічної захворюваності в Україні. Здоровье женщины, ч.2 18(2): 4–7.
- 10. Кузнецов В.В., Лебедев А.И., Морхов К.Ю. и др. (2002) Хирургия инвазивного рака шейки матки. Практич. онкол., 3(3):178–182.
- 18. Максимов С.Я., Гусейнов К.Д. (2002) Комбинированное лечение рака шейки матки. Практич. онкол., 3(3): 200–211.
- 25. Новикова Е.Г., Антипов В.А. (2007) Перспективы органосохраняющего лечения инвазивного рака шейки матки. Материалы XI Российского онкологического конгресса 20–22 ноября 2007 года, Москва, с. 22–26.
- 30. Прилепская В.Н. (2007) Профилактика рака шейки матки: методы ранней диагностики и новые скрининговые технологии (Клиническая лекция). Гинекология, 09(1): 2007.
- 39. Федоренко З.П., Гулак Л.О., Горох Є.Л. та ін. (2006) Рак в Україні, 2005–2006. Захворюваність, смертність, виживаність, показники діяльності онкологічної служби. Бюл. Нац. канцер-реєстру України, Київ, № 7.
- 47. Abu-Rustum N.R., Sonoda Y., Black D. et al. (2006) Fertiliti-sparing radical abdominal trachelectomy for cervical carcinoma: technique and review of the literature. Gynec. Oncol., 103(3): 807–13.
- 55. Bafghi A., Castaigne D., Pomel C. (2006) Radical trachelectomy: From the laparoscopic approach to the vaginal route. J. Gynec. Obstet Biol Reprod (Paris), 35(7): 696–701.
- 59. Cibula D., Ungar L., Svarovsky J. et al.(2005) Abdominal radical trachelectomy—technique and experience. Ceska Gynek, 70(2): 117–22.
- 64. Cibula D., Ungar L., Palfalvi L. (2005) Laparoscopic abdominal radical trachelectomy. Gynec. Oncol., 97(2): 707–9.
- 70. Covens A. (2003) Preserving fertility in early cervical Ca with radical trachelectomy. Contemp. Ob. Gyn., 2: 460–466.
- 74. Dargent D., Martin X., Sacatoni A. et al. (2000) Laparoscopic vaginal radical trachelectom. Cancer, 88: 1877–82..
- 79. John B. Schlaerth MD, Nicola M Spirtos, Alan C. Schlaerth MD (2003) Radical trachelectomy and pelvic lymphadenectomy with uterine preservation in the treatment of cervical cancer. Am. J. Obstet Gynec., 188: 29–34.
- 85. Koliopoulos G., Sotiriadis A., Kyrgiou M. et al. (2004) Conservative surgical methods for FIGO stage IA2 squamous cervical carcinoma and their role in preserving women’s fertility. Gynec. Oncol., 93(2): 469–73.
- 91. Mario E Beiner, Allan Covens. (2007) Surgery insight: radical vaginal trachelectomy as a method of fertility preservation for cervical cancer. Nature Clin. Practice Oncol., 4(6): 353–61.
- 97. Plante M., Renaud M.C., Francois H.(2004) Vaginal radical trachelectomy: an safe fertility-preserving surgery. An updated series of 72 cases and review of the literature. Gynec. Oncol., 94(3): 611–3.
- 104. Rob L., Charvat M., Robova H. et al. (2006) Fertility sparing in early cervical cancer today and tomorrow. Ceska Gynek., 71(4): 302–7.
- 110. Renaud M.C., Plante M., Roy M.(2000) Combined laparoscopic and vaginal radical surgery in cervical cancer. Gynec. Oncol., 79(1): 59–63.
- 115. Rodriguez M., Guimares O.,Rose PG. (2001) Radical abdominal trachelectomy and pelvic lymphadenectomy with uterine concervation and subsequent pregnancy in the treatment of early invasive cervical cancer. Am. J. Obstet Gynec.,185(2): 370–4.
- 119. Roy M., Plante M. (1998) Pregnancies after radical vaginal trachelectomy for early stage cervical cancer. Am. J. Obstet. Gynec., 179: 1491–6.
- 122. Roy M., Plante M. (2000) Radical vaginal trachelectomy for invasive cervical cancer. J. Gynec. Obstet Biol Reprod (Paris), 29 (3): 279–81.
- 127. Shepherd J.H., Spencer C., Herod J. et al. (2006) Radical vaginal trachelectomy as a fertility- sparing procedure in women with earli-stage cervical cancer-cumulative pregnancy rate in a series of 123 women. BJOG, 113 (6): 719–24.
- 132. Ungar L., Smith J.R., Palfalvi L. et al. (2006) Abdominal radical trachelectomy during pregnancy to preserve pregnancy and fertility.Obstet Gynec., 108(3 Pt 2): 811–4.
- 137. Wang Y.F., Liu L., Liu F.H. et al. (2006) Modified abdominal radical trachelectomy for treatment cervical carcinomas. Zhonghua Fu Chan Ke Za Zhi, 41(4): 226–8.
- 144. World Health Organization (WHO) (2006) Comprehensive Cervical Cancer Control. A guide to essential practice. Geneva: WHO 2006.Dursun P., LeBlan E., Noguera M.C. (2007) Radical vaginal trachelectomy (Dargent’s operation): a critical review of the literature. Eur. J. Surg. Oncol., 33(8): 933–41.
- 149. Sonoda Y., Chi D.S., Carter J. et al. (2008) Initial experience with Dargent’s operation: the radical vaginal trachelectomy. Gynec. Oncol., 108(1): 214–9.
Органосохраняющее лечение инвазивного рака шейки матки: обзор литературы и собственный опыт
Национальный институт рака, Киев
Резюме. Проанализированы органосберегающие программы лечения инвазивного рака шейки матки по данным литературы. Клинические испытания радикальной абдоминальной трахэлектомии при лечении 27 больных репродуктивного возраста с плоскоклеточным раком шейки матки Т1b1 стадии проведены в отделении онкогинекологии Национального института рака. Усовершенствованы показания для проведения радикальной абдоминальной трахэлектомии. Собственный опыт проведения радикальной абдоминальной трахэлектомии позитивный: длительность операции — 130±15 мин, объем кровопотери — 270±50 мл. Средний койко-день — 9±1,2 дней. Срок наблюдения — 60 мес. У всех больных восстановился менструальный цикл, рецидивов заболевания не выявлено. Радикальная абдоминальная трахэлектомия — эффективный способ органосохраняющего лечения женщин с инвазивным раком шейки матки Т1b1 стадии.
инвазивный рак шейки матки, радикальная абдоминальная трахэлектомия, репродуктивная функция, рецидив.














Leave a comment