Оцінка якості життя хворих після хірургічних втручань через розвиток ускладнених форм раку ободової кишки
Кубрак М.А., Завгородній С.М., Данилюк М.Б.
Резюме. Мета дослідження. Провести оцінку якості життя пацієнтів, яких прооперовано через ускладнені форми раку ободової кишки (РОК) в умовах загальнохірургічного стаціонару. Об’єкт та методи. У групу дослідження увійшов 71 (100%) пацієнт, що був прооперований внаслідок ускладнених форм РОК. У 49 (69,1%) хворих виявлена пухлина товстого кишечнику з гострою кишковою непрохідністю, у 13 (18,3%) — з перфорацією пухлини, у 3 (4,2%) — з гострою кишковою кровотечею, у 4 (5,6%) — поєднання гострої кишкової непрохідності з перфорацією пухлини, ще у 2 (2,8%) — кишкова непрохідність з кровотечею. У 42 (59,2%) пацієнтів оперативне втручання завершилося накладанням колостоми. Через 6 міс після оперативного втручання проведена оцінка якості життя хворих методом анкетування за допомогою опитувальника «SF-36 Health Status Survey». Результати дослідження. За результатами анкетування 59 (83,1%) пацієнтів, середній рівень фізичного компонента здоров’я в досліджуваній групі становив 43,6 (40,7; 47,1) бала, показник психічного компонента здоров’я знаходився на рівні 45,8 (43,1; 49,6) бала. Показник фізичного компонента здоров’я серед пацієнтів, яких прооперовано з накладанням стоми, знаходився на рівні 42,8 (39,9; 45,3), без колостоми — 44,1 (41,3; 48,9) бала, U=185,0; р=0,2738. Показник психічного компонента здоров’я — 40,9 (37,1; 42,8) бала у пацієнтів зі стомами та 47,3 (43,5; 49,4) бала у хворих без накладання стоми, U=415,0; р=0,0081. Висновки. 1. Середній рівень фізичного компонента здоров’я через 6 міс після втручання через розвиток ускладнених форм раку товстого кишечнику в досліджуваній групі становив 43,6 (40,7; 47,1) бала, показник психічного компонента здоров’я знаходився на рівні 45,8 (43,1; 49,6) бала. 2. Найнижчі показники якості життя за шкалою SF-36 відмічено в психічному компоненті здоров’я, а саме в життєвій активності (Vitality — VT), соціальному функціонуванні (Social Functioning — SF) та рольовому функціонуванні, зумовленому емоціональною сферою (Role — Emotional — RE). У фізичному компоненті здоров’я найнижчі показники відмічено в рольовому функціонуванні, зумовленому фізичною сферою (RF). 3. Оперативне втручання через розвиток ускладнених форм РОК, яке завершується накладанням стоми, погіршує якість життя хворих порівняно з нестомованими пацієнтами внаслідок психічного компонента здоров’я (р=0,0081), при цьому не впливаючи на його фізичний компонент (р=0,2738). 4. Погіршення психічного компонента здоров’я у хворих зі стомою відбувається через зниження життєвої активності (р=0,0437), соціального (р=0,0362) та рольового функціонування, зумовленого емоційною сферою (р=0,0178).
Одержано 21.11.2023
Прийнято до друку 11.12.2023
DOI: 10.32471/clinicaloncology.2663-466X.52-4.31391
ВСТУП
РОК за частотою діагностування та поширеністю посідає 3-тє місце у структурі онкопатології світу та 2-ге місце за смертністю. У 2020 р. близько 10,0% усіх смертей від раку у світі пов’язано з цією патологією [1].
Понад 50,0% хворих уперше звертаються за допомогою вже з ускладненими формами раку товстого кишечнику. Це потребує проведення ургентних оперативних втручань, які направлені найперше на спасіння життя пацієнта [2].
У такому разі питання онкорадикальності відходять на другий план, що вкрай негативно впливає на результативність лікування. Протягом 1-го року з моменту виявлення ускладнених форм РОК помирає близько 40,0% пацієнтів [3].
При маніфестації захворювання із симптомів, пов’язаних з ускладненнями первинної пухлини, тактика лікування зазвичай складається з проведення багатоетапного оперативного втручання: на 1-му етапі виконують ургентну мінімальну операцію з виведенням колостоми, а на наступних етапах — видалення пухлини з відновленням фізіологічного пасажу в товстому кишечнику шляхом накладання анастомозу [4].
Проте в такій тактиці виявлено низку недоліків, пов’язаних насамперед з багатоетапністю лікування та відсутністю наступності між хірургами загальнохірургічних стаціонарів та онкохірургами. Як результат, від 30,0% до 60,0% пацієнтам за тих чи інших причин не проводять радикальну операцію після симптоматичної декомпресії товстої кишки, не залишаючи при цьому шансів на можливе одужання [5].
Окремим питанням стоїть якість життя пацієнтів після проведених ургентних оперативних втручань, адже більшість таких операцій (понад 60,0%) завершується формуванням «anus praeternaturalis» [6].
Виведення колостоми на передню черевну стінку досить складно переноситься пацієнтами, особливо працездатного віку. Наявність стоми погіршує соціальну активність цієї категорії хворих, пригнічує їх моральний та психічний стани, що є основними критеріями якості життя пацієнтів [7].
Так, у сучасній ургентній онкохірургії ускладнених форм колоректального раку (КРР) сформувалася низка гострих проблем, що потребують поглибленого вивчення та вирішення.
МЕТА ДОСЛІДЖЕННЯ
Провести оцінку якості життя пацієнтів, яких прооперовано з приводу ускладнених форм КРР в умовах загальнохірургічного стаціонару.
ОБ’ЄКТ ТА МЕТОДИ
Аналіз виконано на базі хірургічного відділення КНП «Міська лікарня екстреної та швидкої медичної допомоги» Запорізької міської ради. У групу дослідження залучено 71 (100%) пацієнта, що був обстежений та прооперований через розвиток ускладнених форм РОК.
Гендерна структура представлена 35 (49,3%) жінками та 36 (50,7%) чоловіками, середній вік хворих становить 67,9± 12,7 року.
Онкозахворювання сліпої кишки виявлено у 8 (11,3%) пацієнтів, висхідної ободової кишки — у 8 (11,3%), печінкового згину — у 5 (7,0%) пацієнтів, поперечної ободової кишки — у 2 (2,8%), селезінкового згину — у 1 (1,4%), низхідної ободової кишки — у 8 (11,3%), сигмоподібної — у 30 (42,3%), ректосигмоїдного відділу — у 9 (12,7%) хворих [8].
У структурі ускладнень у 49 (69,1%) пацієнтів виявлена пухлина товстого кишечнику з гострою кишковою непрохідністю, у 13 (18,3%) — з перфорацією пухлини, у 3 (4,2%) — з гострою кишковою кровотечею, у 4 (5,6%) хворих діагностовано поєднання гострої кишкової непрохідності з перфорацією пухлини, ще у 2 (2,8%) — кишкова непрохідність з кровотечею.
Серед виконаних оперативних втручань превалювали первинні радикальні оперативні втручання (повне видалення пухлинного процесу) — 48 (67,6%),
у 18 (25,4%) госпіталізованих виконані паліативні (зменшення об’єму злоякісного утворення (циторедукція) завдяки видаленню первинного пухлинного вогнища при збереженні нерезектабельних метастатичних уражень) та у 5 (7,0%) — симптоматичні операції (усунення симптомів ускладнення без впливу на злоякісну пухлину) (таблиця).
| Тип оперативного втручання | Вид операції | Кількість пацієнтів, n (%) |
| Радикальні операції
n=48 (67,6%) |
Правобічна геміколектомія | 17 (35,4) |
| Резекція лівих відділів кишечнику з пухлиною | 23 (47,9) | |
| Лівобічна геміколектомія | 8 (16,7) | |
| Паліативні операції
n=18 (25,4%) |
Правобічна геміколектомія | 4 (22,2) |
| Резекція лівих відділів кишечнику з пухлиною | 11 (61,1) | |
| Лівобічна геміколектомія | 3 (16,7) | |
| Симптоматичні операції
n=5 (7,0%) |
Цекостомія | 3 (60,0) |
| Накладання обхідних анастомозів | 2 (40,0) |
Резекція лівих відділів кишечнику з пухлиною виконувалася у випадку наявного злоякісного утворення сигмоподібної кишки або ректосигмоїдного відділу ободової кишки та являла собою видалення ректосигмоїдного відділу, сигмоподібної кишки та частини низхідної ободової кишки з виведенням десцендостоми або накладанням десцендо-ректоанастомозу.
У 42 (59,2%) пацієнтів оперативне втручання завершилося накладанням колостоми, первинний тонко-товстокишковий анастомоз сформовано у 23 (32,4%) хворих, товсто-товстокишковий анастомоз — у 6 (8,4%) прооперованих.
Після стадіювання онкопроцесу за класифікацією TNM 8-го перегляду UICC і AJCC 2017 р., І стадію виявлено у 2 (2,8%) хворих, ІІ стадію — у 13 (18,3%), ІІІ — у 32 (45,1%) прооперованих, IV стадію — у 24 (33,8%) пацієнтів.
У післяопераційний період у 32 (45,1%) пацієнтів досліджуваної групи встановлені післяопераційні ускладнення, смертельних випадків зареєстровано 8 (11,3%). Середня тривалість перебування пацієнтів у стаціонарі становила 14,0 (11,0; 17,0) діб [9].
Через 6 міс після оперативного втручання проведена оцінка якості життя 59 (83,1%) хворих з групи дослідження. 12 (16,9%) пацієнтів до моменту оцінки померли, 8 (11,3%) — у ранній післяопераційний період та 4 (5,6%) — до 6 міс після хірургічного втручання.
Оцінювання проводилося методом анкетування за допомогою опитувальника «SF-36 Health Status Survey», яке включає в себе аналіз фізичного компонента здоров’я (Physical Component Of Health — PHC), фізичного функціонування (Physical Functioning — PF), рольового функціонування, зумовленого фізичним станом (Role Functioning — RF), інтенсивності болю (Bodily Pain — BP), загального стану здоров’я (General Health — GH) та психічного компонента здоров’я (Mental Health Component — MHC) (життєвої активності (VT), соціального функціонування (SF), рольового функціонування, зумовленого емоціональною сферою (RE), ментальним здоров’ям (Mental Health — MH)).
Статистична обробка отриманих результатів проводилася за допомогою комп’ютерних програм STATISTICA 13.0, TIBCO Software inc. (Ліцензія JPZ804I382130ARCN10-J) і MICROSOFT EXСEL 2013 (Ліцензія 00331-10000-00001-АА404). Дані в тексті і таблицях представлені у вигляді М±m (середнє арифметичне ± стандартне відхилення) у випадку нормального розподілу досліджуваної ознаки та Ме (Q1; Q3) (медіана вибірки із зазначенням верхнього (75%) та нижнього (25%) квартилів) — при розподілі, який відрізняється від нормального. Порівняння змінних у групі дослідження відбувалося з використанням критерію Манна — Уїтні (U) з визначенням статистичної достовірності результатів. Достовірними вважалися результати при р <0,05.
РЕЗУЛЬТАТИ ДОСЛІДЖЕННЯ
За результатами анкетування 59 (83,1%) пацієнтів, середній рівень фізичного компонента здоров’я в досліджуваній групі становив 43,6 (40,7; 47,1) бала, показник психічного компонента здоров’я знаходився на рівні 45,8 (43,1; 49,6) бала.
Розглядаючи середні показники за кожною зі шкал опитувальника SF-36, найнижчі показники відмічено в психічному компоненті здоров’я — життєвій активності, соціальному та рольовому функціонуванні, зумовленому емоціональною сферою. У фізичному компоненті здоров’я — у рольовому функціонуванні, зумовленому фізичною сферою (рис. 1).
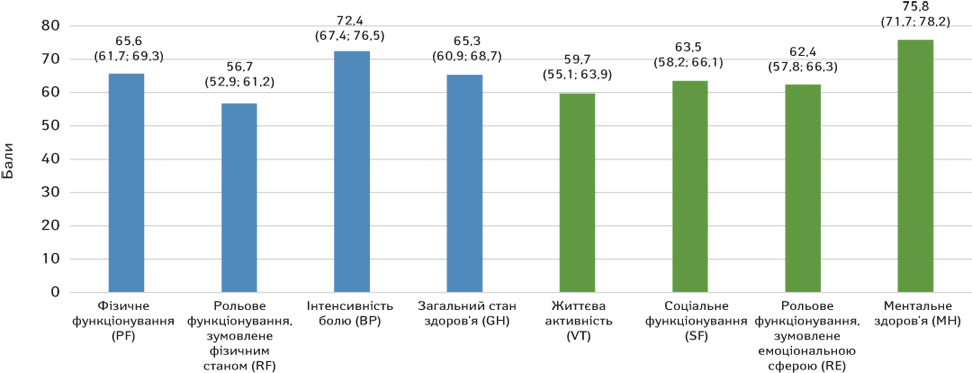
При більш детальному аналізі на себе звертає увагу той факт, що зниження показників психічного компонента здоров’я відмічено більшою мірою серед хворих, яким виконано оперативне втручання з накладанням колостоми, — 35 (59,3%).
Показник життєвої активності серед пацієнтів, у яких оперативне втручання завершилося без накладання стоми, становив 62,8 (59,4; 66,2) бала, у стомованих хворих — 52,7 (50,9; 55,1) бала, U=315,0; р=0,0437; рівень соціального функціонування становив 67,1 (64,9; 52,7) та 59,8 (57,2; 62,9) бала відповідно, U=320,0; р=0,0362; рольове функціонування, зумовлене емоційною сферою, оцінено в 65,3 (61,8; 69,2) та 57,9 (54,6; 60,3) бала відповідно, U=410,0; р=0,0178.
При порівнянні інших шкал опитувальника SF-36 не виявлено статистичної різниці показників у хворих, прооперованих зі стомою та без неї (рис. 2).
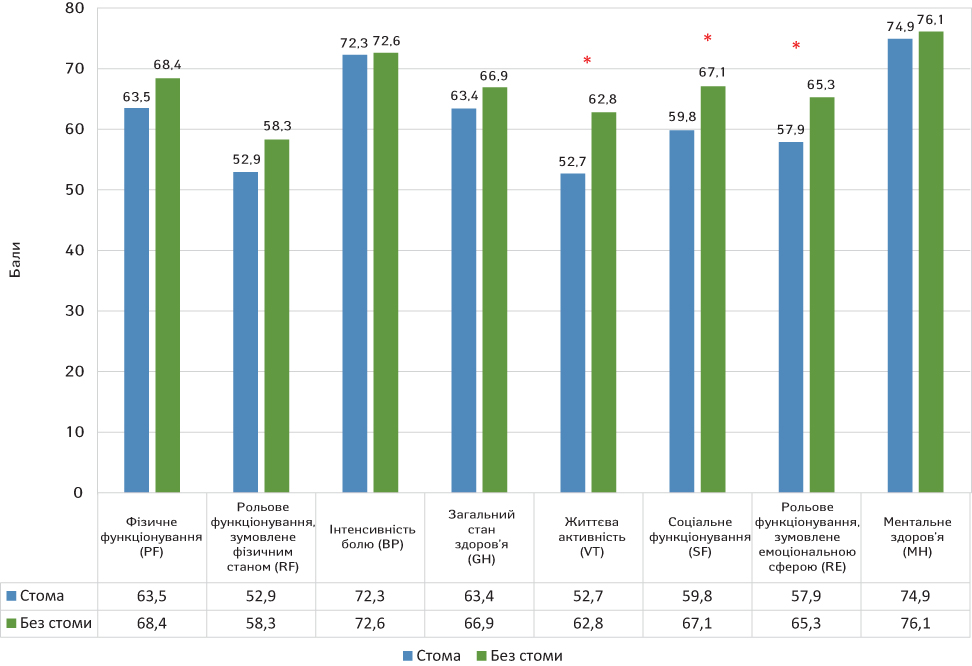
Під час аналізу даних не виявлено достовірних змін середніх показників фізичного компонента здоров’я серед пацієнтів, яких прооперовано з накладанням стоми та без неї, — 42,8 (39,9; 45,3) та 44,1 (41,3; 48,9) балів відповідно, U=185,0; р=0,2738.
При цьому зафіксовано статистично достовірну різницю в показниках психічного компонента здоров’я, які знаходилися на рівні 40,9 (37,1; 42,8) бала, у пацієнтів зі стомами та 47,3 (43,5; 49,4) бала у хворих без накладання стоми,
U=415,0; р=0,0081.
Усе це вказує на те, що оперативне втручання, яке завершується накладанням стоми, асоційоване з погіршенням якості життя хворих унаслідок психічного компонента здоров’я, при цьому не впливаючи на його фізичний компонент.
Пацієнти, у яких оперативне втручання завершилося колостомією, статистично не відрізнялися за статтю, віком та структурою супутньої соматичної патології від хворих, яких прооперовано без стоми.
Серед 42 (59,2%) стомованих пацієнтів превалювали пацієнти з ускладненими формами злоякісних новоутворень лівих відділів товстого кишечнику — 40 (95,2%) та 2 (4,8%) відповідно, U=855,0; p <0,0001.
ОБГОВОРЕННЯ
За даними низки авторів, у структурі хірургічних втручань з приводу ускладнених форм раку товстого кишечнику від 55,4% до 82,1% операцій завершується накладанням колостоми, що повністю корелює з даними нашого дослідження — 59,2% [10].
Як наслідок, у віддалений післяопераційний період спостерігається зниження якості життя пацієнтів. Виведення стоми досить складно переноситься пацієнтами, особливо працездатного віку, що відображається в погіршенні їх соціальної активності, пригніченні їх морального та психічного стану [11].
Згідно з оцінкою за шкалою SF-36 у хворих, оперованих через розвиток ускладнених форм раку товстого кишечнику, відмічено незначне зниження фізичного компонента здоров’я до 39,2–45,1 бала (за даними нашого дослідження — 43,6 бала) та значущі зміни в психічному компоненті здоров’я — зниження до 42,7–49,4 бала (за нашими даними — 45,8 бала) [12].
При цьому у хворих, у яких оперативне втручання завершується накладанням стоми, показник психічного компонента здоров’я значно нижчий, ніж у тих пацієнтів, яким стому не виводили, — 40,2–44,1 бала проти 46,5–50,7 бала (у нашому дослідженні — 40,9 та 47,3 бала відповідно, р=0,0081) [13].
Звісно, для достовірного виключення впливу супутньої патології на оцінку якості життя пацієнтів з ускладненими формами РОК бажаним було б проведення доопераційного опитування за шкалою SF-36. Проте, враховуючи необхідність проведення невідкладних та ургентних оперативних втручань та важкість стану пацієнтів, це опитування провести не представляється можливим у більшості випадків, про що також наголошує низка зарубіжних авторів [14].
ВИСНОВКИ
1. Середній рівень фізичного компонента здоров’я через 6 міс після втручання через розвиток ускладнених форм раку товстого кишечнику в досліджуваній групі становив 43,6 (40,7; 47,1) бала, показник психічного компонента здоров’я знаходився на рівні 45,8 (43,1; 49,6) бала.
2. Найнижчі показники якості життя за шкалою SF-36 відмічено в психічному компоненті здоров’я, а саме в життєвій активності (VT), соціальному функціонуванні (SF) та рольовому функціонуванні, зумовленому емоціональною сферою (RE). У фізичному компоненті здоров’я найнижчі показники зафіксовано в рольовому функціонуванні, зумовленому фізичною сферою (RF).
3. Оперативне втручання внаслідок розвитку ускладнених форм РОК, яке завершується накладанням стоми, погіршує якість життя хворих порівняно з нестомованими пацієнтами через психічний компонент здоров’я (р=0,0081), при цьому не впливаючи на його фізичний компонент (р=0,2738).
4. Погіршення психічного компонента здоров’я у хворих зі стомою відбувається внаслідок зниження життєвої активності (р=0,0437), соціального функціонування (р=0,0362) та рольового функціонування, зумовленого емоційною сферою (р=0,0178).
Перспективи подальших досліджень
Проведений аналіз якості життя пацієнтів, що оперовані через розвиток ускладнених форм онкопатології товстого кишечнику, дає змогу акцентувати увагу на важливому аспекті віддалених результатів лікування цієї категорії хворих — соціальній активності пацієнтів, їх емоційних та психічних змінах у післяопераційний період. Проблема зниження якості життя хворих після накладання стоми є досить гострою, проте мало береться до уваги хірургами загальнохірургічних стаціонарів, де якраз і виконується переважна більшість таких операцій. Оптимізація хірургічної тактики зі зменшенням кількості хворих, яких оперують з виведенням колостоми, дасть змогу значно покращити якість життя пацієнтів з ускладненими формами РОК у віддалений післяопераційний період.
Фінансування
Ця стаття є частиною дисертаційної роботи на здобуття ступеня доктора медичних наук за спеціальністю «Медицина», доктора філософії, доцента кафедри загальної хірургії та післядипломної хірургічної освіти Навчально-наукового інституту післядипломної освіти Запорізького державного медико-фармацевтичного університету (ННІПО ЗДМФУ) Михайла Анатолійовича Кубрака.
Дослідження виконано в межах науково-дослідної роботи кафедри загальної хірургії та післядипломної хірургічної освіти ННІПО ЗДМФУ «Модифікація хірургічних аспектів лікування пацієнтів різних вікових груп в мирний та військовий час», № 0122U201230 (2022–2026 рр.).
Конфлікт інтересів
Автори заявляють про відсутність конфлікту інтересів.
Етичне твердження
Усі процедури, що проводяться в дослідженнях за участю пацієнтів, відповідали етичним стандартам інституційного дослідницького комітету ЗДМФУ, а також Гельсінської декларації 1964 р. і її більш пізнім змінам або порівнянним етичним стандартам.
СПИСОК використаної ЛІТЕРАТУРИ
1. Sung, H., Ferlay, J., Siegel, R. L., Laversanne, M., Soerjomataram, I., Jemal, A., & Bray, F. (2021). Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. Cancer Journal for Clinicians, 71(3), 209–249. doi.org/10.3322/caac.21660.
2. Yang, K. M., Jeong, M. J., Yoon, K. H., Jung, Y. T., & Kwak, J. Y. (2022). Oncologic outcome of colon cancer with perforation and obstruction. BMC Gastroenterology, 22(1), 247. doi.org/10.1186/s12876-022-02319-5.
3. Xu, Z., Becerra, A. Z., Aquina, C. T., Hensley, B. J., Justiniano, C. F., Boodry, C., … Fleming, F. J. (2017). Emergent Colectomy Is Independently Associated with Decreased Long-Term Overall Survival in Colon Cancer Patients. Journal of Gastrointestinal Surgery, 21(3), 543–553. doi.org/10.1007/s11605-017-3355-8.
4. Biondo, S., Gálvez, A., Ramírez, E., Frago, R., & Kreisler, E. (2019). Emergency surgery for obstructing and perforated colon cancer: patterns of recurrence and prognostic factors. Techniques in Coloproctology, 23(12), 1141–1161. doi.org/10.1007/s10151-019-02110-x.
5. Antony, P., Harnoss, J. C., Warschkow, R., Schmied, B. M., Schneider, M., Tarantino, I., & Ulrich, A. (2019). Urgent surgery in colon cancer has no impact on survival. Journal of Surgical Oncology, 119(8), 1170–1178. doi.org/10.1002/jso.25469.
6. Li, G., Qin, R., Zhao, X., Zhao, D., & Li, P. (2023). Limitations on participation and global quality of life among CRC survivors with permanent stomas: moderated mediation analysis of psychological distress and family functioning. Supportive Care in Cancer, 31(9), 526. doi.org/10.1007/s00520-023-07993-z.
7. Ayaz-Alkaya, S. (2019). Overview of psychosocial problems in individuals with stoma: A review of literature. International Wound Journal, 16(1), 243–249. doi.org/10.1111/iwj.13018.
8. Кубрак, М. А., Завгородній, С. М., & Данилюк, М. Б. (2022). Особливості лікування хворих з ускладненими формами раку товстого кишечнику в умовах загальноклінічних стаціонарів. Клінічна хірургія, 7–8(89), 9–13. doi.org/10.26779/2522-1396.2022.7-8.09.
9. Кубрак, М. А., Завгородній, С. М., & Данилюк, М. Б. (2023). Проблеми стадіювання ускладнених форм карциноми ободової кишки у пацієнтів, оперованих в ургентному порядку в умовах загальнохірургічного стаціонара. Патологія, 20(1), 45–49. doi.org/10.14739/2310-1237.2023.1.273868.
10. Alenezi, A., McGrath, I., Kimpton, A., & Livesay, K. (2021). Quality of life among ostomy patients: A narrative literature review. Journal of Clinical Nursing, 30(21–22), 3111–3123. doi.org/10.1111/jocn.15840.
11. Fabregas, J. C., Ramnaraign, B., & George, T. J. (2022). Clinical Updates for Colon Cancer Care in 2022. Clinical Colorectal Cancer, 21(3), 198–203. doi.org/10.1016/j.clcc.2022.05.006.
12. Krogsgaard, M., Kristensen, H. Ø., Furnée, E. J. B., Verkuijl, S. J., Rama, N. J., Domingos, H., … Christensen, P. (2022). Life with a stoma across five European countries-a cross-sectional study on long-term rectal cancer survivors. Supportive Care in Cancer, 30(11), 8969–8979. doi.org/10.1007/s00520-022-07293-y.
13. Näsvall, P., Dahlstrand, U., Löwenmark, T., Rutegård, J., Gunnarsson, U., & Strigård, K. (2017). Quality of life in patients with a permanent stoma after rectal cancer surgery. Quality of Life Research, 26(1), 55–64. doi.org/10.1007/s11136-016-1367-6.
14. Lai, E., Peterson, A. C., Liu, G., Karimuddin, A., Crump, R. T., & Sutherland, J. M. (2018). Psychometric validation of the Stoma-QOL questionnaire in a Canadian cross-sectional sample of colostomy and ileostomy patients. Scandinavian Journal of Gastroenterology, 53(6), 721–726. doi.org/10.1080/00365521.2018.1457713.
Адреса для листування:
Кубрак Михайло Анатолійович
69000, Запоріжжя, пр. Маяковського, 26
Запорізький державний медико-фармацевтичний університет
E-mail: braviorio@gmail.com
Correspondence:
Mykhailo Kubrak
26 Mayakovsky ave., Zaporizhzhia, 69000
Zaporizhzhia State Medical and Pharmaceutical University
E-mail: braviorio@gmail.com














Leave a comment