Разработка и клиническое внедрение блокируемых фиксаторов в систему лечения больных с метастатическим поражением длинных костей
Куценко С.Н. 1, Дутко В.С. 2, Павелко А.В. 2
- 1ГУ «Крымский государственный медицинский университет им. С.И. Георгиевского», Симферополь
- 2Городская клиническая больница № 6 скорой медицинской помощи, Симферополь
Резюме. В работе представлен опыт лечения больных онкологического профиля с патологическими переломами костей конечности на фоне метастатического поражения скелета. Разработаны и внедрены специальные модели блокируемых фиксаторов. Описана технология операции, представлены клинические примеры. Произведена оценка качества жизни пациентов с онкологическими заболеваниями.
 Кости скелета являются четвертой по частоте встречаемости областью метастазирования злокачественных опухолей, уступая лишь метастатическому поражению лимфатических узлов, легких, печени. Степень вовлеченности скелета напрямую зависит от стадии неопроцесса и может достигать 80% при распространенных формах злокачественных образований различной локализации [6]. Необходимо отметить и тот факт, что частота метастатического вовлечения опорно-двигательной системы человека в 2–4 раза превышает частоту первичного поражения костей [1, 3, 9].
Кости скелета являются четвертой по частоте встречаемости областью метастазирования злокачественных опухолей, уступая лишь метастатическому поражению лимфатических узлов, легких, печени. Степень вовлеченности скелета напрямую зависит от стадии неопроцесса и может достигать 80% при распространенных формах злокачественных образований различной локализации [6]. Необходимо отметить и тот факт, что частота метастатического вовлечения опорно-двигательной системы человека в 2–4 раза превышает частоту первичного поражения костей [1, 3, 9].
По данным разных авторов, в локализации костных метастазов преобладает позвоночный столб (до 70%), кости таза (40%) и область тазобедренного сустава (до 25%) [1, 2, 11, 12]. В структуре метастатического поражения длинных костей конечностей бедренная кость является наиболее частой мишенью, ее вовлечение отмечают у 45—60% больных [2].
Нередко течение метастатического процесса в костях осложняется патологическими переломами, риск возникновения которых коррелирует со степенью деструкции кортикального слоя [14]. M. Fidler (1989) указывает, что перелом является неизбежным при разрушении кортикального слоя более чем на 50% [13]. Патологические переломы являются грозным и нередко фатальным осложнением опухолевого поражения, приводящим к смерти до 90% больных уже в первый год после его возникновения. Основная причина летального исхода – это гипостатические осложнения (пролежни, тромбоэмболии, пневмонии, уросепсис), развивающиеся на фоне адинамии больных, выраженного болевого синдрома, прогрессирования основного заболевания [6, 7].
Лечебная тактика при метастатических поражения длинных костей должна основываться на комплексном подходе и включать как системную противоопухолевую терапию, лучевую терапию, назначение бисфосфонатов, так и хирургическое лечение, имеющее немаловажное, а порой и первостепенное значение.
Возникает вопрос о проведении адекватных операций с возможностью максимального сохранения анатомо-функциональной способности конечности. Традиционные способы остеосинтеза (интрамедуллярный, накостный, внеочаговый) не решают данную проблему в полной мере. Нарушение регенерации при патологических переломах, значительное удлинение сроков сращения и перестройки костной мозоли зачастую превышают продолжительность жизни больных с IV стадией онкологического процесса. Высокий процент нестабильности металлоконструкции, гнойно-септических осложнений, анатомическое укорочение конечности на величину резекции кости, необходимость применения ортопедических изделий — все это приносит дополнительные страдания и негативно отражается на течении основного заболевания и психологическом состоянии больных [1, 4, 10, 12].
Вышеуказанное свидетельствует об актуальности медико-технических разработок, направленных на создание новых моделей металлоконструкций и видов остеосинтеза, которые обеспечивали бы повышенную стабильность костных обломков при патологических переломах, способствовали восстановлению опорной функции конечности, ранней активизации больных и сохранению их качества жизни [8].
Целью настоящего сообщения является разработка и клиническая апробация специальных блокируемых устройств для хирургического лечения патологических переломов у больных онкологического профиля.
Материалы и методы исследования
Данное сообщение основано на анализе клинического материала и изучении результатов оперативного лечения 32 больных с патологическими переломами костей конечностей, находившихся на обследовании и лечении в травматологическом и ортопедическом отделениях городской клинической больницы № 6 скорой медицинской помощи Симферополя. Группу исследования составили 12 мужчин и 20 женщин с патологическими переломами длинных костей конечностей. Ретроспективный анализ историй болезни позволил выявить следующую локализацию первичных опухолей: рак грудной железы — 12 (37,5%), рак предстательной железы — 4 (12,5%), рак легкого – 3 (9,4%), рак щитовидной железы — 1 (3,1%), рак почки — 5 (15,6%), рак шейки матки — 2 (6,3%). В 5 (15,6%) случаях первичный очаг не диагностирован.
Метастатическое поражение длинных костей скелета представлено преимущественным вовлечением бедренной и плечевой костей (таблица).
Как следует из данных таблицы, наиболее частой локализацией метастазов является область проксимального метадиафиза бедренной кости (31.3%), что соответствует сведениям других авторов [1, 2, 6].
Таблица. Локализация метастатических поражений костей скелета
| Локализация | Количество больных | ||
|---|---|---|---|
| n | % | ||
| Бедренная кость | в/3 | 10 | 31,3 |
| с/3 | 7 | 21,9 | |
| н/3 | 9 | 28,1 | |
| Плечевая кость | в/3 | 2 | 6,3 |
| с/3 | 4 | 12,4 | |
| н/3 | 0 | 0 | |
| Всего | 32 | 100 | |
в/3 — верхняя треть; с/3 — средняя треть; н/3 — нижняя треть.
Диагностику проводили согласно унифицированным стандартам лечебно-диагностического процесса стационарной помощи взрослому населению в лечебно-профилактических учреждениях Украины, утвержденные приказом Министерства здравоохранения Украины от 27.07.1998 г. № 226. Перечень обязательных диагностических процедур предусматривал: физикальное обследование патологического очага, рентгенографию пораженного сегмента в стандартных проекциях, компьютерную томографию, сцинтиграфию, морфологическую верификацию. С диагностической целью также проводили рентгенографию легких, ультразвуковое исследование брюшной полости и органов таза. По данным остеосцинтиграфии определяли степень диссеминации опухолевого процесса в кости скелета, уточняли количество метастатических очагов (шкала M.S. Soloway): солитарные (1 очаг), единичные (2–6 очагов) и множественные (>6 очагов) [3]. В ходе исследования нами отмечены: солитарные метастазы у 6 (18,8%) больных, единичные — у 19 (59,3%), множественные — у 7 (21,6%) пациентов. Окончательный диагноз устанавливали путем морфологической верификации материала из патологического очага, полученного с помощью открытой биопсии или трепан-биопсии.
Изучение качества жизни больных проводили в рамках Международного протокола Европейской ассоциации исследования и лечения рака с помощью анкет EORTC QLQ-C30 и EORTC QLQ-BМ22, специфичных для больных с метастазами в костную систему [15]. Анкета состояла из 9 основных шкал: 5 функциональных шкал, отражающих физическое, ролевое, познавательное, эмоциональное и социальное функционирование; 3 симптоматические шкалы, включающие такие проявления, как утомляемость, боль, тошноту и рвоту; шкала общего состояния здоровья. Анкетирование выполняли до и после проводимого лечения. Для математической обработки полученных данных использовали счетное руководство Scoringmanual EORTC.
Результаты и обсуждение
Лечебную тактику определяли на основании полученных диагностических данных. При солитарных и единичных метастазах в костную систему, осложненных патологическим переломом, выполняли радикальные оперативные вмешательства, которые заключались в удалении опухоли единым блоком в пределах видимых здоровых тканей с последующей фиксацией фрагментов кости металлоконструкцией. В случаях же множественного поражения скелета операция носила паллиативный характер, направленный на стабилизацию перелома и купирование болевого синдрома. Такой подход в лечении больных онкологического профиля считается оправданным и согласуется с мнением многих авторов [1, 3, 12].
Оперативное вмешательство проводили на 10—14-й день с момента патологического перелома. Данные сроки, рекомендованные С.Т. Зацепиным, можно объяснить необходимостью образования четкой границы между гематомой и метастазом [5]. В зависимости от локализации метастатической опухоли выполняли сегментарную резекцию кости, костные фрагменты сближались, далее применяли внутрикостный блокируемый остеосинтез титановым фиксатором системы Блискунова. Последний представляет собой монолитный стержень округлой формы с декомпрессионным пазом по всей длине. В проксимальной и дистальной части фиксатора имеются сквозные отверстия под блокирующие элементы, позволяющие обеспечить стабильную фиксацию и исключить все возможные виды смещения, а применение высокопрочного сплава титана ВТ16 создает повышенную механическую и усталостную прочность конструкции [8].
Примером может служить следующее клиническое наблюдение. Больная С., 53 года (история болезни № 1002), госпитализирована в ортопедическое отделение с жалобами на выраженные боли, нарушение опорной функции левой нижней конечности. После проведенного обследования в условиях больницы скорой медицинской помощи установлен диагноз: патологический перелом верхней трети левой бедренной кости. Из анамнеза и медицинской документации выяснено, что больная состоит на учете у онколога по поводу рака левой грудной железы (T2NlMx). В 2008 г. выполнена радикальная мастэктомия. В результате радионуклидного исследования костей скелета выявлено повышенное накопление радиофармпрепарата не только в области патологического перелома левой бедренной кости (280%), но и в заднем отрезке VIII ребра слева (260%). При патоморфологической верификации определен рост опухоли метастатического генеза из ткани грудной железы. С целью купирования болевого синдрома, восстановления опорной функции конечности проведена сегментарная резекция левой бедренной кости в пределах видимых здоровых тканей, остеосинтез внутрикостным фиксатором. Послеоперационный период протекал без осложнений. Больная активизирована на 7 сут с момента операции, самостоятельно передвигалась, обслуживала себя, не испытывала дооперационных болей. Укорочение нижней конечности составило 10 см. Для дальнейшего специализированного лечения переведена в онкологический диспансер (рис. 1).
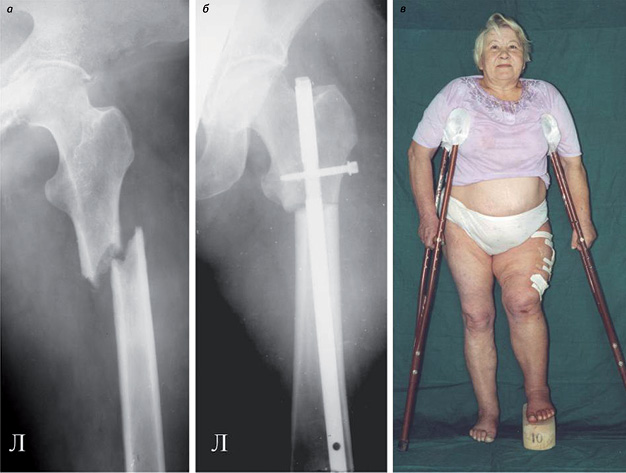
В дальнейшем пациентка вернулась к своей повседневной деятельности, свободно передвигалась с тростью, пользовалась ортопедической обувью, могла самостоятельно совершать покупки, проходила курсы комплексной противоопухолевой терапии, перестала быть зависимой от окружающих. Смерть наступила от прогрессирования основного заболевания через 10 мес.
Такой вид остеосинтеза позволяет в ранний послеоперационный период активизировать больных, сохранить функцию конечности в течение длительного времени, исключает применение дополнительных средств лечебной иммобилизации и наружных конструкций. Однако недостатком данного вида остеосинтеза является анатомическое укорочение конечности на величину резекции кости, необходимость применения ортопедической обуви, что приносит дополнительные неудобства и негативно отражается на психологическом состоянии больных.
С целью исключения указанных недостатков нами разработаны новые модели специальных металлоконструкций (рис. 2), изготавливаемых из высокопрочного титанового сплава (ВТ16), представляющие собой стержни (1), в торце проксимальной части которых находится цилиндрическое отверстие под компрессирующий винт (5), переходящее в сквозной паз (4). Средняя часть стержня имеет резьбу протяженностью 120 мм (2) и опорно-регулируемые гайки (3) с возможностью их перемещения по резьбовой части фиксатора на величину зоны резекции кости. В дистальной части фиксатора расположены сквозные резьбовые отверстия, выполненные во взаимно перпендикулярных плоскостях (6, 7) и блокирующие элементы (8) (см. рис. 2). Специальные блокируемые фиксаторы разработаны для бедренной, большеберцовой и плечевой кости (рис. 3 б). В тех случаях, когда опухоль расположена в дистальном отделе бедренной кости применяют фиксатор, имплантируемый через коленный сустав, по типу бедренно-большеберцового артродеза (рис. 3 а).
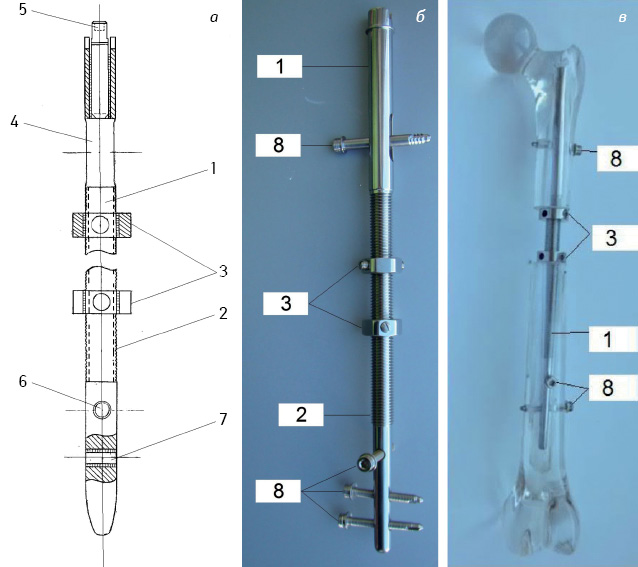

Представленные конструкции позволяют сохранить длину конечности, обеспечивают повышенную стабильность костных фрагментов, исключают все возможные виды смещений, уменьшают нагрузку на блокирующие элементы.
Резекцию кости с патологическим очагом проводят по общим правилам. Опухоль удаляют в пределах мышечно-фасциального футляра, в котором она заключена, отступив от видимой границы опухоли на не менее 5 см проксимально и 3–5 см дистально. Опилы костей обрабатывают электрокоагулятором. Имплантацию специального блокируемого фиксатора проводят антеградно, через проксимальный фрагмент кости. На резьбовую часть стержня, перед введением в дистальный фрагмент кости, накручивают две опорно-регулируемые гайки и разводят на величину резекции кости до плотного соприкосновения с опилами кости, после чего гайки блокируются. При помощи направляющего (кондукторного) устройства прицельно, из отдельных доступов (до 2 см), в кости формируют поперечные каналы под блокирующие элементы, осуществляется проксимальное и дистальное блокирование. Накладывают послойные швы на рану с обязательным оставлением активного дренажа. В послеоперационный период проводят профилактику раневой инфекции, тромбопрофилактику, симптоматическую терапию. Активизацию больных осуществляют на 5–7-е сутки под контролем инструктора лечебной физкультуры и лечащего врача. После выписки всех больных направляют в онкологический диспансер для дальнейшего специализированного лечения.
В качестве примера приводим следующее клиническое наблюдение. Больной Н., 53 года (история болезни № 1330), госпитализирован в экстренном порядке с диагнозом патологический переломом дистального метадиафиза левой бедренной кости. Проведенное остеосцинтиграфическое исследование подтвердило высокое накопление радиофармпрепарата (до 650%) только в нижней трети диафиза левой бедренной кости. Первичный очаг не выявлен. Учитывая солитарный характер метастатического поражения, а также с целью активизации больного, восстановления опорной функции конечности и возможности дальнейшего обследования и лечения проведена сегментарная резекция левой бедренной кости в пределах видимых здоровых тканей, остеосинтез специальным блокируемым фиксатором. Метадиафизарная локализация опухоли, короткий дистальный фрагмент кости, избыточная масса тела больного (122 кг), необходимость ранней активизации и дальнейшего обследования дали основание выполнить остеосинтез по типу бедренно-большеберцового артродеза. Послеоперационный период протекал без осложнений. Больной активизирован на 6-е сутки после операции, самостоятельно обслуживал себя, передвигался при помощи костылей с нагрузкой на оперированную конечность (рис. 4). При патогистологической верификации материала, полученного при операционной биопсии, выявлен рост в кости светлоклеточного рака альвеолярного строения. Для дальнейшего лечения больной направлен в онкологический диспансер. В процессе последующего диагностического поиска выявлен рак левой почки (T3NxM1).
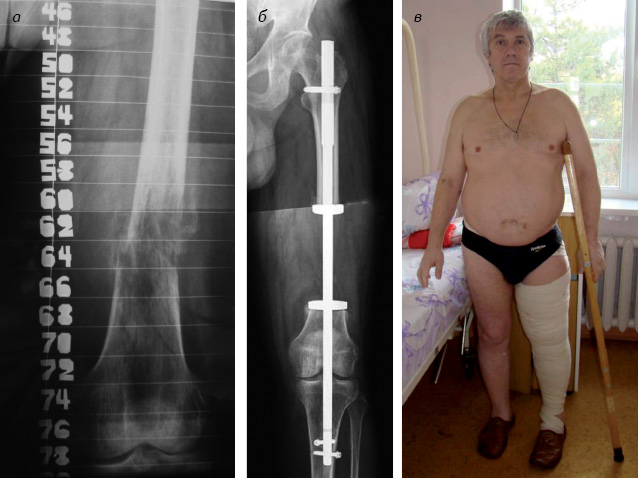
Период наблюдения составил 14 мес. Больной жив, вернулся к своей повседневной деятельности, передвигается с тростью, не испытывает дооперационной боли и не нуждается в постороннем уходе. Продолжает адъювантную химиотерапию в онкологическом диспансере.
Хирургические вмешательства у больных с IV стадией онкологического процесса главным образом несут паллиативный характер и направлены на уменьшение выраженности болевого синдрома, стабилизацию пораженного сегмента, облегчение ухода за больными, обеспечение возможности проведения специфической противоопухолевой терапии.
После проведенного хирургического лечения хорошие и удовлетворительные результаты достигнуты у всех больных. Общехирургических осложнений и локальных рецидивов опухоли как в ранний послеоперационный период, так и в сроки до 12 мес, не отмечали. Осложнений в виде нестабильности металлоконструкций не выявлено. Все прооперированные нами больные активизированы на 6–8-е сутки с момента операции, допускалась возможность передвижения при помощи костылей (ходунков) с нагрузкой на оперированную конечность. После проведенного оперативного лечения и стабилизации состояния все пациенты направлены в онкологический диспансер для дальнейшего обследования и прохождения курсов адъювантной химиолучевой терапии.
При оценке качества жизни по опроснику EORTC QLQ-C30 и модулю EORTC QLQ-BМ2 отмечено улучшение значений шкал функционального, симптоматического и общего состояния здоровья у прооперированных больных (рис. 5).
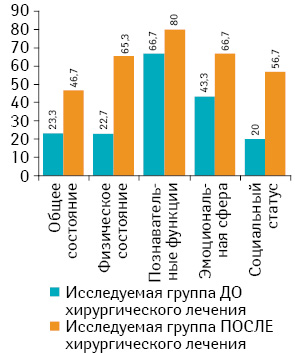
По результатам проведенного анкетирования показатель «физического состояния» пациентов повысился до 65,3 балла (при исходном показателе 22,7 балла), показатель «эмоциональной сферы» увеличился с 43,3 до 66,7 балла, «познавательной функции» — с 66,7 до 80 баллов. Повысились показатели «социальной активности» пациентов с 20 до 56,7 балла. Изменились данные «общего состояния», определяемые самими пациентами, с 23,3 до 40,7 балла. Снизились значения таких показателей, как «боль», «утомляемость», «нарушение сна».
Выводы
Первый клинический опыт применения специальных блокируемых металлоконструкций в системе лечения метастатических поражений длинных костей показал, что они обеспечивают повышенную стабильность костных фрагментов, выполняют роль эндопротеза диафиза кости, позволяют сохранить в послеоперационный период функцию и длину конечности, улучшают качество жизни больных.
Список использованной литературы
1. Алиев М.Д, Тепляков В.В., Каллистов В.Е. и др. (2001) Современные подходы к хирургическому лечению метастазов злокачественных опухолей в кости. Практическая онкология, 15: 39–43.
2. Бабоша В.О., Гребенюк Ю.А., Солоницин Е.А. (2011) Хірургічне лікування патологічних переломів довгих кісток кінцівок на фоні метастазів гіпернефроїдного раку нирки. Травма, 12(1): 104–110.
3. Вырва О.Е., Головина Я.А. (2010) Диагностика и хирургическое лечение метастатических поражений длинных костей скелета. Ортопедия, травматология и протезирование, 3: 50–54.
4. Жуков Н.В. (2009) Метастатическое поражение костей. Практическая онкология,10(3): 125–130.
5. Зацепин С.Т. (2001) Костная патология взрослых: руководство для врача. Медицина, Москва, 640 с.
6. Зоря В.И., Злобина Ю.С. (2008) Патологические переломы костей конечности метастатического происхождения (диагностика и лечение). Травматология и ортопедия России, 1(47): 27–34.
7. Коноваленко В.Ф, Проценко В.В. (2008) Результаты остеосинтеза патологических переломов длинных трубчатых костей. Травма, 9(3): 287–291.
8. Куценко С.Н., Слюсаренко А.В. (2003) Опыт применения стабильно-функционального остеосинтеза в онкоортопедии. Науково-практична конференція, присвячена 25-річчю кафедри травматології і вертебрології Харківської медичної академії післядипломної освіти. Збірник наукових праць: 186–188.
9. Ломататидзе Е.Ш., Ермолаев Е.К., Ломататидзе В.Е. (1998) Ортопедическое лечение патологических переломов костей конечностей при их метастатическом поражении. Москва: 28–31.
10. Махсон А.Н., Махсон Н.Е. (2001) Адекватная хирургия опухолей конечностей. Реальное Время, Москва, 168 с.
11. Моисеенко В.М. (2001) Паллиативное лечение больных солидными опухолями с метастатическим поражением скелета. Практическая онкология, 1(5): 33–38.
12. Тепляков В.В., Карпенко В.Ю., Мусаев Э.Р. и др. (2005) Выбор тактики и метода хирургического лечения у больных с патологическими переломами длинных трубчатых костей. IX Российский Онкологический Конгресс, Москва: 62–64.
13. Fidler M. (1987) Incidence of fracture through metastases in long bones. ActaOrthop. Scand, 52: 623–627.
14. Mirels H. (1989) Metastatic disease in long bones: A proposed scoring system for diagnosing impending pathologic fractures. Clin. Orthop. Relat. Res.: 256–264.
15. EORTC Quality of Life Group (2008) http://www.groups.eortc.be.
Розробка та клінічне впровадження блокованих фіксаторів в систему лікування хворих з метастатичним ураженням довгих кісток
Резюме. У роботі представлено досвід лікування хворих онкологічного профілю з патологічними переломами кісток кінцівки на фоні метастатичного ураження скелета. Розроблено та впроваджено спеціальні моделі блокованих фіксаторів. Описано технологію операції, представлено клінічні приклади. Зроблено оцінку якості життя пацієнтів з онкологічними захворюваннями.
Ключові слова: металеві імплантати, злоякісні пухлини, метастази довгих кісток, патологічні переломи, хірургічне лікування, якість життя.
Development and clinical implementation of locking systems in the treatment of patients with metastatic lesion of the long bones
Summary. The paper presents the experience of treatment of oncological patients with pathological fractures of the bones of the limbs on the background of metastatic lesions of the skeleton. The special model blocked stand-offs was developed and introduced. The technology of the operation, the clinical examples were described. Having assessment of the quality of life of cancer patients.
Key words: metal implants, malignant tumors, metastases of long bones, pathological fractures, surgery, quality of life.














Leave a comment