Екстрена панкреатодуоденектомія при аденокарциномі голівки підшлункової залози, ускладненій гострою перфорацією виразки дванадцятипалої кишки
Скумс А.В., Скумс А.А., Житнік Д.Ю., Шеламова Р.О.
Резюме. Представлено випадок виконання екстреної панкреатодуоденектомії у хворого з аденокарциномою голівки підшлункової залози, ускладненою гострою перфорацією виразки дванадцятипалої кишки.
DOI: 10.32471/clinicaloncology.2663-466X.41-1.27734
Вступ
Про екстрену панкреатодуоденектомію як життєзберігаюче оперативне втручання в літературі повідомляється дуже рідко. Головним чином її проводять при ятрогенній перфорації дванадцятипалої кишки при виконанні ендоскопічної ретроградної панкреатохолангіографії чи ендобіліарних втручань, виразковій кровотечі у пацієнтів з резектабельними периампулярними пухлинами, аневризматичній кровотечі в кісту підшлункової залози та у випадках її складних травм [1]. Зважаючи на рідкість патології, не існує визначеного протоколу лікування перфорації, у тому числі ендоскопічної, за наявності злоякісної пухлини підшлункової залози чи периампулярної зони, і лікування в основному базується на досвіді та навичках лікуючих хірургів. У таких випадках можливе застосування паліативних способів, спрямованих на усунення ускладнення (зашивання перфорації, дренування жовчних проток та ін.), але показники смертності та ризики післяопераційних ускладнень є надзвичайно високими. Крім того, відкладається виконання радикальної операції.
Екстрена панкреатодуоденектомія дозволяє одномоментно вирішити два завдання — лікування основної патології та ускладнення, однак супроводжується значно вищими показниками ускладнень (більше 80%) та смертності (до 40%), порівняно з плановою [2, 3]. За даними C. Тsai та співавторів, за період 2001–2015 рр. лише у 31 (3,33%) з 931 пацієнтів була виконана панкреатодуоденектомія за екстреними показаннями. Частота ускладнень становила 83,9%, а летальність була суттєво вищою, ніж при плановій панкреатодуоденектомії (19,4% проти 3,2%, р=0,015). При цьому затримка лікування понад 24 год після перфорації може призвести до подвоєння показників смертності [3].
Ми представляємо випадок успішного виконання екстреної панкреатодуоденектомії у хворого з аденокарциномою підшлункової залози, ускладненою гострою перфорацією виразки дванадцятипалої кишки.
Клінічний випадок
Пацієнт О., 63 роки, звернувся в клініку 13.10.2020 р. зі скаргами на помірний біль в епігастральній ділянці, нудоту та періодичне блювання, відсутність апетиту, втрату маси тіла більше 20 кг за 2 міс хвороби. У зв’язку з явищами дуоденальної непрохідності в лікарні за місцем проживання 28.09.2020 р. ендоскопічним способом був встановлений назоінтестінальний зонд для ентерального харчування. Серед супутніх захворювань — вперше виявлений цукровий діабет ІІ типу.
За даними комп’ютерної томографії, в голівці підшлункової залози визначається об’ємне утворення розмірами 27×38×36 мм, що перекриває просвіт дванадцятипалої кишки. Виявлено ознаки біліарної гіпертензії з розширенням загальної жовчної протоки до 21 мм та її конічним звуженням на рівні утворення. При езофагогастродуоденоскопії виявлено виразку на передній стінці ампули дванадцятипалої кишки 1,5 см в діаметрі.
Загальний аналіз крові: лейкоцити — 15,4•109/л, еритроцити — 5,59•1012/л, гемоглобін — 166 г/л, тромбоцити — 282,0•109. Біохімічний аналіз крові: білок загальний — 72,5 г/л, глюкоза — 14,1 ммоль/л, білірубін загальний — 13,2 мкмоль/л, білірубін прямий — 4,0 мкмоль/л, аланінамінотрансфераза — 20 Од/л, аспартатамінотрансфераза — 18 Од/л, креатинін — 93,3 мкмоль/л, сечовина — 9,8 ммоль/л.
Клінічний діагноз: рак голівки підшлункової залози сТ4NxM0. Декомпенсований стеноз дванадцятипалої кишки. Біліарна гіпертензія.
Пацієнта госпіталізовано о 10:35. Через 1 год після госпіталізації у хворого раптово виник гострий біль в епігастральній ділянці, блювання. Під час огляду визначаються симптоми гострої перфорації порожнистого органу. При рентгеноскопії органів черевної порожнини виявлено вільний газ під куполами діафрагми (рис. 1, 2).
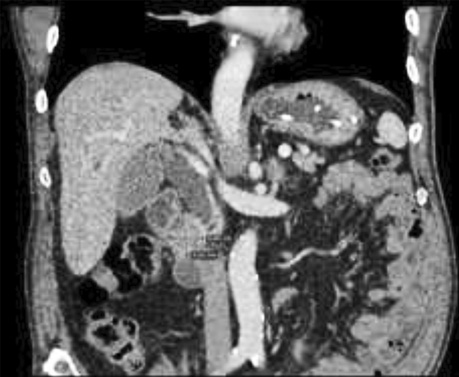
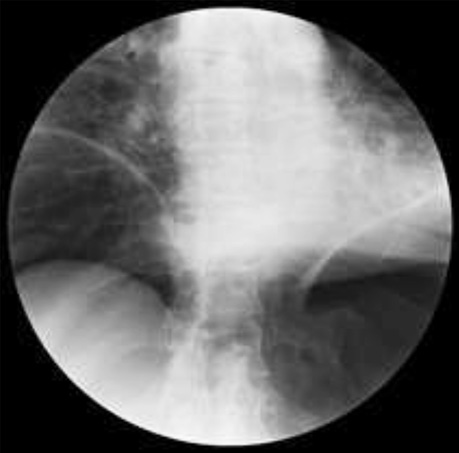
У зв’язку з наявністю клінічної картини перфоративної виразки дванадцятипалої кишки прийнято рішення про необхідність екстреного хірургічного втручання. Операцію було розпочато після нетривалої підготовки о 15:35 (через 4 год) від моменту перфорації. Під комбінованою анестезією (загальна + епідуральна) виконано верхньо-серединну лапаротомію. У черевній порожнині було виявлено близько 300 мл мутної рідини. Петлі тонкого та товстого кишечнику не були роздуті, перистальтували. На передній стінці верхньо-горизонтального відділу дванадцятипалої кишки виявлено дві перфоративні виразки розмірами 2,0 та 1,5 см (рис. 3). Жовчний міхур значно збільшений в розмірах. Загальна жовчна протока — до 25 мм в діаметрі, стінки потовщені. У голівці підшлункової залози визначається новоутворення діаметром до 4,0 см, що обтурує просвіт дванадцятипалої кишки. Виконана санація черевної порожнини теплим фізіологічним розчином об’ємом 6 л та бетадином. Зважаючи на компенсований стан хворого та відсутність перитоніту, наявність поєднаної патології, прийнято рішення про виконання радикальної операції. Виконано пілорусрезектуючу панкреатодуоденектомію, холецистектомію, стандартну лімфаденектомію. Сформовані панкреатикоєюноанастомоз типу кінець-в-бік «duct-to-mucosa», гепатикоєюноанастомоз та попередуободовий гастроентероанастомоз з браунівським співустям. Встановлені дренажі до панкреатикоєюноанастомозу (2), в малу миску та правий піддіафрагмальний простір. Інтраопераційна крововтрата становила 300 мл, тривалість операції — 6 год 20 хв. Екстубацію здійснено на операційному столі.
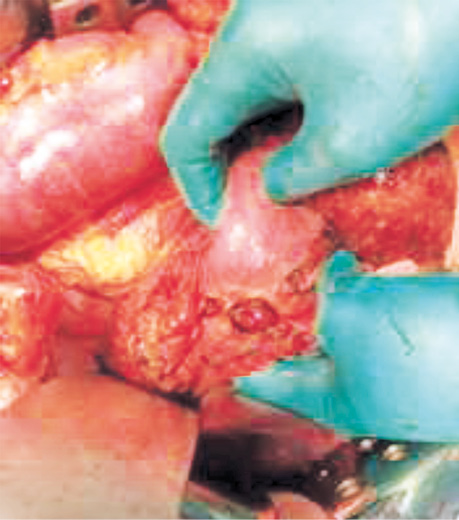
Висновок гістологічного дослідження: протокова аденокарцинома голівки підшлункової залози, G-2, з інвазією в стінку холедоха, всієї товщі стінки дванадцятипалої кишки, ампули Фатерового сосочка та ознаками лімфоваскулярної та периневральної інвазії. По передній поверхні дванадцятипалої кишки виявлено 2 перфоративних виразкових дефекти на відстані 3,0 см від проксимального краю резекції. У лімфовузлах 13-ї групи (2/5) — метастази аденокарциноми.
Післяопераційний період проходив без ускладнень. Лікування проводилося згідно з програмою прискореного відновлення (Enhanced Recovery After Surgery — ERAS). На третю післяопераційну добу пацієнта в компенсованому стані було переведено в хірургічне відділення. Після рентгенологічного підтвердження наявності вільної евакуації із шлунку видалено назогастральний зонд, пацієнта переведено на пероральне харчування. Дренажі правого піддіафрагмального простору та малої миски були видалені на шосту післяопераційну добу, зони панкреатикоєюноанастомозу — на восьму післяопераційну добу. Рана зажила первинним натягом. У задовільному стані пацієнта виписано 26.10.2020 р. через 13 діб після оперативного втручання.
Хворого було оглянуто через 3 міс. Скарг не має. Проходить курс поліхіміотерапії за схемою FOLFIRINOX.
Висновок
Наведене клінічне спостереження продемонструвало можливість успішного виконання панкреатодуоденектомії за екстреними показаннями за умови своєчасної діагностики. Екстрену панкреатодуоденектомію можна розглядати як операцію вибору при перфорації (у тому числі ятрогенній) дванадцятипалої кишки у пацієнтів з резектабельними периампулярними пухлинами за відсутності перитоніту чи сепсису.
Конфлікт інтересів
Автори заявляють про відсутність конфлікту інтересів.
Список використаної літератури
- 1. Varshney. V.K., Nayar. R., Sreesanth. K.S. (2020). Еmergency pancreatoduodenectomy for ampullary cancer post-iatrogenic duodenal perforation: no option but to strike. Cureus, 12(11), e11384. doi: 10.7759/cureus.11384.
- 2. Lissidini, G., Prete, F., Piccinni, G., Gurrado, A, Giungato, S., Prete, F., Testini, M. (2015). Emergency pancreaticoduodenectomy: When is it needed? A dual non-trauma centre experience and literature review. International Journal of Surgery, 21(1), 83–8. doi: 10.1016/j.ijsu.2015.04.096.
- 3. Тsai, C., Lai, B., Wang, S., Liao, Ch.-H., Liu, Y.-Y., Kang, Sh.-Ch., … Yeh, T.-S. (2017). The impact of preoperative etiology on emergent pancreaticoduodenectomy for non-traumatic patients. World Journal of Emergency Surgery, 12, 21. doi: 10.1186/s13017-017-0133-6.
ЭКСТРЕННАЯ ПАНКРЕАТОДУОДЕНЭКТОМИЯ ПРИ АДЕНОКАРЦИНОМЕ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ОСЛОЖНЕННОЙ ОСТРОЙ ПЕРФОРАЦИЕЙ ЯЗВЫ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Национальный институт хирургии и трансплантологии им. А.А. Шалимова НАМН Украины, Киев
Резюме. Представлен случай выполнения экстренной панкреатодуоденэктомии у больного с аденокарциномой головки поджелудочной железы, осложненной острой перфорацией язвы двенадцатиперстной кишки.
Ключевые слова: панкреатодуоденэктомия; рак поджелудочной железы; перфоративная язва двенадцатиперстной кишки.
Адреса:
Скумс Анатолій Васильович
01135, Київ, вул. Чорновола, 25
E-mail: skums.av@gmail.com
Тел.: +38 (067) 884-00-44
Correspondence:
Skums Anatolii Vasylovych
25 Chornovola street, Kyiv 01135,
E-mail: skums.av@gmail.com
Phone number: +38 (067) 884-00-44














Leave a comment