Лейомиома мочевого пузыря (случай из практики)
Надирашвили М.А., Аболмасов Е.И., Харченко В.В., Серёгин В.В., Морару-Бурлеску Р.П., Шмураков Ю.А.
Резюме. Описано випадок із власної практики: клінічна характеристика хворої з лейоміомою сечового міхура, морфологічні особливості пухлини, проведене лікування, його результат.
Резюме. Описан случай из собственной практики: клиническая характеристика больной с лейомиомой мочевого пузыря, морфологические особенности опухоли, проведенное лечение, его результат.

Опухоли мочевого пузыря по своему гистогенезу достаточно разнообразны. Среди новообразований мочевого пузыря различают опухоли эпителиального и неэпителиального строения. Первые составляют 95% всех новообразований мочевого пузыря, вторые — только 5% [1]. Среди доброкачественных опухолей мочевого пузыря встречаются: фибромы, фибромиксомы, фибромиомы, гемангиомы, рабдомиомы, лейомиомы, нефромы. Все они составляют всего 0,3% по отношению к новообразованиям мочевого пузыря вообще [3]. Несмотря на прогресс в области диагностических технологий, внематочная форма лейомиомы остается серьезной проблемой в онкологии. Данные литературы показывают, что внематочная лейомиома встречается крайне редко и трудна для диагностики. Она может возникать в мочеполовом тракте (вульве, яичниках, уретре, мочевом пузыре) [2]. Возможен доброкачественный метастазирующий рост, диссеминированный перитонеальный лейомиоматоз (ДПЛ), интравенозный лейомиоматоз, паразитарная лейомиома и ретроперитонеальный рост. Учитывая небольшое количество наблюдений данной патологии, какой-либо определенный стандарт лечения не разработан. Прогноз заболевания однозначно определить сложно ввиду малого количества наблюдений. Изложенное выше обосновало цель данного сообщения — описание собственного опыта диагностики, лечения и последующего наблюдения больной с лейомиомой мочевого пузыря.
Больная Н., 41 год. В анамнезе менструальный цикл с 12 лет, регулярный, родов — 1, медицинских абортов — 2. Сопутствующие заболевания: вегето-сосудистая дистония по смешанному типу. Дисметаболический синдром. Наблюдение уролога не проводилось. В мае 2011 г. у больной появились дизурические расстройства, в связи с чем обследовалась по месту жительства. При ультразвуковом исследовании (УЗИ) заподозрена опухоль мочевого пузыря, больная была направлена на консультацию в Луганский областной клинический онкологический диспансер. По данным УЗИ, в мочевом пузыре по левой стенке определялось гипоэхогенное образование до 3,5 см в диаметре. Была выполнена компьютерная томография (КТ) органов брюшной полости и малого таза. Заключение КТ: в мочевом пузыре по левой передне-боковой стенке определяется объемное образование однородной гиперденсивной структуры, условными размерами 56×40 мм, с неровными бугристыми контурами, с признаками эндо- и экзофитного роста. Окружающая клетчатка была не изменена. В отделении больной была выполнена цистоскопия. При ревизии: слизистая умеренно гиперемирована. Отмечается расширение подслизистых вен, больше в области левой боковой стенки. Устья мочеточников щелевидные, симметричные, перистальтические движения с выбросом мочи. Левая стенка пролабирована в просвет мочевого пузыря за счет давления извне. Слизистая не изменена. Больная была осмотрена гинекологом, маммологом, хирургом. Выполнено трансвагинальное УЗИ. Какой-либо органной принадлежности опухоли и отдаленных метастазов выявлено не было. Выполнена трансабдоминальная аспирационная биопсия опухоли малого таза. Цитологическое заключение — кровь, слизь, детрит. Единичные эпителиальные клетки. Атипические клетки не найдены. 11.10.2011 г. выполнена операция — гемирезекция мочевого пузыря. При интраоперационной ревизии мочевого пузыря: в области левой стенки определялась солидная опухоль в толще стенки (рис. 1 в), без признаков прорастания слизистой оболочки (рис. 1 а, 2) и инвазии в паравезикальную клетчатку (рис. 1 б). Морфологическое заключение № 21090-92 от 21.10.2011 г. Лейомиома (рис. 3). Послеоперационный период протекал без осложнений.
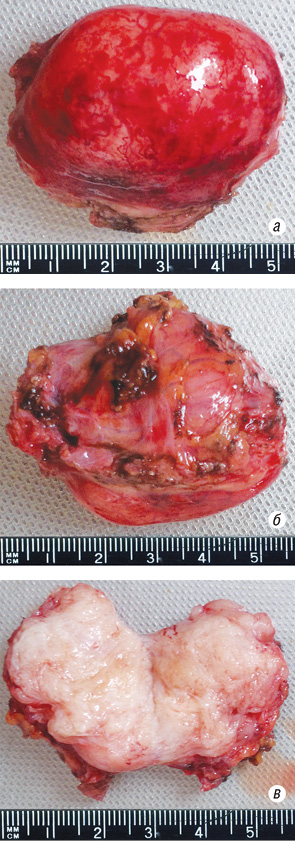
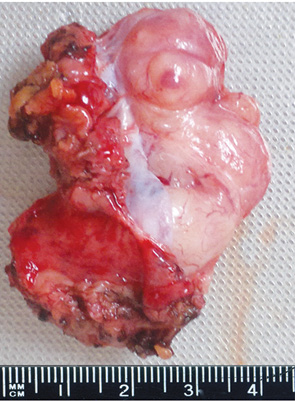
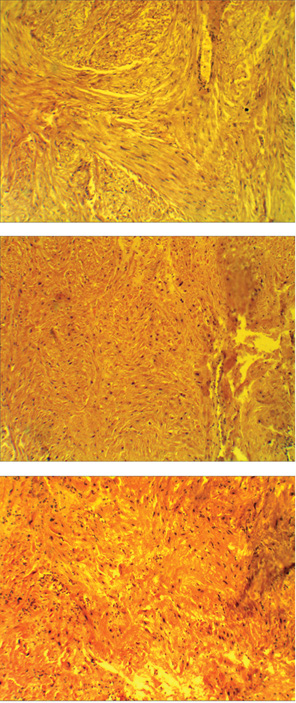
Заживление послеоперационного шва — первичным натяжением. Уретральный катетер удален на 14-е сутки, самостоятельное мочеиспускание восстановлено. При контрольном обследовании, через 4 мес после операции, общее состояние удовлетворительное, жалоб не предъявляет. По данным УЗИ органов брюшной полости и малого таза — признаков рецидива заболевания нет.
Заключение
Таким образом, комплексное использование ультразвукового мониторинга, КТ, диагностической цистоскопии позволяют улучшить результаты диагностики и лечения такой редко встречающейся патологии, как лейомиома мочевого пузыря. Учитывая небольшое количество наблюдений данной патологии, было сложно предложить какой-либо определенный стандарт лечения. Большее количество наблюдений позволит более точно определить характер клинического течения и тактику лечения при данном заболевании.
Учитывая возможное рецидивирование и метастазирование данной опухоли [3], мы рекомендуем проводить динамическое наблюдение пациентов с данной патологией не реже 1 раза в 3 мес в течение первого года, а затем 1 раз в 6 мес (УЗИ органов брюшной полости и малого таза, цистоскопия, рентгенография органов грудной полости).
Литература
1. Маринбах Е.Б. (1975) Клиническая онкоурология. М.: Медицина, 345.
2. Матвеев Б.П. (2003) Клиническая онкоурология. Москва, 717.
3. Онкологические заболевания органов мочеполовой системы (2008) Книга 4. Учебное пособие/под ред. А.И.Новикова, Жильбера Массарда и др./ Омск, 208.














Leave a comment