Вплив резекції на функціональний стан нирки при нирково-клітинному раку
Войленко О.А., Стаховський О.Е., Котов В.А., Вітрук Ю.В., Стаховський Е.О.
Резюме. Мета: вивчити вплив ішемії при резекції нирки на її функціональний стан у віддалений післяопераційний період у хворих на нирково-клітинний рак. У дослідження рандомізовано 171 пацієнта з нирково-клітинним раком, яким виконано резекцію нирки з пухлиною. До основної групи включено 87 (50,9%) пацієнтів (резекцію нирки проводили без ішемії), до контрольної — 84 (49,1%) (резекція з центральною ішемією). У роботі представлено результати рандомізованого дослідження, у якому вперше на основі оцінки роздільної функції нирок у віддалений післяопераційний період доведено негативний вплив ішемії на функціональний стан нирки після проведення резекції у хворих на нирково-клітинний рак. Ішемія нирки під час резекції тривалістю до 20 хв зумовлює зниження загальної швидкості клубочкової фільтрації на 15,4% через 3 міс та 5% — через 12 міс, а швидкості клубочкової фільтрації на боці ураження — на 29,1 та 19,4% відповідно (р<0,05).

Вступ
Резекція нирки на сьогодні є операцією вибору при локалізованих формах нирково-клітинного раку (НКР) діаметром до 4 см, яка дає не тільки задовільні онкологічні, але й функціональні результати. Нещодавні дослідження показали, що резекція пухлини, виконана з негативним хірургічним краєм, забезпечує відмінний локальний контроль за пухлиною. Її виконання залежить від низки факторів: розмірів, локалізації, морфологічної структури пухлини, досвіду хірурга та ін. Однак відсутність чіткої стандартизації анатомічних змін при раку нирки утруднює правильність вибору оперативного лікування [1].
До основних переваг резекції нирки відносять збереження функціонального стану нирок, що дозволяє знизити ризик виникнення ниркової недостатності та ускладнень з боку інших органів та систем, забезпечуючи добрі показники загальної виживаності порівняно з радикальною нефректомією [2]. Проте резекція нирки є технічно більш складною операцією та характеризується вищою частотою хірургічних ускладнень, які часто потребують повторних оперативних втручань [3–6].
Одним зі стандартних підходів до резекції нирки є припинення кровотоку шляхом перетискання судинної ніжки під час операції, що дає можливість мінімізувати крововтрату. Однак ішемія нирки часто призводить до незворотних ультраструктурних змін у паренхімі нирки з подальшим погіршенням або навіть втратою її функції та розвитку хронічної ниркової недостатності. Для зменшення ефекту ішемії на нирку використовують різні нефропротекторні заходи, у тому числі ниркову гіпотермію, зменшення часу ішемії, інфузії манітолу [7], проте проведення вищезазначених процедур не може повною мірою забезпечити нівелювання згубного впливу ішемії на функцію нирки. Тому перспективним напрямом у лікуванні пацієнтів із НКР залишається розробка методів протиішемічного захисту нирки та нових хірургічних підходів, які забезпечили б збереження функції нирки при її резекції.
Мета роботи: вивчити вплив ішемії на функціональний стан нирки при її резекції з пухлиною у віддалений післяопераційний період.
Об’єкт і методи дослідження
Роботу виконували на базі науково-дослідного відділення пластичної та реконструктивної онкоурології Національного інституту раку. З метою комплексної терапії, спрямованої на збереження та покращення функції нирки, і профілактики виникнення ознак ниркової недостатності в майбутньому усіх хворих, які поступали з 2012 р. і в яких планувалася резекція нирки, було рандомізовано на 2 групи. В основну групу ввійшли пацієнти, яким під час резекції нирки з пухлиною ішемія нирки не проводилася; у контрольну — пацієнти, яким органозберігаюче оперативне лікування виконували з використанням ішемії нирки шляхом тимчасового перетискання ниркової артерії. Рандомізацію проводили методом випадкових чисел у рандомізаційному центрі Національного інституту раку.
За 2012–2013 рр. у дослідження було включено 221 хворого на НКР. Усім пацієнтам планували проведення резекції нирки, однак у 50 (22,6%) з них оперативне втручання закінчилося нефректомією, тому в подальший аналіз їх не включено. Отже, резекцію нирки проведено 171 (77,4%) хворому. Результати їх лікування стали предметом подальшого аналізу.
Чоловіків було 88 (51,5%), жінок — 83 (48,5%). Вік хворих коливався від 20 до 79 років, у середньому — 54,6±11,6 року. Тривалість захворювання від моменту появи перших скарг у середньому становила 4,9±3,1 міс.
Розміри пухлини варіювали від 10 до 208 мм (40,4±23,5 мм). Пухлину розміром ≤4 см діагностовано у 67 (39,2%), 4–7 см — у 77 (45%) та ≥7 см — у 27 (15,8%) хворих.
75 (43,9%) пацієнтів мали супутню патологію з боку інших органів та систем, що впливало на функцію нирок як у до-, так і післяопераційний період. Серед них: артеріальна гіпертензія — у 58 (33,9%), цукровий діабет — у 10 (5,8%), ожиріння — у 6 (3,5%) пацієнтів; кісти контралатеральної нирки — у 15 (8,8%), сечокам’яна хвороба — у 3 (1,7%), гіпоплазія контралатеральної нирки — у 3 (1,7%) хворих.
В основну групу рандомізовано 87 (50,9%) пацієнтів, серед них 48 (55,2%) чоловіків і 39 (40,8%) жінок. Вік пацієнтів коливався від 25 до 79 років і в середньому становив 54,3±11,8 року, тривалість захворювання — 6,9±12,9 міс, ECOG статус 0,5±0,5 бала. Розміри пухлинного ураження становили від 10 до 153 мм, у середньому — 42,0±22,1 мм.
До контрольної групи рандомізовано 84 (49,1%) хворих: 40 (47,6%) чоловіків, 44 (52,4%) жінки. Вік пацієнтів становив 25–80 років, у середньому — 54,9±11,5 року, тривалість захворювання — 5,4±13,3 міс, ECOG статус не перевищував 2 бали і в середньому становив 0,45±0,5 бала. Розміри пухлинного ураження — 10–208 мм, у середньому — 46,8±26,2 мм. Порівняльні дані представлено в табл. 1.
Таблиця 1. Порівняльна оцінка вихідних даних за статтю, віком, стадією захворювання, загальним станом за ECOG, сумарною функцією нирок у групах порівняння
| Показник |
Основна група, n (%) n=87 |
Контрольна група, n (%)n=84 | Достовірність | |
| Вік, роки | 54,3±11,8 | 54,9±11,5 | t-test; р>0,7 | |
| Стать | чол, n (%) | 48 (55,2) | 40 (47,6) | χ=0,9 р>0,3 |
| жін, n (%) | 39 (40,8) | 44 (52,4) | ||
| Тривалість захворювання, міс | 6,9±3,2 | 6,4±4,1 | t-test; р>0,5 | |
| Максимальний розмір пухлини, см | 42±22,1 | 46,8±26,2 | t-test; р>0,2 | |
| Клубочкова фільтрація (сумарна), мл/хв | 91,3±20,6 | 91,3±21,0 | t-test; р>0,99 | |
| ECOG, бали | 0,5±0,5 | 0,45±0,5 | t-test; р>0,4 | |
| Супутня патологія, n (%) | 38 (43,8) | 37 (44,0) | χ=0,002; р>0,9 | |
Одержані дані (див. табл. 1) свідчать про відсутність статистично достовірної різниці в групах порівняння за статтю, віком, розміром пухлини, сумарною функцією нирок, загальним станом за ECOG та частотою супутньої патології до проведення оперативного втручання.
Оцінку функціонального стану нирок проводили за результатами динамічної нефросцинтиграфії, яку в обов’язковому порядку виконували при кожному контрольному обстеженні (3 міс та 1 рік після операції), що дозволило оцінити не тільки сумарну очисну функцію організму, а й роздільну для кожної нирки.
Статистичну обробку отриманих результатів проводили за допомогою програмного забезпечення Excel 2003 та STATISTICA 8.0. Зіставлення кількісних показників у групах виконували з використанням критерію Манна — Уїтні. Статистично значущими відмінностями вважали вірогідність похибки 1-го роду
Результати
Порівняльний аналіз загальної швидкості клубочкової фільтрації (ШКФ) на доопераційному етапі та впливу загальної ішемії нирки на її функціональний стан в обох досліджуваних групах подано в табл. 2.
Таблиця 2. Показники загальної ШКФ в основній та контрольній групах, n=171
| Загальна ШКФ, мл/хв |
Основна група, n = 87 |
Контрольна група, n = 84 |
Достовірність |
| До операції | 91,3±20,7 | 91,3±21,0 | t-test; р>0,05 |
| Через 3 міс після операції | 89,8±16,3 | 77,2±13,4 | t-test; р |
| Через 1 рік після операції | 93,0±16,1 | 86,8±14,9 | t-test; р>0,05 |
Аналізуючи дані табл. 2, можна дійти висновку, що у хворих основної групи, в якій під час оперативного втручання загальну ішемію нирки не використовували, достовірної різниці у загальній ШКФ на доопераційному етапі, через 3 міс та через 1 рік після операції не виявлено (р>0,05), що вказувало на позитивний функціональний результат резекції нирки без ішемії.
При аналізі показників контрольної групи виявлено статистично достовірне зниження показника загальної ШКФ через 3 міс та 1 рік після оперативного втручання порівняно з доопераційними даними (р
При проведенні статистичного аналізу відмічено достовірну різницю (р
Наочно динаміку показників загальної ШКФ можна проаналізувати в графічному вираженні (рис. 1).
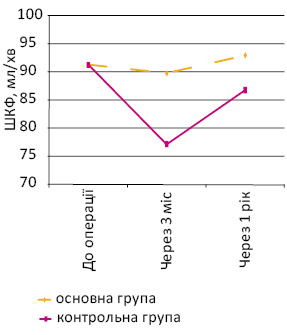
Рис. 1. Показники загальної ШКФ в динаміці до та після проведення резекції нирки в групах порівняння
Так, загальна ШКФ у групі, в якій резекцію нирки проводили без ішемії, в динаміці достовірно не змінилася, тоді як у контрольній групі (з ішемією нирки) вона знизилася на 15,4% через 3 міс (р0,05), при зіставленні з доопераційними показниками — 91,3±21,0 мл/хв, і становила відповідно 77,2±15,4 та 86,8±18,9 мл/хв.
Більший інтерес викликав аналіз показників ШКФ на боці резекції нирки, який став можливим завдяки даним динамічної реносцинтиграфії. Результати представлено в табл. 3.
Таблиця 3. Показники ШКФ на боці резекції нирки в основній та контрольній групах, n=171
| ШКФ на боці резекції, мл/хв | Основна група, n=87 |
Контрольна група, n=84 | Достовірність |
| До операції | 43,9±10,2 | 44,3±12,4 | t-test; р>0,05 |
| Через 3 міс після операції | 39,1±10,2 | 31,4±10,2 | t-test; р |
| Через 1 рік після операції | 41,8±7,2 | 35,7±11,4 | t-test; р |
Як видно з табл. 3, при проведенні порівняння ШКФ на боці резекції основної групи на доопераційному етапі з показниками через 3 міс отримано статистично достовірне її зниження на 10,9% з 43,9±10,2 мл/хв до 39,1±10,2 мл/хв (р0,05), була близькою до початкових показників і становила 41,8±7,2 мл/хв.
При аналізі показників контрольної групи виявлено статистично достовірне зниження ШКФ на боці резекції через 3 міс та 1 рік після операції порівняно з доопераційними даними, що вказувало на негативний вплив ішемії нирки на її функціональний стан.
При проведенні статистичного аналізу відмічено достовірну різницю (р
Наочно динаміку показників ШКФ на боці резекції проаналізовано в графічному вигляді (рис. 2).
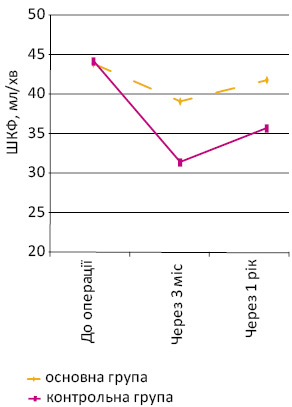
Рис. 2. Показники ШКФ на боці резекції в динаміці до та після проведення резекції нирки в групах порівняння
Так, ШКФ на боці ураження в контрольній групі достовірно (р
При порівнянні показників в основній та контрольній групах виявлено, що, незважаючи на відсутність достовірної різниці щодо показників загальної ШКФ та ШКФ на боці ураження в доопераційний період, через 3 міс та через 1 рік, ішемія нирки під час резекції достовірно знижує її функцію в післяопераційний період.
Окремо проведено аналіз залежності функції нирки від тривалості ішемії (табл. 4). Загалом під час резекції у пацієнтів контрольної групи ішемія нирки тривала від 5 до 21 хв, що в середньому становило 10,6±3,4 хв.
Таблиця 4. Вплив тривалості ішемії на функціональний стан нирки після її резекції
| Показник |
Ішемія до 10 хв, n=39 |
Ішемія 10–21 хв, n=45 |
Достовірність | |
| До операції | Загальна ШКФ, мл/хв | 89,2±19,1 | 93,4±22,8 | t-test; р>0,05 |
| ШКФ на боці ураження, мл/хв | 44,2±10,5 | 44,4±14,1 | t-test; р>0,05 | |
| Через3 міс | Загальна ШКФ, мл/хв | 77,9±16,4 | 75,9±17,0 | t-test; р>0,05 |
| ШКФ на боці ураження, мл/хв | 30,9±7,0 | 31,1±11,4 | t-test; р>0,05 | |
| Через1 рік | Загальна ШКФ, мл/хв | 83,2±23,9 | 88,9±10,8 | t-test; р>0,05 |
| ШКФ на боці ураження, мл/хв | 35,4±17,3 | 39,5±10,7 | t-test; р>0,05 | |
Проаналізувавши дані табл. 4, можна констатувати, що як у групі хворих, у яких тривалість ішемії під час резекції тривала до 10 хв, так і в пацієнтів, у яких час ішемії становив 10–21 хв, функція нирки в післяопераційний період достовірно знизилася (р
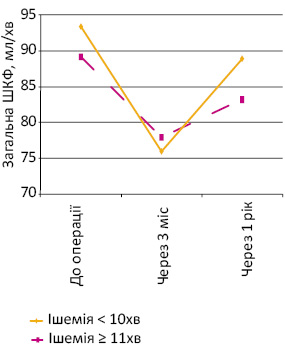
Рис. 3. Показники загальної ШКФ залежно від тривалості ішемії
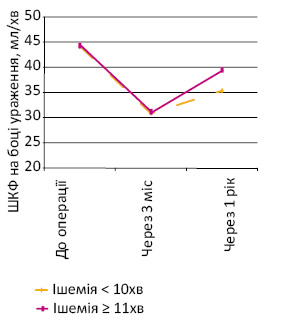
Рис. 4. Показники ШКФ на боці резекції залежно від тривалості ішемії
Підсумовуючи представлені дані, можна зробити висновок, що проведення резекції нирки з ішемією призводить до зниження загальної ШКФ на 15,4% через 3 міс та 5% — через 1 рік, а ШКФ на боці ураження — на 29,1 та 19,4% відповідно (р
Обговорення
Основною перевагою резекції нирки перед нефректомією є збереження максимального обсягу функціонуючої паренхіми [8]. Через 10 років після хірургічного лікування розвиток хронічної ниркової недостатності у пацієнтів, яким проведено нефректомію, реєструють у 2 рази частіше, ніж у групі хворих, які перенесли резекцію нирки.
Єдиним великим рандомізованим дослідженням, яке порівнює результати нефректомії і резекції нирки при розмірах пухлини
Зупинка кровообігу в нирці під час резекції покращує візуалізацію її структур, що дозволяє радикально видалити пухлину, здійснити адекватне ушивання чашково-мискової системи і якісно провести гемостаз. Проте теплова ішемія більше 30 хв може бути пов’язана з незворотними змінами проксимальних збірних канальців і асоціюватися з достовірним підвищенням частоти розвитку ниркової недостатності в післяопераційний період з 1,7 до 10,2%. Використання локальної гіпотермії знижує інтенсивність енергозалежних метаболічних процесів у нирці, достовірно зменшуючи ймовірність розвитку хронічної ниркової недостатності до 3–8%. Застосування локальної ішемії та нефропротекторної терапії при виконанні органозберігаючих оперативних втручань у хворих на НКР дозволять максимально знизити вірогідність розвитку ниркової недостатності [10, 11].
Загалом, обмежене використання теплової ішемії чи гіпотермії сприяє мінімізації її наслідків, що є тимчасовими і оборотними. У більшості випадків функція нирок відновлюється до вихідного рівня, якщо частка збереженої паренхіми є достатньою [12].
Дослідники з Каліфорнії вивчали клінічний вплив зниження рівня клубочкової фільтрації впродовж тривалого часу в 1 120 295 хворих, які не проходили діаліз, у період з 1996 по 2000 р. Автори проаналізували мультиваріантні асоціації між розрахованим рівнем клубочкової фільтрації та ризиком смерті, розвитку уражень з боку серцево-судинної системи або госпіталізації. Середній вік хворих становив 52 роки; 55% пацієнтів — жінки; середній період спостереження — 2,84 року. Ризик смерті зростав зі зниженням розрахованого рівня клубочкової фільтрації 2 зі встановленими коефіцієнтами ризику 1,2 (45–59 мл/хв/1,73 м), 1,8 (30–44 мл/хв/1,73 м), 3,2 (15–29 мл/хв/1,73 м) та 5,9 (2) відповідно [13].
Представлені в роботі результати рандомізованого дослідження впливу ішемії на функцію нирки при її резекції засвідчують, що навіть нетривала ішемія (до 10 хв) врешті призводить до погіршення функції нирки у віддалений післяопераційний період порівняно з резекцією без ішемії. Тому найбільш перспективним напрямом у мінімізації негативного впливу ішемії нирки є її повна відсутність.
Висновки
У роботі представлено результати рандомізованого дослідження, у якому вперше на основі оцінки роздільної функції нирок у віддалений післяопераційний період доведено негативний вплив ішемії на функціональний стан нирки після проведення резекції у хворих на НКР.
Так, резекція нирки без використання ішемії через 3 міс після операції призводить до зниження показника ШКФ на боці ураження на 10,9% (р
Ішемія нирки під час резекції тривалістю до 20 хв зумовлює зниження загальної ШКФ на 15,4% через 3 міс та 5% — через 12 міс, а ШКФ на боці ураження — на 29,1 та 19,4% відповідно (р
Список використаної літератури
1. Стаховский Э.А., Витрук Ю.В., Бойко И.И. и др. (2012) Определение объема функционирующей почки при почечно-клеточном раке. Клин. онкол. (Спец. вып. І): 21–22.
2. Volpe A., Terrone C. (2011) Anatomic classification systems of renal tumors: new, useful tools in renal surgical oncology. Eur. Urol., 60(4): 731–733.
3. Huang W.C., Levey A.S., Serio A.M. et al. (2006) Chronic kidney disease after nephrectomy in patients with renal cortical tumours: a retrospective cohort study. Lancet Oncol., 7(9): 735–740.
4. Clark A.T., Breau R.H., Morash C. et al. (2008) Preservation of renal function following partial or radical nephrectomy using 24-h creatinine clearance. Eur. Urol., 54: 143–149.
5. Zini L., Patard J.J., Capitanio U. et al. (2009) Cancer-specific and non-cancer-related mortality rates in European patients with T1a and T1b renal cell carcinoma. BJU Int., 103(7): 894–898.
6. Thompson R.H., Boorjian S.A., Lohse C.M. et al. (2008) Radical nephrectomy for pT1a renal masses may be associated with decreased overall survival compared with partial nephrectomy. J. Urol., 179(2): 468–471.
7. Lee C.T., Sharma S., Hilton S. (2001) Radiographic versus pathologic size of renal tumors: implications for partial nephrectomy. Urology, 58(2): 157–160.
8. Antonelli A., Ficarra V., Bertini R. et al. (2012) Members of the SATURN Project — LUNA Foundation. Elective partial nephrectomy is equivalent to radical nephrectomy in patients with clinical T1 renal cell carcinoma: results of a retrospective, comparative, multi-institutional study. BJU Int., 109(7): 1013–1018.
9. Van Poppel H., Da Pozzo L., Albrecht W. et al. (2011) A prospective, randomised EORTC intergroup phase 3 study comparing the oncologic outcome of elective nephron-sparing surgery and radical nephrectomy for low-stage renal cell carcinoma. Eur. Urol., 59(4): 543–552.
10. Gill I.S., Patil M.B., Abreu A.L. et al. (2012) Zero ischemia anatomical partial nephrectomy: a novel approach. J. Urol., 187(3): 807–814.
11. Porpiglia F., Renard J., Billia M. et al. (2007) Is renal warm ischemia over 30 minutes during laparoscopic partial nephrectomy possible? One-year results of a prospective study. Eur. Urol., 52(4): 1170–1178.
12. Simmons M.N., Hillyer S.P., Lee B.H. et al. (2012) Nephrometry score is associated with volume loss and functional recovery after partial nephrectomy. J. Urol., 188(1): 39–44.
13. Go A.S., Chertow G.M., Fan D. et al. (2004) Chronic kidney disease and the risks of death, cardiovascular events, and hospitalization. N. Engl. J. Med., 351(13): 1296–1305.
Влияние резекции на функциональное состояние почки при почечно-клеточном раке
Национальный институт рака, Киев
Резюме. Цель: изучить влияние ишемии при резекции почки на ее функциональное состояние в отдаленный послеоперационный период у больных почечно-клеточным раком. В исследование рандомизирован 171 пациент с почечно-клеточным раком, которым выполнена резекция почки. В основную группу включены 87 (50,9%) пациентов (резекция почки проводилась без ишемии), в контрольную — 84 (49,1%) (резекция почки с центральной ишемией). В работе представлены результаты рандомизированного исследования, в котором впервые на основе оценки раздельной функции почек в отдаленный послеоперационный период доказано негативное влияние ишемии на функциональное состояние почки после проведения ее резекции. Ишемия почки при резекции продолжительностью до 20 мин обусловливает снижение общей скорости клубочковой фильтрации на 15,4% через 3 мес и 5% — через 12 мес, а скорости клубочковой фильтрации на стороне поражения — на 29,1 и 19,4% соответственно (р
Ключевые слова: почечно-клеточный рак, резекция почки, функция почки.














Leave a comment