Віддалені результати лікування хворих на рак легені з проявами паранеопластичного ревматологічного синдрому
Резюме. Дослідження присвячено вивченню та порівняльному аналізу загальної кумулятивної виживаності хворих на рак легені (РЛ) без паранеопластичного ревматологічного синдрому (ПНРС) та з проявами ПНРС залежно від стадії, локалізації пухлини, гістологічної форми, ступеня диференціювання, методу лікування. Встановлено, що загальна кумулятивна виживаність у хворих на РЛ із ПНРС на всіх термінах спостереження нижча (р<0,01), ніж у аналогічних пацієнтів без ПНРС (5-річна виживаність — 10,89±4,14 та 17,64±2,15% відповідно). Доведено, що загальна виживаність хворих на РЛ IIIВ та IV стадії, пацієнтів із центральним раком, аденокарциномою та дрібноклітинним раком із симптомами ПНРС нижча (р<0,05), ніж у таких хворих без ПНРС на всіх термінах спостереження. При порівнянні віддалених результатів консервативного протипухлинного лікування хворих на РЛ залежно від наявності ПНРС видно, що у пацієнтів із РЛ без ПНРС загальна виживаність достовірно вища, ніж в аналогічних хворих із ПНРС. Це також стосується і хворих на РЛ, які не отримували ніякого спеціального лікування. П’ятирічна загальна виживаність (27,34±10,13%) є найвищою у пацієнтів із РЛ з проявами ПНРС, які одержали хірургічне лікування, на відміну від аналогічних хворих, у яких застосовували консервативну терапію.
 Вступ
Вступ
На сьогодні рак легені (РЛ) є однією з найпоширеніших форм злоякісних пухлин у світі. У багатьох країнах Європейського Союзу, США, а також в Україні РЛ займає 1-ше місце в загальній структурі захворюваності та смертності від злоякісних новоутворень дорослого (після 30 років) чоловічого населення [3, 14, 16]. Згідно з останніми даними Національного канцер-реєстру України (2012 р.), у нашій країні стандартизований світовий показник захворюваності на РЛ на 100 тис. населення становив 22,2, смертності — 17,6 на 100 тис. населення. Водночас грубі показники захворюваності, відповідно до уточненої інформації за 2012 р., досягли 38,7, а смертності — 31,0 на 100 тис. населення. Щороку в Україні виявляють близько 17,6 тис. нових випадків РЛ (станом на 2012 р.), водночас помирає близько 14,1 тис. хворих [3, 11].
Із РЛ пов’язана велика кількість паранеопластичних синдромів із частотою 10–51% від всіх спостережень: ревматичний, ендокринний, неврологічний, шкірний, гематологічний, нефрологічний тощо [2, 7, 13]. Як відомо, домінує (близько 90%) паранеопластичний ревматологічний синдром (ПНРС), який проявляється в першу чергу ознаками ураження кістково-суглобового і зв’язкового апарату [4, 10, 12]. Зв’язок між пухлинним процесом і ревматичними проявами підтверджений у різних дослідженнях та під час вивчення окремих нозологічних форм [5, 8, 9, 15].
На сьогодні «стандартними» для хворих на РЛ вважають комплексні підходи, які включають радикальну операцію, хіміотерапію та дистанційну променеву терапію. Провідним методом у лікуванні хворих на недрібноклітинний РЛ є радикальне хірургічне втручання [6]. Коли пухлинний процес задавнений або є протипоказання до операції, основним рішенням для цієї категорії пацієнтів є консервативна протипухлинна терапія (хіміотерапевтичне, променеве або комбіноване хіміопроменеве лікування) [1].
Мета дослідження — порівняльний аналіз загальної кумулятивної виживаності хворих на РЛ без ПНРС і з проявами ПНРС залежно від стадії, локалізації пухлини, гістологічної форми та методу лікування.
Об’єкт і методи дослідження
У дослідженні взяли участь 707 хворих на РЛ, які перебували на діагностиці та лікуванні у Вінницькому обласному клінічному онкологічному диспансері протягом 2009–2012 рр. Усіх пацієнтів розподілили на 2 групи. У першій було 515 (72,84%) хворих без супутнього ПНРС, у другій — 192 (27,16%) — із проявами ПНРС. Залежно від проведеного лікування всіх хворих також розподілили на 3 підгрупи:
- 265 (37,48%) пацієнтів, у яких основним методом було радикальне хірургічне лікування (самостійне хірургічне, хірургічне + променева терапія, хірургічне + хіміотерапія та хірургічне + променева терапія + хіміотерапія);
- 269 (38,05%) хворих, які отримали спеціальну консервативну терапію (променеве або хіміотерапевтичне лікування чи комбінація променева терапія + хіміотерапія);
- 173 (24,47%) пацієнти, які не одержали ніякого спеціального протипухлинного лікування.
Вивчено віддалені результати лікування у всіх 707 хворих на РЛ. Простежено 1- (12 міс), 2- (24 міс), 3- (36 міс), 4- (48 міс) та 5-річну (60 міс) виживаність пацієнтів. Загальну кумулятивну виживаність хворих аналізували за методом Каплана — Мейєра. Для порівняння кривих виживаності різних дослідних груп використовували логранговий тест із р<0,05. Статистичну обробку проводили за допомогою програмного забезпечення для статистичного аналізу «Statistica 6.0» та «Exсel 7.0».
Результати та їх обговорення
Аналізуючи виживаність хворих на РЛ залежно від наявності або відсутності ПНРС, автори виявили такі відмінності між першою та другою групою (табл. 1, рис. 1).
Таблиця 1. Загальна виживаність хворих на РЛ залежно від наявності ПНРС
| Виживаність | Групи хворих | |
| РЛ без ПНРС, % | РЛ із ПНРС, % | |
| 1-річна | 48,05±2,20 | 38,54±2,51 |
| 2-річна | 31,96±2,07 | 23,80±3,09 |
| 3-річна | 25,31±2,03 | 18,48±3,01 |
| 4-річна | 20,16±2,01 | 15,68±3,32 |
| 5-річна | 17,64±2,15 | 10,89±4,14 |
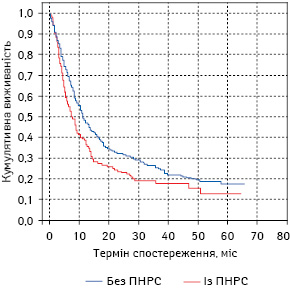
Так, у хворих на РЛ без ПНРС 1-річна кумулятивна виживаність становила 48,05±2,20%, 2-річна — 31,96±2,07%, 5-річна — 17,64±2,15%. Водночас загальна виживаність пацієнтів із РЛ із симптомами ПНРС на всіх термінах спостереження була нижчою (логранговий тест, р<0,01), ніж в аналогічних хворих без ПНРС: 1-річна — 38,54±2,51%, 2-річна — 23,80±3,09% та 5-річна — 10,89±4,14%. Як свідчать дані табл. 1 та рис. 1, при порівнянні загальної кумулятивної виживаності хворих на РЛ без ПНРС та з ПНРС найбільш статистично значущою різниця (р<0,01) є в 1-річний термін спостереження (9,51%), найменш — відповідно на 4-й рік (4,48%).
При порівнянні залежності загальної виживаності хворих на РЛ різних стадій від наявності або відсутності ПНРС помітно, що суттєва різниця між першою та другою дослідними групами була лише у пацієнтів із задавненими стадіями (IIIВ та IV). А у I, II та IIIA стадіях, при яких можливе радикальне хірургічне лікування, різниця між дослідними групами була статистично недостовірною (логранговий тест, р>0,1). Це свідчить про те, що загальна виживаність хворих на РЛ I, II та IIIA стадій не залежала від наявності або відсутності у них ПНРС.
Якщо охарактеризувати загальну виживаність хворих на РЛ IIIВ стадії залежно від ПНРС, необхідно зазначити, що у пацієнтів із РЛ із симптомами ПНРС вона нижча (логранговий тест між групами, р<0,05), ніж у аналогічних хворих без ПНРС на всіх термінах спостереження (табл. 2). Так, зазначено, що 1-річна загальна виживаність хворих на РЛ IIIB стадії без ПНРС становила 29,20±4,28%, тоді як відповідна виживаність пацієнтів із ПНРС — 18,33±5,00%, тобто була нижчою на 10,87%. Дворічна загальна виживаність хворих на РЛ IIIB стадії у першій групі становила 14,67±3,37%, аналогічний показник у другій групі був нижчим на 10,50% і дорівнював 4,17±2,58%. Трирічна загальна виживаність хворих на РЛ IIIB стадії з ПНРС (2,08±1,76%) також була нижчою (на 7,60%) за відповідний показник у групі без симптомів ПНРС (9,68±3,02%).
Таблиця 2. Виживаність хворих на РЛ IIIВ стадії залежно від наявності ПНРС
| Виживаність | Групи хворих | |
| РЛ без ПНРС, % | РЛ з ПНРС, % | |
| 1-річна | 29,20±4,28 | 18,33±5,00 |
| 2-річна | 14,67±3,37 | 4,17±2,58 |
| 3-річна | 9,68±3,02 | 2,08±1,76 |
| 4-річна | 5,74±2,65 | − |
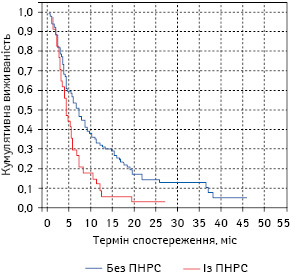
При зіставленні загальної виживаності хворих на РЛ запущеної IV стадії залежно від наявності або відсутності ПНРС видно, що існує суттєва різниця (р<0,05) між першою та другою дослідними групами (рис. 2). Так, 1-річна загальна виживаність хворих на РЛ IV стадії без ПНРС становила 32,99±4,77%, водночас аналогічний показник у групі пацієнтів із симптомами ПНРС був нижчим на 21,23% (тобто 11,76±5,53%). Показники 2-річної загальної виживаності у хворих на РЛ IV стадії у першій та другій дослідних групах відрізнялися на 11,49%: у хворих без супутньої патології цей показник був вищим (14,43%) порівняно з аналогічним показником у пацієнтів із ПНРС, який був надзвичайно низьким (2,94%). Також необхідно зазначити, що хворі на РЛ IV стадії без ПНРС жили не більше 46 міс, а пацієнти із РЛ із ПНРС — не більше 27 міс.
При оцінці залежності загальної виживаності хворих на РЛ від наявності чи відсутності ПНРС при окремих формах локалізації пухлини можна стверджувати лише про суттєву різницю між першою та другою дослідними групами (логранговий тест, р<0,01) при центральному РЛ (рис. 3). При периферичній локалізації раку немає істотної достовірної різниці у загальній виживаності між хворими без та з ПНРС (логранговий тест між групами, р>0,1).

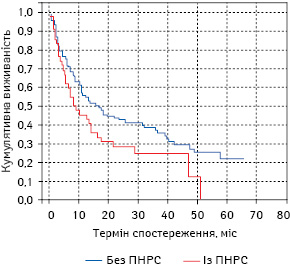
Що ж стосується центрального РЛ, то загальна виживаність хворих із ПНРС була нижчою (р<0,01), ніж хворих без ПНРС із зазначеною клінічною формою (див. рис. 3). Так, найбільше кумулятивна виживаність хворих на центральний РЛ між першою та другою дослідними групами відрізнялася у перший рік спостереження. Отже, 1-річна загальна виживаність пацієнтів із РЛ без ПНРС із цією локалізацією пухлини становила 40,36±2,93%, аналогічний показник у хворих на РЛ із ПНРС був нижчим на 12,23% і сягав 28,13±3,97%. Дво-, три- та чотирирічна загальна виживаність також суттєво відрізнялася між першою та другою дослідними групами: цей показник був нижчим у хворих на РЛ із ПНРС на 10,93; 9,71 та 8,21% відповідно.
При оцінці загальної виживаності хворих на РЛ залежно від наявності чи відсутності ПНРС при окремих гістологічних формах пухлини можна стверджувати лише про суттєву різницю між першою та другою групою (логранговий тест, р<0,01) при аденокарциномі та дрібноклітинному РЛ. При плоскоклітинному раку немає достовірної різниці (логранговий тест між групами, р>0,1) у загальній виживаності між хворими на РЛ без та із ПНРС. Це свідчить про те, що цей показник у пацієнтів із плоскоклітинним РЛ не залежав від наявності чи відсутності у них ПНРС.
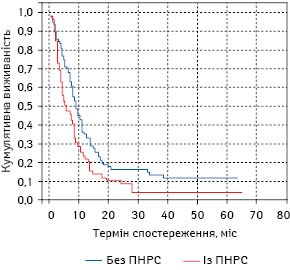
При порівнянні загальної виживаності хворих на аденокарциному легені залежно від наявності ПНРС видно, що у хворих на РЛ без ПНРС вона достовірно вища (логранговий тест між групами, р<0,05), ніж у аналогічних хворих із ПНРС на всіх термінах спостереження (рис. 4). Як свідчать дані табл. 3, найбільше кумулятивна виживаність хворих на аденокарциному легені між дослідними групами відрізнялася на 2-й та 4-й рік спостереження. Так, 2-річна загальна виживаність пацієнтів із РЛ без ПНРС з цією гістологічною формою пухлини становила 42,75±4,34%, аналогічний показник хворих із супутнім ПНРС був нижчим на 14,38% і сягав 28,37±6,99%. Чотирирічна загальна виживаність також суттєво різнилася між дослідними групами — на 18,39% (27,47±4,75% та 9,08±7,58% відповідно). Різниця в 1- та 3-річній загальній виживаності також була суттєвою між першою та другою дослідними групами: ці показники були нижчими у хворих на РЛ із ПНРС на 10,06 та 14,37% відповідно. Також варто зазначити, що більшість пацієнтів з аденокарциномою легені та супутнім ПНРС жили не більше 50 міс.
Таблиця 3. Виживаність хворих на аденокарциному та дрібноклітинний РЛ залежно від наявності ПНРС
| Виживаність | Аденокарцинома | Дрібноклітинний рак | ||
| РЛ без ПНРС, % | РЛ з ПНРС, % | РЛ без ПНРС, % | РЛ з ПНРС, % | |
| 1-річна | 55,30±4,33 | 45,24±7,68 | 35,16±5,01 | 23,73±5,54 |
| 2-річна | 42,75±4,34 | 28,37±6,99 | 16,39±3,89 | 10,17±3,93 |
| 3-річна | 37,07±4,46 | 22,70±7,06 | 13,15±3,62 | − |
| 4-річна | 27,47±4,75 | 9,08±7,58 | 10,36±3,53 | − |
| 5-річна | 22,12±5,17 | − | 6,66±3,83 | − |
Якщо проаналізувати загальну виживаність хворих на дрібноклітинний РЛ (рис. 5; див. табл. 3), стає зрозуміло, що вона була достовірно нижчою (р<0,05) у пацієнтів із РЛ із ПНРС порівняно з хворими без ПНРС. Так, 1-річна загальна виживаність хворих на дрібноклітинний РЛ без ПНРС становила 35,16±5,01%, водночас аналогічний показник у пацієнтів із симптомами ПНРС був нижчим на 11,43%, тобто — 23,73±5,54%. Показники 2-річної загальної виживаності у хворих на дрібноклітинний РЛ першої та другої дослідної групи відрізнялися на 6,22%: у пацієнтів без ПНРС виживаність була вищою (16,39±3,89%), на відміну від аналогічного показника у хворих із ПНРС (10,17±3,93%). Визначити різницю у 3-, 4- та 5-річній загальній виживаності у хворих на дрібноклітинний РЛ між групами без ПНРС та із симптомами ПНРС було неможливо, враховуючи той факт, що більшість хворих другої дослідної групи (98,3%) помирали
до 30-го місяця спостереження.
Особливо цікавим є зіставлення віддалених результатів лікування хворих на РЛ залежно від характеру проведеного протипухлинного лікування (рис. 6). Так, найвищою загальна 3-річна виживаність (близько 58%) була в оперованих пацієнтів, а у хворих, які отримували консервативне хіміопроменеве лікування, цей показник був більш ніж у 2 рази нижчим (близько 24%). І найгіршу виживаність (близько 5%) відзначали у хворих на РЛ, які не отримували протипухлинної терапії.
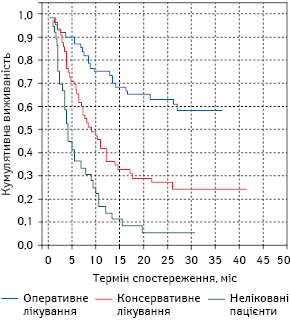
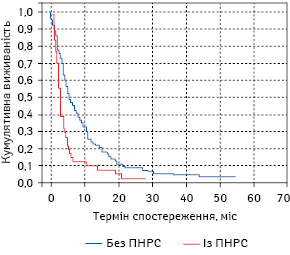
При порівнянні загальної виживаності нелікованих хворих на РЛ залежно від наявності ПНРС реєструють, що у пацієнтів без ПНРС вона достовірно вища (логранговий тест між групами, р<0,01), ніж у хворих із ПНРС у 1-й та 2-й рік спостереження (рис. 7). Так, 1-річна загальна виживаність нелікованих пацієнтів із РЛ без ПНРС становила 25,19±3,79%, водночас аналогічний показник у хворих із супутніми симптомами ПНРС був нижчим на 15,67% і дорівнював 9,52±4,53%. Показники 1,5-річної загальної виживаності у хворих на РЛ першої та другої дослідних груп, які не отримували ніякого протипухлинного лікування, відрізнялися на 8,13% (15,27±3,14 та 7,14±3,97% відповідно). Також слід зазначити, що всі неліковані хворі на РЛ із ПНРС гинули до 2-го року спостереження.
При оцінці віддалених результатів використання консервативних протипухлинних методів лікування хворих на РЛ залежно від наявності ПНРС необхідно констатувати достовірну різницю між показниками у першій та другій групі як при застосуванні променевої терапії (логранговий тест, р<0,01), хіміотерапії (р<0,001), так і при їх комбінації (р<0,05).
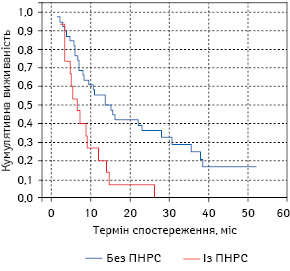
При порівнянні віддалених результатів впливу променевої терапії у хворих на РЛ відзначено, що у пацієнтів із симптомами ПНРС загальна виживаність достовірно нижча (логранговий тест між групами, р<0,01), ніж у хворих без ПНРС у 1-й та 2-й рік спостереження (рис. 8). Так, кумулятивна виживаність хворих на РЛ, які одержували лише променеву терапію, між першою та другою дослідною групою істотно відрізнялася на 12-му та 18-му місяці спостереження. Однорічна загальна виживаність пацієнтів із РЛ без ПНРС становила 55,26±8,07%, аналогічний показник у хворих із ПНРС — 26,67±11,42%, тобто був нижчим більше ніж у 2 рази. Розрив між значенням 1,5-річної загальної виживаності (18-місячної) у першій та другій дослідній групі (42,11±8,01 та 6,67±5,4% відповідно) був дуже великим — 35,44%. Як видно з даних рис. 8, усі хворі на РЛ із ПНРС померли у термін до 26 міс.
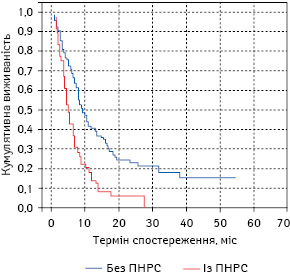
Оцінюючи віддалені результати хіміотерапевтичного лікування хворих на РЛ, можна спостерігати подібну ситуацію, що й після променевого лікування (рис. 9). Дані рис. 9 свідчать, що загальна виживаність хворих на РЛ із ПНРС, які одержали самостійну хіміотерапію, була значно нижчою від аналогічного показника у пацієнтів без ПНРС (логранговий тест, р<0,001). Однорічна загальна виживаність хворих першої дослідної групи становила 42,00±4,94%, відповідний показник у другій дослідній групі був нижчим на 23,63% (18,37±5,53%). Значення 1,5-річної загальної виживаності хворих на РЛ без ПНРС, пролікованих хіміотерапевтичним шляхом (29,00±4,54%), було вищим за такий показник (6,12±3,42%) у пацієнтів із симптомами ПНРС на 22,88%. Дворічна загальна виживаність у хворих на РЛ першої та другої дослідних груп відрізнялися на 18,10%: у пацієнтів без ПНРС цей показник був вищим (23,20±4,31%) порівняно з хворими із ПНРС (5,10±3,14%). За даними рис. 9, усі хворі на РЛ із ПНРС, які отримали хіміотерапію, гинули у строк до 28 міс.
При порівнянні віддалених результатів комбінованого хіміопроменевого лікування хворих на РЛ залежно від наявності супутнього ПНРС відзначають, що у пацієнтів без ПНРС виживаність достовірно вища (логранговий тест між групами, р<0,05), ніж у хворих з ПНРС. Зазначимо, що всі хворі на РЛ із ПНРС помирали у термін до 14 міс, тому визначити та порівняти загальну виживаність у них з такою у пацієнтів без ПНРС після вказаного строку спостереження не було можливості. Відповідно, різниця у віддалених результатах комбінованого хіміопроменевого лікування хворих на РЛ між двома дослідними групами у 12-місячний термін спостереження становила 25,74%. У пацієнтів із РЛ без ПНРС 1-річна загальна виживаність досягала 47,17±6,86%, у групі з ПНРС — 21,43±10,97%.
Якщо порівняти віддалені результати лікування хворих на РЛ із основним хірургічним компонентом залежно від наявності ПНРС, видно, що між двома групами немає достовірної різниці у виживаності (логранговий тест, р>0,1) на всіх термінах спостереження (рис. 10). При зіставленні віддалених результатів окремо взятих методів лікування, таких як самостійне хірургічне, хірургічне + променева терапія, хірургічне + хіміотерапія та хірургічне + променева терапія + хіміотерапія, залежно від наявності ПНРС, також не виявлено суттєвої різниці між дослідними групами (логранговий тест, р>0,1).
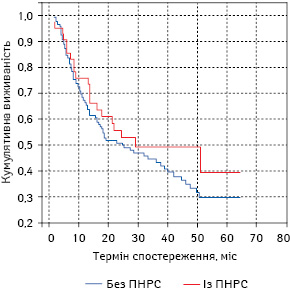
Так, найвищу загальну 1-річну виживаність (86,78±10,05%) зареєстровано у хворих на РЛ із ПНРС, які отримали комплексне лікування (хірургічне + променева терапія + хіміотерапія), найнижчу (60,00±6,93%) — у пацієнтів без ПНРС після комбінованої терапії (хірургічне + променева терапія). Що ж стосується 2-річної виживаності, то найвищі та найнижчі показники (57,69±8,95 та 47,73±14,73% відповідно) відзначено у хворих на РЛ із ПНРС після самостійного хірургічного та комплексного лікування відповідно. Віддалені результати (загальна 5-річна виживаність) були найкращими (35,70±6,59%) після хірургічного лікування (самостійного) у хворих на РЛ без ПНРС та найгіршими (усі пацієнти померли до зазначеного терміну спостереження) — у хворих із симптомами ПНРС після комбінованого (хірургічне + хіміотерапія) лікування.
При зіставленні віддалених результатів лікування тільки хворих на РЛ із ПНРС (табл. 4) залежно від основних методів протипухлинної терапії (хірургічне та консервативне лікування) слід відмітити наявність високої достовірної різниці між групами (логранговий тест, р<0,01). Як свідчать дані табл. 4, показники загальної 1- та 2-річної виживаності значно вищі у хворих на РЛ із ПНРС, які одержали хірургічне лікування (73,61±5,19 та 56,64±5,88% відповідно), ніж у аналогічних хворих, у яких проводили консервативну протипухлинну терапію (21,79±4,67 та 4,49±2,34% відповідно). Визначити 3-, 4- та 5-річну виживаність хворих на РЛ із ПНРС, які лікувалися консервативними методами, не було можливості, оскільки всі пацієнти померли до зазначених термінів спостереження. І навпаки, віддалені результати хірургічного лікування хворих на РЛ із ПНРС були достатньо високими (5-річна загальна виживаність — 27,34±10,13%), що свідчить про те, що цей метод є основним для лікування пацієнтів вказаної групи.
Таблиця 4. Виживаність хворих на РЛ із ПНРС залежно від основного методу лікування
| Виживаність | Метод лікування | |
| Хірургічне, % | Консервативне, % | |
| 1-річна | 73,61±5,19 | 21,79±4,67 |
| 2-річна | 56,64±5,88 | 4,49±2,34 |
| 3-річна | 46,40±6,43 | − |
| 4-річна | 39,37±7,61 | − |
| 5-річна | 27,34±10,13 | − |
Висновки
1. Загальна кумулятивна виживаність хворих на РЛ із симптомами ПНРС на всіх термінах спостереження нижча (р<0,01), ніж пацієнтів без ПНРС (5-річна виживаність становить 10,89±4,14 та 17,64±2,15% відповідно).
2. Доведено, що загальна виживаність хворих на РЛ IIIВ та IV стадії, пацієнтів із центральним РЛ, аденокарциномою та дрібноклітинним РЛ із симптомами ПНРС нижча (р<0,05), ніж в аналогічних хворих без ПНРС на всіх термінах спостереження.
3. При порівнянні віддалених результатів консервативного протипухлинного лікування хворих на РЛ залежно від наявності ПНРС відзначають, що у пацієнтів без ПНРС загальна виживаність достовірно вища, ніж у хворих із ПНРС. Це також стосується і хворих на РЛ, які не отримували ніякого спеціального лікування.
4. П’ятирічна загальна виживаність (27,34±10,13%) є вищою у хворих на РЛ із ПНРС, які одержували хірургічне лікування, порівняно з тими, у кого проводили консервативну терапію.
Список використаної літератури
1. Арсеньев А.И. (2006) Адъювантная химиотерапия и лучевая терапия немелкоклеточного рака легкого. Практическая онкология, 3: 154–160.
2. Федорів Я.М. (2008) Паранеопластичні реакції як маркери пухлинних процесів. Експериментальна та клінічна фізіологія і біохімія, 41(1): 60–4.
3. Щепотін І.Б., Федоренко З.П., Михайлович Ю.Й. та ін. (2014) Рак в Україні, 2012–2013. Захворюваність, смертність, показники діяльності онкологічної служби. Бюл. Націон. канцер-реєстру України, 15: 124 с.
4. Andras C., Csiki Z., Ponyi A. (2006) Paraneoplastic rheumatic syndromes. Rheumatol. Int., 26(5): 376–82.
5. Aotsuka A., Hotoon T. (2000) Paraneoplastic dermatomyositis. Ryoikbetsu Shokogun Shirizu., 28(4): 373–376.
6. Ikeda N., Hayashi A., Miura Y. et al. (2005) Present strategy of lung cancer screening and surgical management. Ann. Thorac. Cardiovasc. Surg., 11: 363–366.
7. Kanaji N., Watanabe N., Kita N. et al. (2014) Paraneoplastic syndromes associated with lung cancer. World J. Clin. Oncol., 5(3): 197–223.
8. Maria J., David A.I. (2001) Rheumatic diseases and malignancy — is there an association? Scand. J. Rheumatol., 30: 185–8.
9. Querfeld C. (2000) Pseudoscleroderma associated with lung cancer. Brit. J. Dermatol., 142: 1228–1232.
10. Racanelli V., Prete M., Minoia C. et al. (2008) Rheumatic disorders as paraneoplastic syndromes. Autoimmun. Rev., 7: 352–358.
11. Ridge C.A., McErlean A.M., Ginsberg M.S. (2013) Epidemiology of lung cancer. Semin. Intervent. Radiol., 30(2): 93–98.
12. Swierkot J., Lewandowicz-Uszyńska A., Bogunia-Kubik K. (2014) Paraneoplastic syndromes and rheumatic diseases. Postepy Hig. Med. Dosw., 68: 944–54.
13. Thomas L., Kwok Y., Edelman M.J. (2004) Management of paraneoplastic syndromes in lung cancer. Curr. Treat. Options Oncol., 5(1): 51–62.
14. Toh C.K. (2009) The changing epidemiology of lung cancer. Methods Mol. Biol., 472: 397–411.
15. Yano S., Kobayashi K., Kato K. (2007) Progressive overlap syndrome due to small cell lung cancer as a paraneoplastic syndrome. Respir., 74: 588–591.
16. Youlden D.R., Cramb S.M., Baade P.D. (2008) The International Epidemiology of Lung Cancer: geographical distribution and secular trends. J. Thorac. Oncol., 3(8): 819–31.
Отдаленные результаты лечения больных раком легкого с проявлениями паранеопластического ревматологического синдрома
Винницкий национальный медицинский университет им. Н.И. Пирогова
Резюме. Исследование посвящено изучению и сравнительному анализу общей кумулятивной выживаемости больных раком легкого (РЛ) без паранеопластического ревматологического синдрома (ПНРС) и с проявлениями ПНРС в зависимости от стадии, локализации опухоли, гистологической формы, степени дифференцировки, метода лечения. Установлено, что общая кумулятивная выживаемость у больных РЛ с ПНРС на всех сроках наблюдения ниже (р<0,01), чем у аналогичных пациентов без ПНРС (5-летняя выживаемость — 10,89±4,14 и 17,64±2,15% соответственно). Доказано, что общая выживаемость больных РЛ IIIВ и IV стадии, пациентов с центральным раком, аденокарциномой и мелкоклеточным раком с ПНРС ниже (р<0,05), чем у таких больных без ПНРС на всех сроках наблюдения. При сравнении отдаленных результатов консервативного противоопухолевого лечения больных РЛ в зависимости от наличия ПНРС видно, что у пациентов без ПНРС общая выживаемость достоверно выше, чем у больных с ПНРС. Это также касается и больных РЛ, которые не получали никакого специального лечения. Пятилетняя общая выживаемость (27,34±10,13%) является высшей у больных РЛ с ПНРС, получавших хирургическое лечение, в отличие от аналогичных пациентов, у которых проводили консервативную терапию.
рак легкого, паранеопластический ревматологический синдром, общая кумулятивная выживаемость, хирургическое лечение, консервативная химиолучевая терапия.
Адреса:
Лисенко Сергій Андрійович
21018, Вінниця, вул. Пирогова, 56
Вінницький національний
медичний університет ім. М.І. Пирогова
E-mail: liss2001@ukr.net














Leave a comment