Якість життя хворих, оперованих з приводу раку товстої кишки
Пойда А.И., Мельник В.М., Заверный Л.Г., Абу Шамсия Р.Н.
Резюме. Мета дослідження полягає в розробці і застосуванні методів хірургічної реабілітації, які сприяють покращанню якості життя хворих, оперованих з приводу раку товстої кишки. Матеріал і методи: з приводу раку товстої кишки оперовано 1194 хворих. З них аналіз якості життя і соціально-побутової реабілітації проведено у 659. З проведеного дослідження були виключені пацієнти з діагностованими до операції і в післяопераційному періоді віддаленими метастазами та локорегіонарними рецидивами захворювання. Досліджуваних хворих умовно розподілили на 3 групи. В I групу увійшли 212 (32,1%) стомованих хворих, в II — 244 (37,1%) хворих після відновлювальних операцій, в III — 203 (30,8%) пацієнтів після реконструктивно-відновлювальних операцій. Оцінку якості життя проводили шляхом використання опитувальника SF-36. Результати і обговорення: відзначені найбільш сприятливі показники якості життя у хворих III групи після реконструктивно-відновлювальних операцій, які передбачають формування анатомо-функціональних конструкцій, спроможних виконувати достатньою мірою функцію видалених під час радикального етапу операції ілеоцекального відділу, ампули прямої кишки, ампули та сфінктерного апарату прямої кишки. Висновки: 1. На якість життя хворих, оперованих з приводу раку товстої кишки негативно впливає виникнення рецидиву захворювання, віддалених метастазів, ускладнень в ранньому і пізньому післяопераційному періоді, наявність функціонуючої колостоми на передній черевній стінці, патологічних синдромів, обумовлених видаленням ілеоцекального відділу, ампули прямої кишки, ампули та сфінктерного апарату прямої кишки. 2. Виконання реконструктивно-відновлювальних операцій після правобічної геміколектомії, низької, наднизької передньої резекції прямої кишки, екстирпації прямої кишки, які передбачають формування анатомо-функціональних конструкцій «ілеоцекального відділу», «ампули прямої кишки», тазово-промежинної колопластики сприяє значному покращанню якості життя, порівняно зі стомованими хворими і хворими після відновлювальних операцій. 3. Покращання якості життя хворих після реконструктивно-відновлювальних операцій обумовлено переважно за рахунок більшості показників: фізичного функціонування, рольового фізичного функціонування, загального здоров’я, соціального функціонування, рольового емоційного функціонування, психічного здоров’я.
Резюме. Цель исследования заключается в разработке и применении методов хирургической реабилитации, способствующих улучшению качества жизни больных, оперированных по поводу рака толстой кишки. Материал и методы: по поводу рака толстой кишки оперировано 1194 больных. Из них анализ качества жизни и социально-трудовой реабилитации выполнен у 659. Из проведенного исследования были исключены пациенты с диагностированными до выполнения операции и в послеоперационном периоде отдаленными метастазами и локорегионарными рецидивами заболевания. Исследуемых пациентов условно распределили на III группы. В I группу включены 212 (32,1%) стомированных больных, во II — 244 (37,1%) больных после восстановительных операций, в III — 203(30,8%) после реконструктивно-восстановительных операций. Оценку качества жизни производили путем использования опросника SF- 36. Результаты и обсуждение: отмечены наиболее благоприятные показатели качества жизни у больных III группы после реконструктивно-восстановительных операций, предусматривающих формирование анатомо-функциональных конструкций, способных выполнять в достаточной степени функцию удаленных во время радикального этапа операции илеоцекального отдела, ампулы прямой кишки, ампулы и сфинктерного аппарата прямой кишки. Выводы: 1. На уровень качества жизни больных, оперированных по поводу рака толстой кишки, отрицательное влияние оказывает возникновение рецидива заболевания, отдаленных метастазов, осложнений в раннем и позднем послеоперационном периоде, наличие функционирующей колостомы на передней брюшной стенке, патологических синдромов, обусловленных удалением илеоцекального отдела, ампулы прямой кишки, ампулы и сфинктерного аппарата прямой кишки. 2. Выполнение реконструктивно-восстановительных операций после правосторонней гемиколэктомии, низкой, предельно низкой передней резекции прямой кишки, экстирпации прямой кишки, предусматривающих формирование анатомо-функциональных конструкций «илеоцекального отдела», «ампулы прямой кишки», тазово-промежностной колопластики позволяет значительно улучшить качество жизни по сравнению со стомированными больными и больными после восстановительных операций. 3. Улучшение качества жизни больных после реконструктивно-восстановительных операций обусловлено преимущественно за счет улучшения большинства показателей качества жизни: физического функционирования, ролевого физического функционирования, общего здоровья, социального функционирования, ролевого эмоционального функционирования, психического здоровья.
Введение
Большинство исследователей, которые профессионально занимаются изучением качества жизни, в смысл этого понятия вкладывают оценку состояния основных функций жизнедеятельности человека: физической, психической, социальной и духовной [1, 2, 4–7]. Поэтому качество жизни следует рассматривать как интегральный критерий эффективности реабилитации после лечения больных по поводу тяжелых заболеваний, которые приводят к инвалидизации или стойкой потере трудоспособности. Указанный критерий позволяет произвести оценку адаптации пациента после проведенного лечения к привычным для него условиям жизни и установить степень его реинтеграции в общество.
Уровень социально-трудовой реабилитации, как слагающая качества жизни, также является чрезвычайно важным критерием эффективности лечения в связи с тем, что он указывает на степень возможности реализации пациентом индивидуальных социальных программ, а именно: собственного творческого потенциала, утраченной или резервной трудоспособности, занятости общественно-полезной деятельностью. Факторами, оказывающими отрицательное влияние на качество жизни и социально-трудовую реабилитацию у онкопроктологических больных следует считать выполнение многоэтапных оперативных вмешательств, возникновение локорегионарного рецидива заболевания, наличие отдаленных метастазов, поздних послеоперационных осложнений, патологических состояний, обусловленных удалением важных в функциональном отношении анатомических отделов толстой кишки, стомы на передней брюшной стенке. Поэтому к числу основных факторов улучшения качества жизни и социально-трудовой реабилитации онкопроктологических больных следует отнести выполнение достаточно радикальных, восстановительных и особенно реконструктивно-восстановительных операций, эффективную профилактику и лечение послеоперационных осложнений, рецидивов заболевания, отдаленных метастазов, а также патологических состояний, обусловленных удалением важных в функциональном отношении анатомических отделов толстой кишки.
Цель исследования — разработка и применение методов хирургической реабилитации, способствующих улучшению качества жизни больных, оперированных по поводу рака толстой кишки.
Материал и методы
В Колопроктологическом центре Украины за период с 2006 по 2010 г. по поводу рака толстой кишки оперировано 1194 больных, 633 (53%) мужчин и 561(47%) женщин, возраст которых составил 29–89 (57±19,8) лет. Социально активная возрастная группа, до 60 лет, представлена 762 (63,8%) пациентами. У оперированных пациентов в соответствии с 5-м изданием Международной классификации злокачественных опухолей (Логинов А.Ф., 2003) [3] на основании результатов клинических, инструментальных методов исследования, макроскопической и гистологической оценки удаленных препаратов толстой кишки стадия рТ1-2N0M0 была диагностирована у 173 (14,5%) больных, рТ3N0M0 — у 289 (24,2%), рТ3-4N1M0 — у 528 (44,2%), рТ4N1-2M1 — у 204 (17,1%).
У 467 (39,1%) больных были диагностированы осложнения основного заболевания, преимущественно хроническая обтурационная непроходимость толстой кишки, реже — кровотечение, перфорация. Сопутствующие заболевания (сердечно-сосудистой системы, органов дыхания, сахарный диабет, ожирение) установлены у 549 (45,9%) пациентов.
Лечение больных проводили в соответствие с общепринятыми онкологическими стандартами. Больным раком прямой кишки применяли предоперационную лучевую терапию, послеоперационную химиолучевую терапию, больным раком ободочной кишки послеоперационную химиотерапию при наличии показаний. Наибольшее количество больных — 569 (47,6%) были оперированы по поводу рака прямой кишки, значительно меньшее количество — по поводу опухолей нисходящей и сигмовидной ободочной кишки — 316(26,4%), слепой кишки и восходящей ободочной — 253 (21,2%), поперечной ободочной — 56 (4,8%). В соответствии с диагнозом основного заболевания выполняли преимущественно переднюю резекцию прямой кишки — у 369 (30,9%) пациентов, менее часто брюшно-анальную резекцию — у 73 (6,1%), брюшно-промежностную экстирпацию прямой кишки — у 106 (8,9%), операцию Гартмана — у 177 (14,8%), правостороннюю гемиколэктомию — у 218 (18,2%), левостороннюю гемиколэктомию — у 203(17,0%), сигмоидэктомию — у 48 (4,1%). Восстановительные операции выполнены у 636 (53,2%) больных. Под восстановительной операцией на толстой кишке понимаем систему организационных и хирургических мероприятий, направленных на воспроизведение непрерывности и проходимости кишечника путем формирования межкишечного анастомоза, что исключает необходимость формирования стомы на передней брюшной стенке во время первичной восстановительной операции или ликвидацию указанной стомы, при ее наличии, во время вторичной восстановительной операции. Восстановительный этап операции предусматривал формирование колоректального анастомоза у 309 (25,9%) больных, колоанального — у 122 (10,2%), илеотрансверзоанастомоза — у 149 (12,5%), межободочного — у 56 (4,7%). У 275( 23,0%) больных выполняли реконструктивно-восстановительные операции, которые, по нашему мнению, предусматривают не только восстановление непрерывности и проходимости кишечника, а также создание новых анатомо-функциональных структур, способных в достаточной степени выполнять функцию удаленных, чрезвычайно важных в функциональном отношении анатомических отделов толстой кишки: илеоцекального отдела ободочной кишки, ампулы прямой кишки, ампулы и сфинктерного аппарата прямой кишки. Восстановительная операция при этом является только фрагментом реконструктивно-восстановительной. Из числа реконструктивно-восстановительных операций моделирование илеоцекального отдела после правосторонней гемиколэктомии с целью профилактики рефлюкс-илеита производили у 89 (7,4%) больных, толстокишечные резервуары после предельно низкой или низкой передней резекции прямой кишки формировали у 102 (8,5%) больных с целью предупреждения синдрома низкой передней резекции, реконтинентные операции после экстирпации прямой кишки, обеспечивающие управляемость процессом опорожнения, выполняли у 84 (7,0%).
Послеоперационные осложнения возникли у 304 (25,6%) больных: нагноение операционной раны — у 87 (7,3%), несостоятельность швов анастомозов — у 62 (5,2%), некроз низведенного толстокишечного трансплантата — у 11 (0,9%), послеоперационная пневмония — у 49 (4,1%), острая спаечная непроходимость кишечника — у 28 (2,4%), гематома полости малого таза — у 27 (2,3%), тромбоэмболические осложнения у 19 (1,6%), абсцесс полости малого таза — у 14 (1,2%), инфаркт миокарда — у 7 (0,6%). Летальные исходы в раннем послеоперационном периоде возникли у 28 (2,3%) больных. Причиной летального исхода у 16 (1,3%) был перитонит вследствие несостоятельности швов анастомозов, у 5 (0,4%) — пневмония, у 3( 0,3%) — тромбоэмболия легочной артерии, у 1 (0,08%) — венозный тромбоз мезентериальных сосудов, у 2 (0,16%) — инфаркт миокарда. В позднем послеоперационном периоде в сроки от 11 мес до 2 лет и 8 мес у 37(3,1%) больных возник локорегионарный рецидив заболевания, по поводу которого указанные больные были оперированы повторно. У 294 (24,9%) пациентов были диагностированы отдаленные метастазы, преимущественно в легкие и печень. Указанные больные с установленным прогрессированием опухолевого процесса в послеоперационном периоде, а также 204 (17,1%) больных с установленными отдаленными метастазами до выполнения операции были исключены из проводимого исследования, что обусловлено стремлением получить результаты «чистые» от воздействия прогрессирования опухолевого процесса, который оказывает значительное отрицательное влияние на качество жизни.
Исследование качества жизни проводили у 659(55,2%) оперированных больных, у которых в течение всего периода наблюдения отсутствовали рецидивы заболевания или отдаленные метастазы. Указанные больные условно были распределены на 3 группы. В состав I группы вошли 212 (32,1%) больных после выполненной брюшно-промежностной экстирпации прямой кишки и операции Гартмана, у которых была сформирована моноколостома на передней брюшной стенке, в состав II группы включены 244 (37,1%) больных, у которых был произведен восстановительный этап операции, III группу составили 203 (30,8%) пациентов после реконструктивно-восстановительных операций.
Контрольную группу численностью 96 человек составили здоровые лица. Указанная контрольная группа максимально соответствовала оперированным больным по возрасту, полу, семейному положению, уровню образования и социальному статусу. Результаты исследования качества жизни у представителей этой группы использовали для сравнительного анализа таковой у 990 больных, у которых в период до выполнения оперативного вмешательства по поводу рака толстой кишки отсутствовали отдаленные метастазы.
Исследование качества жизни производили при помощи опросника SF-36 (Ware J.E., 1992), позволяющего установить соответствие минимальных психометрических стандартов, необходимых для групповых сравнений. Опросник предназначен для изучения всех компонентов качества жизни. При создании опросника исследователями ВOЗ из 40 концепций здоровья были отобраны только 8, которые наиболее часто определяют в практике популяционных исследований и в большей степени подвержены влиянию заболевания и проводимого лечения. Опросник SF-36 разработан в рамках международного проекта изучения качества жизни, он официально зарегистрирован и рекомендован к применению в большинстве стран мира.
Указанный опросник имеет следующие шкалы:
1. Физическое функционирование (PF).
2. Ролевое (физическое) функционирование (RP).
3. Боль (BР).
4. Общее здоровье (GH).
5. Жизнеспособность (VT).
6. Социальное функционирование (SF).
7. Эмоциональное функционирование (RE).
8. Психологическое здоровье (МН).
Указанные шкалы опросника условно были разделены на 2 группы: физический компонент здоровья (1–4 шкалы) и психический его компонент (5–8 шкалы). Каждый пункт шкалы имеет несколько вопросов, а общее их число составляет 36. Ответы на вопросы оценивают по номинальной шкале от 1 до 5 и затем выводят общий показатель для каждого пункта по формуле: вычисленное значение = (реальное значение показателя – минимально возможное значение показателя: возможный диапазон значений) × 100.
Качество жизни больных исследовали методом интервью после получения у них письменного согласия. У здоровых лиц контрольной группы исследование качества жизни проводили одноразово, у оперированных больных в следующие сроки: в период госпитализации в стационар, через 10-12 сут, 3, 6 мес, 1 и 3 года после выполненной операции соответственно. Выбор сроков сбора информации соответствовал определенным этапам медико-социальной реабилитации. Так, через 10-12 сут после выполненной операции большинство пациентов были выписаны из стационара для амбулаторного лечения, через 3 мес пациенты возвращались к трудовой деятельности, через 6 мес было отмечено восстановление общего состояния вследствие перенесенного основного заболевания и оперативного вмешательства, через 1 год происходило завершение стабилизации процессов адаптации к последствиям выполненной операции. В указанный срок, а также спустя 3 года, наступал период возможных отдаленных послеоперационных осложнений, возникновения рецидива заболевания, отдаленных метастазов.
Результаты и обсуждение
Обследованный нами контингент здоровых лиц контрольной группы обладал высокой физической активностью, близкой к максимально возможной по результатам балльной оценки в сравнении с 990 больными, без наличия отдаленных метастазов, которым предполагалось выполнение оперативных вмешательств по поводу рака толстой кишки (табл. 1).
Из данных, представленных в табл. 1, следует, что достаточно высокими у здоровых лиц были показатели PF, а также RP, свидетельствующий о незначительной роли физических проблем в ограничении жизнедеятельности. Отмечен высокий уровень SF, достаточная эмоциональная и физическая способность к общению с другими людьми. Показатели GH и RE колебались в пределах 74,5±5,85 и 81,7±14,8 балла соответственно. Несколько ниже были показатели оценки жизнеспособности (энергичности, настроения) и психического здоровья — 69,1±5,05 и 69,4± 6,29 балла соответственно. Полученные нами величины шкал опросника SF-36 совпадают с аналогичными величинами согласно данным С.И. Рябова и соавт., 1996 г., С.В. Мартеньянова и соавт., 2003 г., полученных у здоровых лиц.
| № | Показатели | Здоровые(контрольнаягруппа) | Больные довыполненияоперации | Достоверностьразличий |
|---|---|---|---|---|
| n = 96 | n = 990 | p | ||
| 1 | PF ― физическая активность (возможность выполнять физическую нагрузку в течение обычного дня) | 96,8 ± 1,07 | 45,7 ± 3,01 | <0,001 |
| 2 | RP ― роль физических проблем в организации жизнедеятельности (физическая способность выполнять свою работу) | 85,5 ± 12,1 | 24,6 ± 3,97 | <0,05 |
| 3 | ВР ― физическая боль (выраженность боли) | 85,7 ± 7,40 | 46,8 ± 3,07 | <0,001 |
| 4 | GH ― общее восприятие здоровья (субъективная оценка общего состояния здоровья ) | 74,5 ± 5,85 | 30,9 ± 2,05 | <0,001 |
| 5 | VT ― жизнеспособность (субъективная оценка настроения, энергичности, жизненных сил) | 69,1 ± 5,05 | 35,8 ± 2,10 | <0,001 |
| 6 | SF ― социальная активность (эмоциональная и физическая способность общаться с другими людьми) | 80,1 ± 8,41 | 41,8 ± 2,7 | <0,001 |
| 7 | RE ― роль эмоциональных проблем в ограничении жизнедеятельности (эмоциональная способность человека заниматься профессиональной работой или работой по дому (пенсионеры)) | 81,7 ± 14,8 | 28,3 ± 4,81 | <0,05 |
| 8 | МН ― психическое здоровье | 69,4 ± 6,29 | 30,5 ± 1,75 | <0,001 |
Данные табл. 1 свидетельствуют о более низких показателях качества жизни всех шкал опросника SF-36 у больных в период до выполнения оперативных вмешательств, по сравнению со здоровыми лицами. В два раза был ниже показатель PF, почти в четыре раза показатель RP, отражающий резкое повышение роли физических проблем в ограничении жизнедеятельности. Значительным ограничивающим влиянием на функциональную активность обладал болевой синдром. Ограниченной была потребность в полноценной реализации социальной активности. Снижение показателя SF почти в два раза указывает на существенную его редукцию у пациентов после хирургических операций. Резко выраженной в ограничении жизнедеятельности была роль эмоциональных проблем, о чем свидетельствует уменьшение значения показателя RE более чем в 3 раза. На этом фоне отмечалось выраженное уменьшение значения показателей GH, VT, МН. В рамках этих показателей больные имели худшие взаимоотношения с окружающими, проблемы в общении с представителями противоположного пола. Ухудшение взаимоотношений с окружающими можно объяснить зависимостью больных от близких, вынужденным ограничением социальных контактов из-за нарушения подвижности, снижения работоспособности, нарастающим внутренним недовольством снижения уровня качества жизни. Отсюда возникает спектр негативных эмоций, обусловленный чувством собственной неполноценности. Факт госпитализации в клинику и выполнения предстоящей операции усугубляет негативную ориентацию и эмоциональное состояние пациентов. Различия всех показателей у больных в период до выполнения хирургических вмешательств на толстой кишке по сравнению с группой здоровых лиц отличались высокой достоверностью (p<0,001). Особенно наглядно эти различия представлены графически на рис. 1.
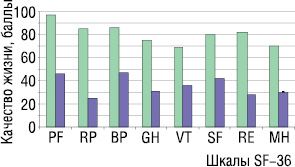
Таким образом, качество жизни у больных до выполнения хирургических вмешательств по поводу рака толстой кишки было значительно ниже по всем показателям опросника SF-36, чем у здоровых лиц. У них резко уменьшалась физическая и социальная активность, эмоциональный статус, значительно понижалась субъективная оценка эмоционального состояния, настроения и, в целом, общего состояния здоровья. Это обусловлено в большей степени наличием тяжелого заболевания, которое представляет реальную угрозу жизни больного, в меньшей степени — предстоящей операцией, сопровождающейся физическими страданиями и отрицательными психотравмирующими факторами.
Следующим этапом было исследование качества жизни у пациентов I, II, III групп больных в динамике. Следует отметить, что главным критерием эффективности хирургической реабилитации больных, оперированных по поводу рака толстой кишки, профилактики патологических состояний, возникающих после удаления важных в функциональном отношении анатомических отделов толстой кишки, а именно: илеоцекального отдела, ампулы прямой кишки, сфинктерного аппарата прямой кишки — являются отсутствие кишечной стомы на передней брюшной стенке, а также благоприятные функциональные результаты выполненных операций. К числу указанных благоприятных функциональных результатов следует отнести количество опорожнений, максимально соответствующее физиологическому, оформленный стул, отсутствие инконтиненции, управляемость процессом опорожнения у больных после экстирпации прямой кишки.
Менее благоприятные функциональные результаты были отмечены у пациентов I группы, что обусловлено наличием у них функционирующей колостомы на передней брюшной стенке, необходимостью ухода за противоестественным «анусом», приобретения и применения калоприемников, что свидетельствует о низком уровне хирургической и социально-бытовой реабилитации больных с колостомами. У больных II группы, у которых при выполнении восстановительного этапа операции довольно широко использовали современные циркулярные сшивающие аппараты, разработанный способ однорядного эвертированного кишечного шва, наиболее технически трудного колоэндоанального анастомоза было отмечено уменьшение количества послеоперационных осложнений в раннем и позднем послеоперационном периоде и значительное улучшение функциональных результатов по сравнению с больными I группы. Это было обусловлено прежде всего отсутствием функционирующей колостомы на передней брюшной стенке, сохранением естественного трансанального механизма опоржнения, отсутствием у большинства больных вторичной анальной инконтиненции. Однако наиболее благоприятные функциональные результаты наблюдались у больных III группы, у которых выполняли реконструктивно-восстановительные операции. Это достигалось за счет «моделирования» илеоцекального отдела после правосторонней гемиколэктомии, формирования «неоректума» после низкой и предельно низкой передней резекции прямой кишки, тазово-промежностной колопластики после экстирпации прямой кишки. Улучшение функциональных результатов у больных III группы заключалось в значительном уменьшении или отсутствии проявлений рефлюкс-илеита, нормализации частоты опорожнений, управляемости процессом опорожнения у больных после брюшно-промежностной экстирпации прямой кишки, уменьшении степени выраженности синдрома низкой передней резекции, отсутствии признаков вторичной анальной инконтиненции
| Показатели | Группыбольных | 11–12 сут | 1 мес | 3 мес | 6 мес | ||||
|---|---|---|---|---|---|---|---|---|---|
| m±s | 95%*ДИ | m±s | 95%*ДИ | m±s | 95%*ДИ | m±s | 95%*ДИ | ||
| PF | I группа | 32,8±4,66 | 32,6; 38,0 | 43,4±4,28 | 44,3; 45,2 | 44,3±3,87 | 41,6; 45,4 | 64,5±3,26 | 63,1; 66,3 |
| II группа | 38,2±4,26 | 36,4; 40,0 | 45,7±5,62 | 46,1; 47,3 | 47,1±4,41 | 45,7; 48,6 | 67,7±3,46 | 66,2; 69,1 | |
| III группа | 44,6±5,65 | 42,9; 46,3 | 47,8±4,30 | 46,1; 49,4 | 51,3±4,34 | 49,8; 52,7 | 70,2±3,45 | 68,8; 71,7 | |
| RP | I группа | 23,5±3,11 | 22,2; 23,3 | 33,4±4,11 | 33,1; 34,8 | 55,3±4,54 | 53,3; 58,3 | 62,3±3,55 | 60,6; 63,4 |
| II группа | 25,6±3,94 | 24,3; 26,8 | 36,3±3,96 | 35,0; 37,6 | 58,4±5,13 | 56,3; 60,4 | 64,3±4,36 | 62,8; 65,7 | |
| III группа | 28,1±2,84 | 27,0; 29,3 | 38,1±5,08 | 36,7; 39,4 | 60,5±4,82 | 49,8; 62,6 | 66,3±4,51 | 64,9; 67,8 | |
| ВР | I группа | 41,3±4,25 | 40,7; 43,5 | 43,7±5,06 | 43,8; 45,3 | 44,1±7,12 | 42,5; 46,3 | 50,1±4,87 | 48,3; 52,4 |
| II группа | 45,2±3,53 | 44,1; 46,3 | 46,6±4,07 | 45,6; 47,6 | 47,2±6,22 | 46,2; 48,2 | 52,9±4,50 | 51,4; 54,3 | |
| III группа | 51,8±2,77 | 50,8; 52,9 | 47,3±4,05 | 46,3; 48,2 | 53,2±7,07 | 52,2; 54,2 | 58,9±4,46 | 57,4; 60,4 | |
| GH | I группа | 48,3±5,22 | 46,8; 50,2 | 64,2±3,96 | 62,2; 65,2 | 64,3±4,56 | 65,1; 68,1 | 64,3±3,19 | 62,6; 65,5 |
| II группа | 52,1±4,76 | 50,5; 53,6 | 65,5±3,34 | 64,3; 66,8 | 67,7±3,37 | 66,0; 69,4 | 67,1±2,24 | 65,4; 68,7 | |
| III группа | 60,3±3,95 | 58,8; 61,7 | 65,1±2,52 | 63,8; 66,3 | 68,0±2,57 | 66,3; 69,7 | 69,4±5,78 | 67,7; 71,0 | |
| VT | I группа | 53,2±6,43 | 53,4; 56,2 | 54,6±5,98 | 51,4; 56,2 | 51,6±5,65 | 52,4; 52,5 | 52,4±4,11 | 52,1; 53,7 |
| II группа | 57,5±5,20 | 56,2; 58,8 | 58,1±4,15 | 57,0; 59,0 | 57,5±4,98 | 56,2; 58,8 | 56,9±3,78 | 55,7; 58,1 | |
| III группа | 64,7±3,19 | 63,5; 66,0 | 64,5±2,96 | 63,5; 65,5 | 65,8±4,23 | 64,5; 67,1 | 68,4±5,30 | 67,2; 69,6 | |
| SF | I группа | 51,5±3,87 | 50,4; 52,1 | 51,4±4,21 | 49,5; 52,8 | 63,2±4,98 | 63,1; 65,7 | 64,3±4,62 | 63,1; 68,2 |
| II группа | 53,6±2,84 | 52,3; 54,9 | 55,5±3,81 | 54,5; 56,6 | 67,9±5,09 | 66,2; 69,6 | 69,4±4,96 | 67,4; 71,4 | |
| III группа | 58,7±4,10 | 57,5; 59,9 | 60,7±3,49 | 59,6; 61,7 | 69,8±5,26 | 68,1; 71,5 | 72,9±5,74 | 70,9; 74,9 | |
| RE | I группа | 31,3±6,12 | 29,4; 32,4 | 35,3±5,24 | 37,8; 40,2 | 50,2±3,23 | 47,8; 52,5 | 55,2±4,25 | 55,5; 57,6 |
| II группа | 33,1±5,04 | 31,1; 35,1 | 39,9±4,30 | 37,8; 42,1 | 51,2±3,57 | 49,3; 53,0 | 58,4±3,82 | 56,5; 60,8 | |
| III группа | 36,7±5,87 | 34,9; 38,6 | 42,5±3,93 | 40,4; 44,6 | 51,3±4,01 | 49,5; 53,2 | 57,3±3,38 | 54,9; 59,6 | |
| МН | I группа | 45,0±5,02 | 43,6; 46,7 | 56,2±6,98 | 54,9; 56,2 | 56,3±2,88 | 56,2; 58,4 | 76,6±6,33 | 74,2; 76,5 |
| II группа | 47,9±4,54 | 46,5; 49,3 | 57,3±6,25 | 55,9; 58,7 | 59,4±3,23 | 58,1; 60,7 | 77,7±6,17 | 76,6; 79,4 | |
| III группа | 53,3±3,39 | 52,0; 54,7 | 58,1±4,48 | 56,7; 59,5 | 60,8±5,62 | 59,5; 62,2 | 67,7±6,82 | 66,2; 69,4 | |
Результаты оценки качества жизни в указанных 3 группах больных представлены в табл. 2. Большинство критериев оценки качества жизни уже на 10-12 сут после выполненных операций во всех 3 группах больных превышали исходные показатели до выполнения хирургического вмешательства (см. табл. 1, 2). Следовательно, выполнение операций способствовало достоверному (p<0,05) повышению показателей качества жизни у этих больных, благоприятному их влиянию на психическую и эмоциональную активность. После восстановительных операций у больных II группы и реконструктивно-восстановительных операций у больных III группы в меньшей степени было выражено депрессивное состояние, повышалась общая активность. Прежде всего это относится к критериям психического здоровья, ролевого эмоционального функционирования, что было обусловлено ликвидацией морфологического субстрата основного заболевания, источника интоксикации и ориентацией пациента на благоприятный результат выполненного оперативного вмешательства.
Однако у всех оперированных больных были отмечены низкие показатели RP (физическая способность человека выполнять свою работу или работу по дому) и RE (эмоциональная способность человека заниматься профессиональной работой или работой по дому), несмотря на то что показатели психического здоровья увеличились по сравнению с исходными более чем в 1,5 раза, особенно во II и III группах наблюдения.
Через 1 мес после выполненной операции показатели качества жизни были выше во II и III группе, однако при проведении дисперсионного анализа в указанные сроки мы не обнаружили существенного влияния на них типа выполненной операции. Кроме этого, достоверные различия были обнаружены только в отношении показателей VT и SF. Также отмечено увеличение значений таких показателей, как: GH – субъективная оценка общего состояния здоровья, RP – эмоциональная способность заниматься профессиональной деятельностью или работой по дому.
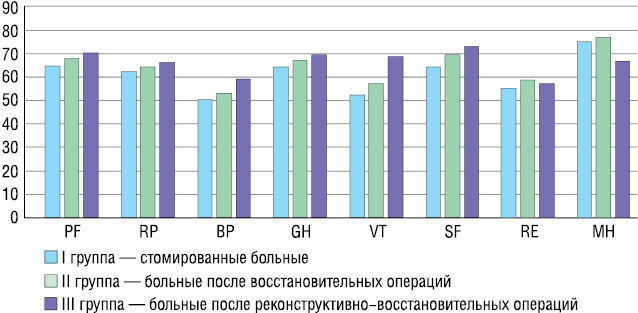
Через 3 мес и особенно через 6 мес после выполненных восстановительных и реконструктивно-восстановительных операций отмечено дальнейшее улучшение качества жизни больных II и III групп. Однако в большей степени показатели критериев качества жизни были выше у больных III группы. При этом существенно отличались значения социального функционирования, ролевого эмоционального функционирования, психического здоровья вследствие более благоприятных функциональных результатов. Сравнительная оценка показателей качества жизни у больных через 6 мес после выполненной операции представлена графически (рис. 2).
По данным корреляционного анализа показателей качества жизни больных после восстановительных и реконструктивно-восстановительных операций установлена взаимосвязь между физической функцией и физической ролью (0,611; p<0,01), общим состоянием здоровья, жизнеспособностью, психическим здоровьем (соответственно r=0,587, p< 0,01; r=0,634; p<0,01 и r=0,468, p< 0,05). Следовательно, неспособность выполнять привычную работу оказывает существенное влияние на большинство аспектов качества жизни.
Корреляционная зависимость в незначительной степени была обнаружена между показателями физической функции и физической боли (r=0,241). Это подтверждает предположение о физической боли как о понятии сугубо субъективном, поэтому оценка интенсивности болевого синдрома больше зависит от индивидуально-типологических свойств личности.
Существенные различия показателей критериев качества жизни были отмечены через 1 и 3 года у больных после выполненных восстановительных и в большей степени после реконструктивно-восстановительных операций — в период завершения процессов адаптации к их последствиям, при отсутствии поздних осложнений и рецидива заболевания и отдаленных метастазов. Численные значения критериев качества жизни в указанные сроки наблюдения в табл. 2 не представлены в связи с громоздкостью данных. В указанные сроки было отмечено значительное повышение показателей качества жизни у больных II и III групп практически по всем критериям опросника SF-36.
Сравнительная оценка качества жизни больных через 6 мес после выполненной операции представлена на рис. 2.
Однако у оперированных больных III группы значения показателей таких критериев качества жизни, как физическое функционирование, ролевое физическое функционирование, общее здоровье, социальное функционирование, ролевое эмоциональное функционирование, психическое здоровье были значительно выше, чем у пациентов II группы. Наиболее высокий уровень показателей качества жизни у больных III группы во все сроки наблюдения, по результатам проведенного нами исследования, обусловлен, по нашему мнению, более блаприятными функциональными результатами выполненных реконструктивно-восстановительных операций вследствие применения собственных, более совершенных анатомо-функциональных конструкций, которые в определенной степени воспроизводят функцию удаленных, важных в функциональном отношении, анатомических отделов толстой кишки, а также разработанных методов профилактики и лечения послеоперационных осложнений.
Результаты социально-трудовой реабилитации представлены в табл. 3.
| Показатель | Группы больных | ||
|---|---|---|---|
| I (c наличием стомы)(n=212) | II (после ВО)(n=244) | III (после РВО)(n=203) | |
| Неработающие пенсионеры | 67 (31,7%) | 69 (28,3%) | 54 (26,6%) |
|
Приступили к прежней трудовой деятельности |
19 (8,9%) | 46 (18,9%)* | 65 (32,1%)** |
|
Сменили вид трудовой деятельности |
23 (10,8%) | 48 (19,6%)* | 31(15,3%) |
|
Не возобновили трудовую деятельность |
103 (48,5%) | 81 (33,2%) | 53 (26,1%) |
*Различия достоверны в сравнении с показателем I группы (р>0,05).
**Различия достоверны в сравнении с показателем первой и второй групп (р>0,05).
Согласно данным, представленным в указанной таблице, различия количества пенсионеров, не стремившихся к возобновлению трудовой деятельности, во всех 3 группах наблюдения было статистически недостоверными. Более благоприятной была социально-трудовая реабилитация у пациентов II и III групп наблюдения. Это подтверждается достоверно большим количеством пациентов, приступивших к прежней трудовой деятельности — 46 (18,9%), а также возвратившихся к труду, но сменивших вид трудовой деятельности — 48 (19,6%) во II группе по сравнению с I группой — 19 (8,9%) и 23 (10,8%) соответственно. Наиболее благоприятные результаты социально-трудовой реабилитации отмечены у пациентов III группы. Среди них количество, приступивших к прежней трудовой деятельности, составило 65 (32,1% ), что достоверно больше по сравнению с таковыми в I и II группах наблюдения. Указанные наиболее благоприятные результаты социально-трудовой реабилитации у пациентов III группы были достигнуты преимущественно за счет улучшения у них функциональных результатов выполненных реконструктивно-восстановительных операций.
Из числа пациентов, которые не возобновили трудовую деятельность в связи с инвалидностью, наибольшее количество было в I группе — 103(48,5%), значительно меньшее во II — 81 (33,2%) и III — 53 (26,1%) группах соответственно. Отказ от трудовой деятельности у большинства пациентов I группы был обусловлен ограничением физической активности, неудобствами в общении с окружающими, хроническим психоэмоциональным стрессом, что связано с наличием у них функционирующей колостомы. Большинство пациентов II и III групп наблюдения отказ от трудовой деятельности мотивировали утратой трудовой ориентации вследствие продолжительного периода хирургического лечения и реабилитации. Это были больные преимущественно после вторичных восстановительных операций, у которых период между радикальным и восстановительным этапами оперативных вмешательств составил не менее 1–2 лет. Больные после вторичных восстановительных операций кроме утраты трудовой ориентации вследствие продолжительного периода реабилитации указывали на менее благоприятные функциональные результаты, наличие которых объясняем продолжительным периодом функционального покоя «отключенной» прямой кишки.
Выводы
1. На качество жизни больных, оперированных по поводу рака толстой кишки, отрицательное влияние оказывает возникновение рецидива заболевания, отдаленных метастазов, осложнений в раннем и позднем послеоперационном периоде, наличие функционирующей колостомы на передней брюшной стенке, патологических синдромов, обусловленных удалением илеоцекального отдела, ампулы прямой кишки, ампулы и сфинктерного аппарата прямой кишки.
2. Выполнение реконструктивно-восстановительных операций после правосторонней гемиколэктомии, низкой, предельно низкой передней резекции прямой кишки, экстирпации прямой кишки, предусматривающих формирование анатомо-функциональных конструкций илеоцекального отдела «ампулы прямой кишки», тазово-промежностной колопластики позволяет значительно улучшить качество жизни по сравнению со стомированными больными и больными после восстановительных операций.
3.Улучшение качества жизни больных после реконструктивно-восстановительных операций обусловлено преимущественно за счет улучшения большинства показателей качества жизни: физического функционирования, ролевого физического функционирования, общего здоровья, социального функционирования, ролевого эмоционального функционирования, психического здоровья.
Литература
1. Ионова Т.И., Новик А.А., Сухонос Ю.А. (2000) Понятие качества жизни больных онкологического профиля. Онкология, 2 (1–2): 25–28.
2. Лисицын Ю.П. (1999) Теории медицины XX века. Медицина, Москва, 154 с.
3. Логинов А.Ф. (2003) Особенности использования международной классификации опухолей в гастроэнтерологии. Клин. перспективы гастроэнтерол. и гепатолог. 1: 9–18.
4. Новик А.А., Матвеев С.А., Ионова Т.И. и др. (2000) Оценка качества жизни больного в медицине. Клин.медицина, 78 ( 2): 10–13.
5. Шевченко Ю.Л., Новик А.А., Федотов Ю.Н. и др. (2005) Информационная система исследования качества жизни в медицине. Вестник межнационального центра исследования качества жизни, 5–6: 4–9.
6. Curbow B., Bjwie J.V., Martin A.C. et al. (1997) Quality of life in cancer chemotherapy randomised trials. Quality Life Res., 6: 684.
7. Earlam S., Glover C., Fordy C. et al. (1996) Relation between tumor size, quality of life and survival in patients with colorectal liver metastases. Ibid.,14: 171–175.














Leave a comment