Комплексна ультрасонографія в діагностиці фонових захворювань шийки матки
Абдуллаєв Р.Я.1, Головко Т.С.2, Сібіханкулов А.Х.1, Щербіна О.В.3, Король П.О.3
- 1Харківська медична академія післядипломної освіти, Харків, Україна
- 2Національний інститут раку, Київ, Україна
- 3Національна медична академія післядипломної освіти імені П.Л. Шупика, Київ
Резюме. Серед усіх доброякісних процесів шийки матки у жінок репродуктивного віку понад 90% становлять непухлинні захворювання. Своєчасна діагностика та лікування пацієнток з фоновими хворобами є важливими для профілактики раку шийки матки. Мета. Оцінити можливості трансвагінальної ультрасонографії в діагностиці фонових захворювань шийки матки. Матеріал та методи. Проведено ретроспективний аналіз результатів комплексного клініко-інструментального дослідження у 83 жінок репродуктивного віку, у яких під час гістологічного аналізу матеріалів вишкрібання було виявлено фонові патологічні процеси шийки матки: цервікальний ендометріоз — у 39, ендоцервікальну гіперплазію — у 31, дисплазію шийки матки легкого ступеня (CIN I) — у 13. Результати. Глибокі щілиноподібні гіпоехогенні включення було зареєстровано тільки у пацієнток із CIN I — 84,6% випадків. У діагностиці CIN I чутливість трансвагінальної ехографії становила 81,8%, специфічність — 50,0%, точність — 76,9%. Гетерогенна структура цервікальної строми найчастіше спостерігалася в групі пацієнток з ендометріозом шийки матки (87,2%), потім із CIN I (46,2%) (р<0,01). Субектоцервікальні кісти з дрібнодисперсною суспензією набагато частіше (р<0,001) відмічали у хворих з цервікальним ендометріозом (69,2%), ніж в інших групах. У середньому значення цервікального М-ехо у пацієнток із залозистою гіперплазією становило 8,4 мм, з аденоматозною гіперплазією — 11,7 мм (р<0,001), в групі порівняння — 5,7 мм. Ендоцервікальні кісти округлої форми невеликого розміру (<2,0 мм) достовірно частіше реєстрували (р<0,05) за аденоматозної гіперплазії (59,6%). Помірна ендоцервікальна (75%) і субендоцервікальна васкуляризація (87,5%) була значно частіше (р<0,05 і р<0,01) відзначена у пацієнток з аденоматозною гіперплазією. Висновки. Для залозисто-фіброзної форми гіперплазії ендоцервіксу характерні цервікальне М-ехо в межах 8,1–10,0 мм, слабка васкуляризація; для аденоматозної гіперплазії — цервікальне М-ехо в межах 10–13 мм, неоднорідна структура ендоцервіксу, помірна васкуляризація; для цервікального ендометріозу — гетерогенна структура строми шийки матки за рахунок кістозних порожнин з дисперсною суспензією, відсутністю розмежування ендоцервіксу і строми; для CIN I — глибокі щілиноподібні гіпоехогенні включення на слизовій оболонці зовнішнього зіва та перехідній зоні шийки матки.
DOI: 10.32471/clinicaloncology.2663-466X.45-1.28985
Вступ
Своєчасна діагностика та лікування пацієнток із фоновими захворюваннями є важливими для профілактики раку шийки матки. Більшість фонових або непухлинних захворювань шийки матки зазвичай відмічають у жінок репродуктивного віку. До фонових хвороб шийки матки належать дисплазія шийки матки легкого ступеня (CIN I), гіперплазія ендоцервіксу, ендометріоз, поліпи, які частіше спостерігаються в жінок репродуктивного віку [1, 2].
F.N. Nwachokor та G.C. Forae було проведено аналіз 176 цервікальних біоптатів, з яких у 56,3% випадків зміни в шийці матки були доброякісними, а у 43,7% — злоякісними. Серед усіх доброякісних процесів шийки матки 92,9% становлять непухлинні захворювання. Результати проведених досліджень показали, що скринінговий огляд шийки матки з наступним гістологічним дослідженням є важливим етапом ранньої діагностики передракових та злоякісних уражень шийки матки [3].
S. Vijayakumar та співавтори (2021) провели ретроспективний аналіз клініко-лабораторних досліджень 164 жінок із середнім віком 46,07±8,17 року. У 2/3 обстежених під час огляду фіксували нормальний стан шийки матки. У 27 жінок виявлено плоскоклітинну метаплазію, у 6 — плоскоклітинні інтраепітеліальні ураження низького (low-grade squamous intraepithelial lesion — LSIL) та високого (high-grade squamous intraepithelial lesion — HSIL) ступеня, і в 1 діагностували злоякісну пухлину. Надмірну кровотечу реєстрували у жінок з низьким ступенем плоскоклітинного інтраепітеліального ураження. За результатами мікроскопічних досліджень тільки плоскоклітинна метаплазія (p<0,001) та дисплазія (p<0,001) достовірно коригували з остаточними діагнозами, такими як LSIL, HSIL [4].
Віруси папіломи людини і Herpes simplex є частими збудниками вірусного цервіциту, які тісно пов’язані з преінвазивною цервікальною інтраепітеліальною неоплазією і раком шийки матки [5]. Адекватний скринінг шийки матки з подальшою гістологічною верифікацією є важливими інструментами в діагностиці непухлинних уражень для підвищення раннього виявлення передракових захворювань [1].
Ендометріоз значно впливає на якість життя жінок. Найбільш характерними симптомами його є: дисменорея, тазовий біль, диспареунія, зміни сечовипускання та кишкові зміни, психологічні та соціальні розлади [6]. Ультразвукова картина глибокого ендометріозу характеризується гіпоехогенним потовщенням або наявністю утворень з правильними або неправильними контурами, розташованими в ретроцервікальній ділянці або в Дугласовому просторі [7].
У деяких випадках ендометріоз не лише інфільтрує шийку матки, але й перериває серозну оболонку. Про такі ситуації часто повідомляють у разі глибоких осередків ендометріозу, що виявляються в ретроматковому, ретроцервікальному та Дугласовому просторі, що інфільтрують стінку склепіння піхви [8, 9]. Завдяки своїй простоті та точності трансвагінальна ультрасонографія є методом первинного обстеження жінок з підозрою на ендометріоз [10, 11].
Передбачається, що ендоцервікальна залозиста гіперплазія є провісником групи муцинозних аденокарцином із шлунковим фенотипом, що не залежить від інфікування вірусом папіломи людини високого ризику. У дослідженні S.Y. Liao та співавторів (2013) показано, що існують різні молекулярні механізми канцерогенезу, що призводять до звичайних уражень залоз порівняно з дольковою ендоцервікальною залозистою гіперплазією, пов’язаною з аденокарциномою in situ або шлунковим фенотипом [12].
Мета дослідження. Метою роботи була оцінка можливостей трансвагінальної ультрасонографії в діагностиці фонових захворювань шийки матки.
Матеріал та методи
Проведено ретроспективний аналіз результатів трансвагінальної ультрасонографії шийки матки у 83 жінок репродуктивного віку (19–45 років), у яких при гістологічному дослідженні матеріалів вишкрібання було виявлено фонові патологічні процеси шийки матки. Серед них у 39 було встановлено цервікальний ендометріоз, у 31 — ендоцервікальну гіперплазію, у 13 — CIN I. У 25 (30,1%) випадках вік пацієнток варіював у межах 19–25 років, у 45 (54,2%) — 26–35 років, у 13 (15,7%) — 36–45 років. Трансвагінальну ехографію було виконано на апаратах Philips HD–7 і HD–11. Групу порівняння склали 37 здорових жінок репродуктивного віку.
Достовірність розбіжностей середніх показників оцінювали за методом кутового перетворення Фішера та за t-критерієм Стьюдента.
Результати дослідження та їх обговорення
Визначалося цервікальне М-ехо (загальна товщина листків ендоцервіксу + ширина цервікального каналу), було оцінено ехоструктуру ендоцервіксу, субектоцервіксу і строми шийки матки. Вивчали частоту виникнення різних типів ехогенності, ехоструктури, ступеня васкуляризації, наявності кістозних порожнин у субектоцервіксі, ендоцервіксі, субендоцервіксі і цервікальній стромі (табл. 1).
| Ехографічний параметр | CIN I,
n=13 |
Цервікальний ендометріоз,
n=39 |
Група порівняння,
n=37 |
|
| 1 | 2 | 3 | ||
| Гіпоехогенний субектоцервікс | 3 (23,1±11,7) | 16 (41,0±7,9) | 9 (16,2±6,0) | |
| Гіперехогенний субектоцервікс | 6 (46,2±13,8) | 5 (12,8±5,3) | 4 (10,8±5,1) | |
| Ізоехогенний субектоцервікс | 4 (30,8±12,8) | 18 (46,2±8,0) | 27 (73,0±7,3) | |
| Гіпоехогенна строма | 2 (15,4±1,0) | 5 (12,8±5,3) | 3 (8,1±4,5) | |
| Гіперехогенна строма | 4 (30,7±12,8)
р1-3<0,05 |
7 (17,9±6,1) | 1 (2,7±2,7) | |
| Ізоехогенна строма | 7 (53,8±13,8) | 27 (69,2±7,4) | 32 (86,5±5,6) | |
| Глибокі щілиноподібні гіпоехогенні включення | 11 (84,6±10,0) | – | – | |
| Дрібні щілиноподібні включення | 2 (15,4±10,0) | 2 (5,1±3,5) | – | |
| Гетерогенний субектоцервікс | 9 (69,2±12,8) | 28 (71,8±7,2) | 8 (21,6±6,8) | |
| Гетерогенна строма | 6 (46,2±13,8) | 34 (87,2±5,3)
р2-1 <0,01 |
5 (13,5±5,6) | |
| Наботові кісти | 1 (7,7±7,4) | 5 (12,8±5,3) | 6 (16,2±6,0) | |
| Субектоцервікальні кісти неправильної форми | 3 (23,1±11,7) | 11 (28,2±7,2) | – | |
| Субектоцервікальні кісти з дрібнодисперсною суспензією | 2 (15,4±10,0) | 27 (69,2±7,4) | – | |
| Субендоцервікальні кісти з дрібнодисперсною суспензією | 1 (7,7±7,4) | 23 (59,0±7,9)
р2-1 <0,001 |
– | |
| Нерівні контури ендоцервіксу | 3
(23,1±11,7) |
28 (71,8±7,2)
р2-1 <0,001 |
– | |
| Кісти строми з дрібнодисперсною суспензією | 1 (7,7±7,4) | 21 (53,8±8,0)
р2-1<0,001 |
– | |
| Васкуляризація субектоцервіксу | слабка | 28 (71,8±7,2) | 7 (53,8±13,8) | 37 (66,1±6,3) |
| помірна | 11 (28,2±7,2) | 2 (15,4±10,0) | – | |
| Васкуляризація субендоцервіксу | слабка | 21 (53,8±8,0) | 5 (38,5±13,4) | 24 (64,9±7,8) |
| помірна | 18 (46,2±8,0) | 6 (46,2±13,8) | 11 (29,7±7,5) | |
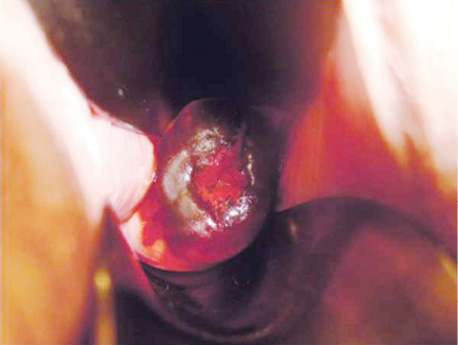
Збільшення ехогенності цервікальної строми при CIN I спостерігалося в 4 (30,7±12,8%) випадків, що недостовірно частіше, ніж при інших непухлинних ураженнях шийки матки. Різниця була достовірною (р<0,05) тільки у разі зіставлення з групою порівняння. Глибокі щілиноподібні гіпоехогенні включення було зареєстровано тільки у пацієнтів з CIN I — в 11 (84,6±10,0%) випадків (рис. 1–3). Гетерогенна структура цервікальної строми спостерігалася в 6 (46,2±13,8%) випадків CIN I, достовірно частіше, ніж у групі порівняння (р <0,01). У діагностиці CIN I чутливість трансвагінальної ехографії становила 81,8%, специфічність — 50,0%, точність — 76,9% (рис. 4).
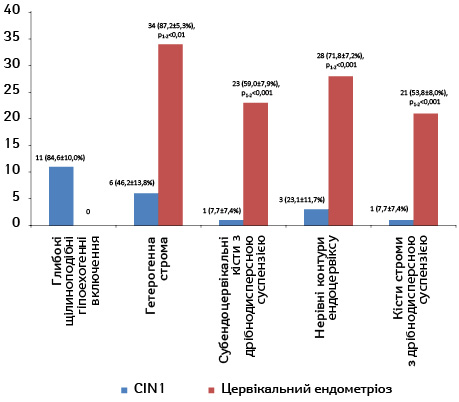
Гетерогенна структура цервікальної строми найчастіше спостерігалася в групі пацієнтів з ендометріозом шийки матки (34 випадки — 87,2±5,3%), потім у пацієнтів з CIN I (6 випадків — 46,2±13,8%), р< 0,01).
Субектоцервікальні кісти з дрібнодисперсною суспензією з високою вірогідністю (р<0,001) частіше відмічали у пацієнтів з цервікальним ендометріозом (27 випадків — 69,2±7,4%), ніж в інших групах.
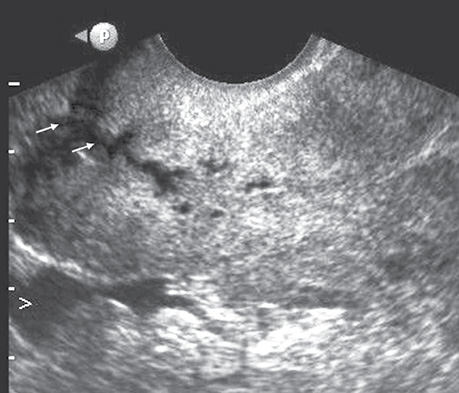
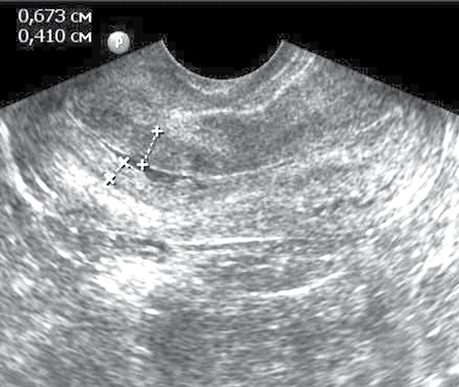
Субендоцервікальні кісти (23 випадки — 59,0±7,9%) і нерівні контури ендоцервіксу (28 випадків — 71,8±7,2%), а також кісти строми шийки матки з суспензією частіше спостерігалися у жінок з ендометріозом шийки матки (рис. 5), ніж в інших групах (р <0,001).
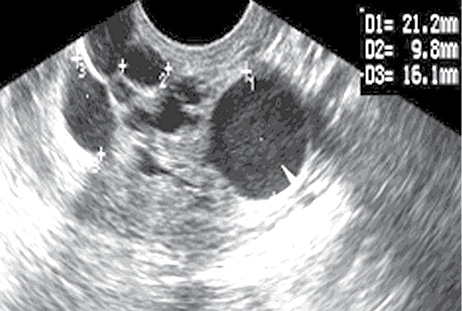
Ехографічні параметри структури шийки матки при ендоцервікальній гіперплазії представлені в табл. 2. Вивчено наступні ультразвукові симптоми: цервікальний М-ехо, контури ендоцервіксу, особливості дилатації шийного каналу, ехогенність, ехоструктура і васкуляризація ендоцервіксу, наявність кальцифікації і кістозних порожнин в ендоцервіксі. Середнє значення шийного М-ехо у пацієнток із залозистою гіперплазією — 8,4±1,1 мм (р <0,05), з аденоматозною гіперплазією — 11,7±1,3 мм (р<0,001), у групі порівняння — 5,7±0,6 мм.
| Ехографічнийпараметр | Ендоцервікальна гіперплазія | Група порівняння,
n=37 |
||
| залозиста,
n=23 |
аденоматозна,
n=8 |
|||
| Цервікальне M-ехo, мм | 8,4±1,1
р2-1<0,05 р2-4<0,05 |
11,7±1,3
р3-2 <0,05 р3-1 1 <0,001 р3-4 <0,001 |
5,7±0,6 | |
| M-ехo <8 мм | 3 (13,0±7,0) | – | 37 (100,0±1,6) | |
| M-ехo — 8,1–10,0 мм | 18 (78,3±8,6)
р<0,001 |
2 (25,0±15,3) | – | |
| M-ехo >10 мм | 2 (8,7±5,9) | 6 (75,0±15,3)
р<0,001 |
– | |
| Чіткі контури ендоцервіксу | 21 (91,3±5,9) | 7 (87,5±11,7) | 32 (86,5±5,6) | |
| Нечіткі контури ендоцервіксу | 2 (8,7±5,9) | 1 (12,5±11,7) | 5 (13,5±5,6) | |
| Рівномірна дилатація цервікального каналу | 19 (82,6±7,9)
р2-1<0,001 р2-3 <0,05 |
3 (37,5±17,1) | – | |
| Нерівномірна дилатація цервікального каналу | 4 (17,4±7,9) | 5 (62,5±17,1)
р3-2 <0,05 |
– | |
| Гіперехогенний ендоцервікс | 3 (13,0±7,0) | 1 (12,5±11,7) | – | |
| Ізоехогенний ендоцервікс | 15 (65,2±9,9) | 2 (25,0±15,3) | 24 (64,9±7,8) | |
| Гіпоехогенний ендоцервікс | 5 (21,8±8,6) | 5 (62,5±17,1) | 12 (32,4±7,6) | |
| Гетерогенний ендоцервікс | 12 (52,2±10,4) | 6 (75,0±15,3) | 4 (10,8±5,1) | |
| Ендоцервікальні кісти округлої форми <2,0 мм | 4 (17,4±7,9) | 5 (62,5±17,1)
р<0,05 |
– | |
| Кальцифікація ендоцервіксу | 3 (13,0±7,0) | 1 (12,5±11,7) | – | |
| Кальцифікація субендоцервіксу | 2 (8,7±5,9) | – | 1 (2,7±2,7) | |
| Васкуляризація ендоцервіксу | слабка | 14 (60,9±10,2) | 2 (25,0±15,3) | 32 (86,5±5,6) |
| помірна | 9 (39,1±10,2) | 6 (75,0±15,3)
р<0,05 |
6 (16,2±6,1) | |
| посилена | – | – | – | |
| Васкуляризація субендоцервіксу | слабка | 12 (52,2±6,9) | 1 (12,5±11,7) | 25 (67,6±7,7) |
| помірна | 11 (47,8±6,9) | 7 (87,5±11,7)
р<0,01 |
12 (32,4±7,7) | |
| посилена | – | – | – | |
Ми розподілили значення М-ехо на 3 градації: <8 мм, 8,1–10 мм, >10 мм. Серед пацієнтів із залозистою гіперплазією ендоцервіксу значення M-ехо в межах 8,1–10,0 мм було зареєстровано у 18 (78,3±8,6)% випадків, що значно (р<0,001) більше, ніж в інших групах (рис. 6–7). М-ехо шийки матки понад 10 мм у 2 (8,7±5,9%) випадків було зареєстровано у жінок із залозистою гіперплазією, у 6 (75,0±15,3%) — з аденоматозною гіперплазією (р<0,001).
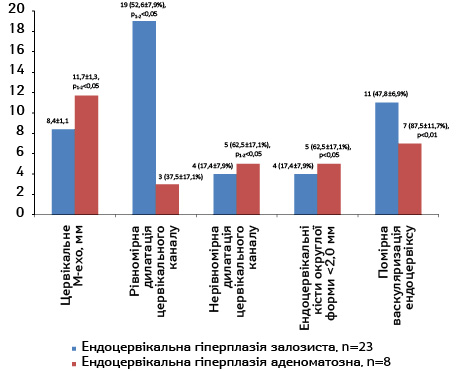
Рівномірна дилатація цервікального каналу при залозистій гіперплазії ендоцервіксу (82,6±7,9%) спостерігалася значно частіше (р<0,05), ніж при аденоматозній гіперплазії — (37,5±17,1%). Нерівномірне розширення каналу шийки матки при аденоматозній гіперплазії спостерігалося в 5 (62,5±17,1%), а при залозистій гіперплазії ендоцервіксу — в 4 (17,4±7,9%) випадків (р<0,05).
Ендоцервікальні кісти округлої форми невеликого розміру (<2,0 мм) достовірно частіше реєструвалися (р<0,05) при аденоматозній гіперплазії (31 випадок — 59,6±6,8%). Ступінь ендоцервікальної і субендоцервікальної васкуляризації було класифіковано як легкий, помірний і тяжкий. Помірну ендоцервікальну і субендоцервікальну васкуляризацію було значно частіше відзначено (р<0,05 і р<0,01) в обстежених з аденоматозною гіперплазією (6 випадків — 75,0±15,3% і 7 випадків — 87,5±11,7%).
Обговорення
Ендометріоз є поширеним багатовогнищевим гінекологічним захворюванням, яке проявляється в репродуктивному віці, часто викликаючи хронічний біль у ділянці таза і безпліддя [7]. За даними S. Wang (2011), ендометріоз шийки матки спостерігається у 0,11–2,4% пацієнтів. Він може бути поверхневим (включаючи внутрішню шийку матки) або глибоким (включаючи зовнішню третину шийки матки). Патогенез цервікального ендометріозу не з’ясований, але він, ймовірно, є результатом травматичного руйнування слизової оболонки, що дозволяє імплантувати відторгнені фрагменти ендометрію. Поверхневий ендометріоз шийки матки може бути безсимптомним, випадково виявленою гістологічною знахідкою у жінок [9]. Водночас ендометріоз шийки матки може також проявлятися у вигляді шийної маси з симптомами тазового болю або аномальною вагінальною кровотечею. Ультразвукова картина цервікального ендометріозу різноманітна: від складної кістозної маси до появи твердого вогнища з розширенням у парацервікальній тканині, що може мати схожість з лейоміомою, поліпами і раком та потребує диференційної діагностики [13].
Дифузна гіперплазія епітелію ендоцервіксу зазвичай є неспецифічною зміною слизової оболонки цервікального каналу і виявляється випадково. Гіперплазія може супроводжуватися виділеннями з піхви, що часто спостерігається у жінок, які приймають препарати прогестогену для контрацепції [14]. При ультразвуковому дослідженні або магнітно-резонансній томографії гіперплазія проявляється збільшенням товщини слизової оболонки цервікального каналу або його складчастістю. Дифузний характер змін у слизовій оболонці цервікального каналу дозволяє диференціювати ендоцервікальну гіперплазію від вогнищевих уражень ендоцервіксу [15].
Висновки
Для залозисто-фіброзної форми гіперплазії ендоцервіксу характерні цервікальне М-ехо в межах 8,1–10,0 мм, слабка васкуляризація; для аденоматозної гіперплазії — цервікальне М-ехо в межах 10–13 мм, неоднорідна структура ендоцервіксу, помірна васкуляризація; для цервікального ендометріозу — гетерогенна структура строми шийки матки за рахунок кістозних порожнин з дисперсною суспензією, відсутністю розмежування ендоцервіксу і строми; для CIN I — глибокі щілиноподібні гіпоехогенні включення на слизовій оболонці зовнішнього зіва та перехідній зоні шийки матки.
Інформація щодо конфлікту інтересів: відсутній.
Список використаної литератури
1. Pallipady, A., Illanthody, S., Vaidya, R., Ahmed, Z., Suvarna, R., & Metkar, G. (2011). A Clinico-Morphological spectrum of the Non-neoplastic lesions of the uterine cervix at AJ Hospital Mangalore. Journal of Clinical and Diagnostic Research, 5(3), 546–550.
2. Vural, F., Sanverdi, I., Coskun, A. D., Kusgöz, A., & Temel, O. (2015). Large nabothian cyst obstructing labour passage. Journal of Clinical and Diagnostic Research, 9(10), QD06–QD07. doi: 10.7860/JCDR/2015/15191.6630.
3. Nwachokor, F. N., & Forae, G. C. (2013). Morphological spectrum of non-neoplastic lesions of the uterine cervix in Warri, South-South, Nigeria. Nigerian Journal of Clinical Practice, 16(4), 429–432. doi: 10.4103/1119-3077.116883.
4. Vijayakumar, S., Sinha, P., & Krishnamurthy, D. (2021). Histomorphological Spectrum of Cervical Lesions in a Rural Hospital. Cureus, 13 (9), e18293. doi : 10.7759/cureus.18293.
5. Feng, Y. K., Peng, Y., Zhu, L., & Niu, X. Y. (2015). Relationship of human Papillomavirus subtypes and multiple infections with different cervical precancerous diseases in Sichuan Province. Sichuan Da Xue Xue Bao Yi Xue Ban, 46(3), 422–425.
6. Boaventura, C. S., Rodrigues, D. P., Silva, O. A. C., Beltrani, F. H., de Melo, R. A., Bitencourt, A. G., … Chojniak, R. (2017). Evaluation of the indications for performing magnetic resonance imaging of the female pelvis at a referral center for cancer, according to the American College of Radiology criteria. Radiologia Brasileira, 50(1), 1–6. doi: 10.1590/0100-3984.2015.0123.
7. Chamié, L. P., Blasbalg, R., Pereira, R. M., Warmbrand, G., Serafini, P. C. (2011). Findings of pelvic endometriosis at transvaginal US, MR imaging, and laparoscopy. Radiographics, 31(4), E77–100. doi: 10.1148/rg.314105193.
8. Arruda, M.S., Camargo, M.M.A., & Camargo, Jr.H.S.A. (2010). Endometriose profunda: aspectos ecográficos. Femina, 38: 367–32.
9. Wang, S., Li, X. C., & Lang, J. H. (2011). Cervical endometriosis: clinical character and management experience in a 27-year span. American Journal of Obstetrics and Gynecology, 205(5), 452.e1–e5. doi: 10.1016/j.ajog.2011.06.070.
10. Guerriero, S., Condous, G., van den Bosch, T., Valentin, L., Leone, F. P., van Schoubroeck, D., … Timmerman, D. (2016). Systematic approach to sonographic evaluation of the pelvis in women with suspected endometriosis, including terms, definitions and measurements: a consensus opinion from the International Deep Endometriosis Analysis (IDEA) group. Ultrasound in Obstetrics & Gynecology, 48(3), 318–332. doi: 10.1002/uog.15955.
11. Oliveira, J. G. A., Bonfada, V., Zanella, J. F. P., & Coser, J. (2019). Transvaginal ultrasound in deep endometriosis: a pictorial essay. Radiologia Brasileira, 52(5), 337–341. doi: 10.1590/0100-3984.2018.0019.
12. Liao, S. Y., Rodgers, W. H., Kauderer, J., Darcy, J. K., Darcy, K. M., Carter, R., … Stanbridge, E. J. (2013). Endocervical glandular neoplasia associated with lobular endocervical glandular hyperplasia is HPV-independent and correlates with carbonic anhydrase-IX expression: a Gynaecological Oncology Group Study. British Journal of Cancer, 108(3): 613–620. doi: 10.1038/bjc.2012.578.
13. Kwek, J. W., H’ng, M. W., Chew, S. H., & Tay, E. H. (2010). Florid polypoid endometriosis of the cervix with left ureteric obstruction: a mimic of cervical malignancy. Ultrasound in Obstetrics & Gynecology, 36(2), 252–254. doi: 10.1002/uog.7635.
14. Bin Park, S., Lee, J. H., Lee, Y. H., Song, M. J., & Choi, H. J. (2010). Multilocular cystic lesions in the uterine cervix: broad spectrum of imaging features and pathologic correlation. American Journal of Roentgenology, 195(2), 517–523. doi: 10.2214/AJR.09.3619.
15. He, Y., Ding, N., Xue, H. D., Jin, Z., Sun, H., & Cao, J. (2014). Cyclic changes of the female reproductive system in young and middle-aged women during the menstrual cycle: an initial 3T MRI study based on T2 3D-space sequence. Retrieved from https://dx.doi.org/10.1594/ecr2014/C-0497.
Адреса для листування:
Абдуллаєв Різван Ягубович
61000, м. Харків, вул. Амосова, 58
Харківська медична академія післядипломної освіти
E-mail: rizvanabdullaiev@gmail.com
Сorrespondence:
Abdullaiev Rizvan Yagubovich
58 Amosova Str., Kharkiv, 61000
Kharkiv Medical Academypostgraduate education
E-mail: rizvanabdullaiev@gmail.com














Leave a comment