Циторедуктивная резекция почки в лечении метастатического почечно-клеточного рака
Стаховский Э.А., Войленко О.А., Вукалович П.С., Витрук Ю.В., Стаховский А.Э., Котов В.А.
Резюме. В статье представлены результаты лечения 115 больных метастатическим почечно-клеточным раком. Изучена функция почек, определены показания и оценена эффективность циторедуктивной резекции почки. Доказано, что циторедуктивная резекция почки обеспечивает достоверное улучшение очистительной функции организма за счет максимального сохранения функционирующей паренхимы почки и повышает 2-летнюю выживаемость больных метастатическим почечно-клеточным раком на 29,2% по сравнению с нефрэктомией (р<0,02) при сохранении основных преимуществ циторедукции.
 Введение
Введение
Почечно-клеточный рак (ПКР) занимает десятое место по уровню заболеваемости среди всех злокачественных образований и составляет до 2%. При этом у 30% пациентов при первичной диагностике определяются отдаленные метастазы, а продолжительность жизни этих больных, как правило, не превышает 12 мес [1]. Риск наличия метастазов напрямую коррелирует с размером первичной опухоли: он практически отсутствует при размере меньше 3 см и значительно повышается у опухолей размером более 7 см в диаметре [2]. Циторедуктивная нефрэктомия в комбинации с таргетной терапией на сегодняшний день являются стандартным подходом к лечению и демонстрируют эффективность в увеличении продолжительности жизни пациентов по сравнению с консервативной иммунной или таргетной терапией у пациентов с метастатическим ПКР [3, 4]. Доказано, что парциальная резекция почки является онкологически эквивалентным оперативным вмешательством в сравнении с радикальной нефрэктомией при лечении локализированных форм ПКР [5]. С другой стороны, было показано, что снижение клубочковой фильтрации (КФ) у пациентов после нефрэктомии напрямую связано с развитием хронической почечной недостаточности (ХПН), повышением риска развития сердечно-сосудистой патологии и летального исхода [6, 7]. Таким образом, проведение парциальной нефрэктомии у пациентов с отдаленными метастазами ПКР может улучшить отдаленные результаты за счет сохранения количества функциональных нефронов. Кроме того, проведение таргетной терапии противопоказано при наличии ХПН. В свою очередь, cохранение функции почки при резекции может улучшить переносимость таргетной и системной терапии, направленной на борьбу с метастатическим заболеванием.
Исходя из вышесказанного, целью работы было изучение функции почек, определение показаний и оценка эффективности резекции почки у больных с метастатическим ПКР.
Материалы и методы
Клиническому анализу подвергнуты 115 больных метастатическим ПКР, которым в период с 2008 по 2012 г. проводили обследование и лечение в научно-исследовательском отделении пластической и реконструктивной онкоурологии. Мужчин было 80 (69,6%), женщин — 35 (30,4%). Возраст больных колебался от 26 до 79 лет, в среднем — 56,3±8,9 года. Длительность заболевания от момента появления первых проявлений в среднем составила 19,6±8,6 мес.
Наряду с общеклиническими и лабораторными методами обследования всем больным в обязательном порядке проводили мультиспиральную компьютерную томографию (КТ) с болюсным контрастированием. Определение функционального состояния почек проводили с помощью динамической нефросцинтиграфии по уровню суммарной КФ. Остеосцинтиграфия проводилась в случае повышения уровня сывороточной щелочной фосфатазы и при болевых проявлениях в костях. КТ головного мозга выполняли при наличии неврологической симптоматики. Диагностические мероприятия предусматривали установление локализации и распространенности опухолевого процесса, анатомо-функциональные изменения в мочевыводящей системе и почках.
В зависимости от проведенного вида лечения все пациенты распределены в 3 группы: в первую группу вошли 76 (66,1%) пациентов, которым проведена циторедуктивная нефрэктомия; во вторую — 24 (20,9%) пациента, которым проведена циторедуктивная резекция почки с опухолью. 15 (13%) пациентов отказались от хирургического вмешательства и получили имунную или таргетную терапию.
Нами сделано сравнение исходных данных в группах по полу, возрасту, стадии первичной опухоли, суммарной функции почек и размерам опухоли (табл. 1)
Таблица 1 Сравнительная оценка исходных данных по полу, возрасту, стадии и размерах первичной опухоли, суммарной функции почек в группах
| Показатель | Циторедуктивная нефрэктомия, n=76 | Циторедуктивная резекция почки, n=24 | Достоверность | |
|---|---|---|---|---|
| Возраст | 57±7,8 | 54,8±10,9 | t-test; р>0,4 | |
| Пол | мужчина | 50 (65,8%) | 19 (79,2%) | x2=1,65; р=0,43 |
| женщина | 26 (34,2%) | 5 (20,8%) | ||
| Стадия первичнойопухоли (Т) | Т1 | 18 (23,7%) | 12 (50%) | x2=6,04; р=0,11 |
| Т2 | 23 (30,3%) | 5 (20,8%) | ||
| Т3 | 21 (27,6%) | 4 (16,7%) | ||
| Т4 | 14 (18,4%) | 3 (12,5%) | ||
| КФ (суммарно) | 87,0±18,5 | 82,6±21,6 | t-test; р>0,4 | |
| Размер опухоли | 88,8±34,3 | 67,3±27,0 | t-test; р<0,01 | |
Представленные в табл. 1 данные свидетельствуют об отсутствии статистически достоверной разницы в группах сравнения по полу, возрасту, стадии заболевания и суммарной функции почек до проведения оперативного вмешательства. При этом статистически достоверной была разница в размерах опухоли, она была меньше в группе, подвергшейся циторедуктивной резекции почки, и в среднем составила 67,3±27,0 мм.
С целью объективизации показаний к резекции почки во всех случаях нами проводилось определение нефрометрии по общепринятой методике R.E.N.A.L. score [8], результаты представлены в табл. 2.
Таблица 2 Нефрометрический индекс (R.E.N.A.L. score) в группах сравнения
| Нефрометрический индекс (R.E.N.A.L. score) | Циторедуктивная нефрэктомия, n=76 (%) | Циторедуктивная резекция почки, n=24 (%) |
|---|---|---|
| Низкий (4–6 баллов) | 5 (6,6) | 5 (20,8) |
| Средний (7–9 баллов) | 28 (36,8) | 7 (29,2) |
| Высокий (10–12 баллов) | 43 (56,6) | 12 (50) |
| Достоверность | x2=4,16; р>0,12 | |
Как видно из табл. 2, статистически достоверной разницы в показателях нефрометрии по группам сравнения выявлено не было. Таким образом, представленные данные в равной степени свидетельствовали о возможности проведения резекции почки в обеих группах сравнения, что послужило поводом для разработки новых показателей, по которым можно более четко определить показания к циторедуктивной резекции почки.
В процессе обработки результатов КТ одним из основных показателей было определение объема функционирующей почки на стороне поражения.
Поскольку в большей части случаев опухоль почки, почка и пораженный опухолью участок почки имеют вид трехосевого эллипсоида, мы использовали формулу вычисления объема эллипсоида для определения объема почки, опухоли и опухолевого поражения почки:
V=(4π/3)×abc, где [9] (1)
V — объем эллипсоида; π — константа, равна 3,14; a, b, c — полуоси трехосевого эллипсоида.
При экзофитном характере роста опухоли верхней точкой отсчета при определении опухолевого поражения почки служит начало опухолевого врастания в почку, нижней — окончание, медиальным краем — медиальный край опухоли, латеральным — мнимый край самой почки (рис. 1). При эндофитном характере роста опухоли краем опухолевого поражения почки будет край самой опухоли (рис. 2).
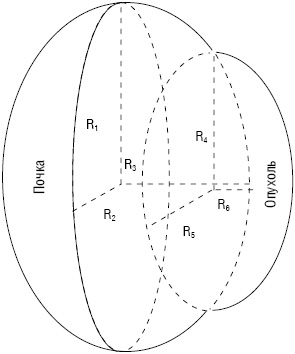
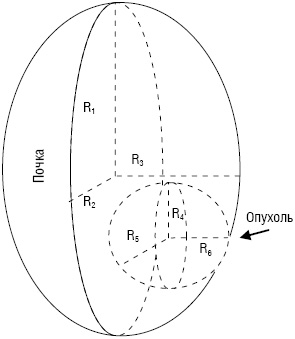
Процент здоровой паренхимы почки вычисляем по формуле:
SV=[1—(Vопухолевого поражения почки / Vпочки)]×100% [9] (2)
Приняв во внимание данные рис. 1, 2 и проведя математические расчеты, получаем формулу для вычисления процента здоровой паренхимы почки:
SV=(1—R4×R5×R6/R1×R2×R3)×100%, где [10] (3)
SV — объем функционирующей почки; R1 — радиус длины почки; R2 — радиус ширины почки; R3 — радиус толщины почки; R4 — радиус длины опухолевого поражения почки; R5 — радиус ширины опухолевого поражения почки; R6 — радиус толщины опухолевого поражения почки.
Результаты и их обсуждение
В результате проведенного обследования во всех 115 случаях диагностировано наличие отдаленных метастазов ПКР, при этом вторичное поражение легких выявлено в 64 (55,7%) случаях, костей скелета — 48 (41,7%), надпочечника — 12 (10,4%), отдаленных лимфоузлов — 12 (10,4%) и печени — у 9 (7,8%) пациентов. Размеры первичной опухоли почки варьировали от 21 до 170 мм и в среднем составили 77,5±32,7 мм, при этом в 99 (86,1%) случаях размер превышал 4 см (Т1а).
В 16 (16%) случаях вычислить объем функционирующей паренхимы не представлялось возможным из-за тотального поражения почки опухолевым процессом. В остальных случаях наличие сохраненной паренхимы почки определяло тактику лечения. В зависимости от размеров опухоли, ее локализации и процента функционирующей паренхимы почки у 24 (24%) пациентов была выполнена циторедуктивная резекция почки, у 76 (76%) — циторедуктивная нефрэктомия. Распределение объема функционирующей паренхимы почки в группах сравнения представлено в табл. 3.
Таблица 3 Объем функционирующей паренхимы почки в группах сравнения
| Объем функционирующей паренхимы почки | Циторедуктивная нефрэктомия, n=76 (%) | Циторедуктивная резекция почки, n=24 (%) |
|---|---|---|
| >85% | 1 (1,3) | 3 (12,5) |
| 84–70% | 12 (15,8) | 12 (50) |
| 69–55% | 17 (22,4) | 9 (37,5) |
| <55% | 46 (60,5) | |
| Достоверность | x2=30,7; р<0,001 | |
Предоставленные данные свидетельствуют о достоверно более меньшем объеме функционирующей паренхимы почки в группе пациентов, которым проведена циторедуктивная нефрэктомия, что может использоваться как один из методов определения показаний к резекции почки, который, как показало наше исследование, более точный, чем R.E.N.A.L. score [8].
В выборе метода лечения ведущую роль играл не размер опухоли, а объем функционирующей паренхимы. Наличие достаточного количества клеток паренхимы почки при сохраненной функции позволяет в последующем использовать другие виды лечения: таргетную, иммунную, химиотерапию и др. Именно с целью профилактики ХПН нами внедрена циторедуктивная резекция почки. Показаниями к данному виду лечения у 24 больных были:
- количество клеток паренхимы почки на стороне поражения больше 55%;
- отсутствие в анамнезе гематурии;
- отсутствие тромба в почечной вене.
У 5 (20,8%) больных опухоль размещалась в верхнем полюсе, у 4 (16,6%) — в нижнем, у 15 (62,5%) — распространялась на среднюю часть. Резекция верхнего полюса почки во всех случаях сопровождалась адреналэктомией.
Особый научный интерес представила сравнительная оценка функционального состояния почек до и после операции в обеих группах, которую мы определяли по уровню КФ с помощью динамической нефросцинтиграфии (табл. 4).
Таблица 4 Сравнительная оценка уровня суммарной КФ до и после операции в обеих группах
| КФ (суммарно) | Циторедуктивная нефрэктомия, n=76 (%) | Циторедуктивная резекция почки, n=24 (%) | Достоверность |
|---|---|---|---|
| До операции, мл/мин | 87,0±18,5 | 82,6±21,6 | t -test; р=0,54 |
| 3 мес после операции, мл/мин | 61,1±9,9 | 75,1±18,3 | t-test; р<0,02 |
| Достоверность | t-test; р<0,0001 | t-test; р=0,32 |
Представленные в табл. 4 данные свидетельствуют об отсутствии достоверной разницы в уровне КФ в обеих группах сравнения до операции. В послеоперационный период в группе, подвергшейся циторедуктивной нефрэктомии, уровень КФ составил 61,1±9,9 мл/мин, что было достоверно ниже, чем в группе пациентов, у которых провели циторедуктивную резекцию почки, — 75,1±18,3 мл/мин соответственно. В свою очередь при сравнении до- и послеоперационных показателей суммарной КФ в группе пациентов, подвергшихся резекции почки, статистически достоверного снижения не отмечено. Напротив, при проведении циторедуктивной нефрэктомии отмечено снижение уровня КФ до пограничных с ХПН значений — 61,1±9,9 мл/мин. Такие результаты заставили нас провести анализ количества больных с ХПН (уровень КФ ниже 60 мл/мин), результаты представлены в табл. 5.
Таблица 5 Количество пациентов с ХПН в группах сравнения до и после оперативного вмешательства
| КФ (суммарно)<60мл/мин | Циторедуктивная нефрэктомия, n=76 (%) | Циторедуктивная резекцияпочки, n=24 (%) |
|---|---|---|
| До операции | 7 (9,2) | 2 (8,3) |
| После операции | 14 (18,4) | 2 (8,3) |
Как видно из табл. 5, в группе пациентов, подвергшихся циторедуктивной нефрэктомии, количество пациентов с ХПН увеличилось в 2 раза (с 9,2 до 18,4%). Напротив, в группе пациентов, которым выполнена циторедуктивная резекция почки, их количество не изменилось и составило 8,3%. Представленные данные свидетельствуют о максимальном сохранении функции почек при проведении циторедуктивной резекции, что обеспечивает улучшение общей очистительной функции организма и приводит к повышению качества жизни больных метастатическим ПКР при сохранении основных преимуществ циторедукции.
Основной задачей лечения пациентов онкологического профиля было и остается увеличение продолжительности жизни, поэтому неизменный интерес вызывает исследование выживаемости больных метастатическим ПКР. В представленном исследовании, учитывая короткий срок наблюдения, нам удалось отследить уровень 2-летней выживаемости пациентов в обеих группах, результаты представлены на рис. 3 и табл. 6.
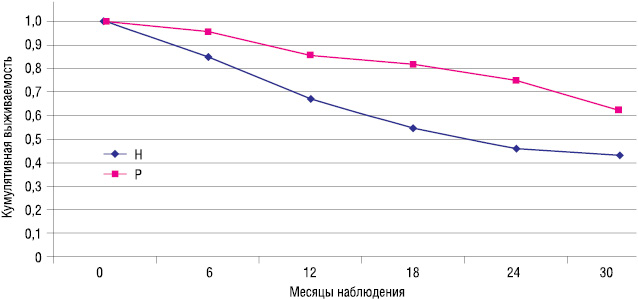
Таблица 6 Выживаемость пациентов в группах сравнения
| Циторедуктивная нефрэктомия, n=76 | Циторедуктивнаярезекция почки, n=24 | Достоверность | |
|---|---|---|---|
| Медиана выживаемости (мес) | 21,2 | Не достигнута | р < 0,02 |
| 2-летняя выживаемость, % | 45,8 | 75,0 | р < 0,02 |
Как видно из табл. 6 в группе больных, которым проведена циторедуктивная нефрэктомия, медиана выживаемости составила 21,2 мес, а 2-летняя выживаемость — 45,8%, при этом в группе больных, подвергшихся циторедуктивной резекции почки, медиана выживаемости по истечении 2 лет достигнута не была, при этом 2-летняя выживаемость составила 75% (р<0,02).
В заключение хотелось бы отметить, что проведение циторедуктивной резекции почки у больных метастатическим ПКР доказало свою эффективность в увеличении продолжительности жизни пациентов по сравнению с нефрэктомией, что в первую очередь обусловлено сохранением максимального количества клеток функционирующей паренхимы почки, что упреждает возникновение ХПН. В свою очередь, сохранение функции почки может расширить возможности хирургического удаления метастазов, повысить эффективность и улучшить переносимость таргетной, иммунной или химиотерапии, направленных на борьбу с метастатическим заболеванием. Кроме того, отсутствие ХПН является важным фактором в снижении уровня инвалидизации пациентов и повышении качества их жизни.
Выводы
Показанием к циторедуктивной резекции почки в лечении больных метастатическим ПКР является сохранение больше 55% паренхимы почки на стороне поражения при условии отсутствия тромба в почечной вене и прорастания опухоли в лоханку.
Циторедуктивная резекция почки обеспечивает достоверное улучшение очистительной функции организма за счет максимального сохранения функционирующей паренхимы почки.
Циторедуктивная резекция почки повышает 2-летнюю выживаемость больных метастатическим ПКР на 29,2% по сравнению с нефрэктомией (р<0,02) при сохранении основных преимуществ циторедукции.
Оценка нефрометрических показаний с определением объема функционирующей паренхимы почки при ПКР позволяет выбрать адекватный вид оперативного вмешательства.
Литература
- Song C., Bang J.K., Park H.K., Ahn H. (2009) Factors influencing renal function reduction after partial nephrectomy. J. Urol., 181(1): 48–53.
- Thompson R.H., Hill J.R., Babayev Y. et al. (2009) Metastatic renal cell carcinoma risk according to tumor size. J. Urol., 182(1): 41–5.
- Ljungberg B., Cowan N.C., Hanbury D.C. et al. (2010) European Association of Urology Guideline Group. EAU guidelines on renal cell carcinoma: the 2010 update. Eur. Urol., 58(3): 398–406
- Flanigan R.C., Mickisch G., Sylvester R. et al. (2004) Cytoreductive nephrectomy in patients with metastatic renal cancer: a combined analysis. J. Urol., 171(3): 1071–6.
- Antonelli A., Ficarra V., Bertini R. et al. members of the SATURN Project — LUNA Foundation. (2012) Elective partial nephrectomy is equivalent to radical nephrectomy in patients with clinical T1 renal cell carcinoma: results of a retrospective, comparative, multi-institutional study. BJU Int., 109(7): 1013–8.
- Huang W.C., Levey A.S., Serio A.M. et al. (2006) Chronic kidney disease after nephrectomy in patients with renal cortical tumours: a retrospective cohort study. Lancet Oncol., 7(9): 735–40.
- Go A.S., Chertow G.M., Fan D. et al. (2004) Chronic kidney disease and the risks of death, cardiovascular events, and hospitalization. N. Engl. J. Med., 351(13): 1296–305.
- Kutikov А., Uzzo R.G. (2009) The R.E.N.A.L. nephrometry score: a comprehensive standardized system for quantitating renal tumor size, location and depth. J. Urol., 182(3), 844–853.
- Стаховський Е.О., Головко Т.С., Вітрук Ю.В. та ін. (2011) Особливості діагностики та фактори прогнозу нирково-клітинного раку: метод. рекомендації, К: 35 с.
- Фихтенгольц Г.М. (1959) Курс дифференциального и интегрального исчисления. М.: ГИФМЛ, 2: 150 с.
Циторедуктивна резекція нирки в лікуванні метастатичного нирково-клітинного раку
Резюме. У статті представлено результати лікування 115 хворих на метастатичний нирково-клітинний рак. Вивчено функцію нирок, визначено показання та оцінено ефективність циторедуктивної резекції нирки. Доведено, що циторедуктивна резекція нирки забезпечує достовірне покращення очисної функції організму за рахунок максимального збереження функціонуючої паренхіми та підвищує 2-річну виживаність хворих на метастатичний нирково-клітинний рак на 29,2% порівняно з нефректомією (р<0,02) при збереженні основних переваг циторедукції.
Ключові слова: нирково-клітинний рак, резекція нирки, розмір пухлини, функція нирки.
Cytoreductive resection in treatment of metastatic kidney cancer
Summary. Article represents the treatment results of 115 patients with metastatic kidney cancer. Indications and efficacy of cytoreductive kidney resection was assessed along with study of kidney function. It was shown that cytoreductive nephrectomy improves cleansing body function, preserving the maximum of functional kidney parenchyma with all other benefits of cytoreduction . 2-year overall survival was shown to be 29,2% higher than in the group of cytoreductive complete nephrectomy (p<0,02).
Key words: clear cell carcinoma, kidney resection, partial nephrectomy, tumor size, kidney function.














Leave a comment