Суміщена технологія ОФЕКТ/КТ в діагностиці, стадіюванні та диференційній діагностиці злоякісних та доброякісних уражень легені
Кундин В.Ю., Сатир М.В., Новерко И.В.
Резюме. У статті представлено можливості однофотонної емісійної комп’ютерної томографії (ОФЕКТ) та ОФЕКТ/КТ у діагностиці, визначенні стадії раку легені (РЛ), а також у диференційній діагностиці доброякісних та злоякісних утворень у легені. Використання ОФЕКТ та ОФЕКТ/КТ з Tc-MIBI у хворих на РЛ дозволяє визначити та візуалізувати не тільки первинну пухлину, але й медіастинальні лімфатичні вузли, уражені метастатичним процесом. Це дозволяє більш точно оцінити поширеність РЛ та його стадію.
Резюме. В статье представлены возможности однофотонной эмиссионной компьютерной томографии (ОФЭКТ) и ОФЭКТ/КТ в диагностике, стадировании рака легкого (РЛ), а также в дифференциальной диагностике доброкачественных и злокачественных образований в легком. Использование ОФЭКТ и ОФЭКТ/КТ с 99mTc-MIBI у больных РЛ позволяет выявить и визуализировать не только первичную опухоль, но и метастатически пораженные медиастинальные лимфатические узлы, что дает возможность более точно оценить распространенность РЛ и стадию процесса.
Введение
 Рак легкого (РЛ) — наиболее распространенная злокачественная опухоль в мире: ежегодно диагностируют приблизительно 1,2 млн новых случаев. Согласно данным Национального канцер-регистра Украины, заболеваемость РЛ в 2011 г. среди мужчин составляла 13 305 случаев в год (20,2% всех злокачественных новообразований), а среди женщин — 3108 (4% всех злокачественных новообразований) [1].
Рак легкого (РЛ) — наиболее распространенная злокачественная опухоль в мире: ежегодно диагностируют приблизительно 1,2 млн новых случаев. Согласно данным Национального канцер-регистра Украины, заболеваемость РЛ в 2011 г. среди мужчин составляла 13 305 случаев в год (20,2% всех злокачественных новообразований), а среди женщин — 3108 (4% всех злокачественных новообразований) [1].
Приблизительно у 30% больных опухоль выявляют на I или II стадии, у 15–20% — на IIIА стадии (опухоль может быть потенциально резектабельной), тогда как у остальных на момент диагностирования опухоль нерезектабельна, в IIIВ стадии или имеет отдаленные метастазы (IV стадия). Учитывая то, что от стадии зависят выживаемость и тактика лечения, чрезвычайно важно точно определить стадию РЛ [9].
Процедура определения стадии включает проведение компьютерной томографии (КТ) органов грудной клетки с целью установления распространенности первичной опухоли, а также точной оценки состояния медиастинальных лимфатических узлов [2, 4, 8, 9]. Чувствительность и специфичность КТ для медиастинального стадирования РЛ являются достаточно низкими (73 и 60%) и базируются на размерах лимфатических узлов. Самую высокую чувствительность отмечают при размере лимфатических узлов от 25 мм и выше. Погрешность при определении фактора N1, 2 до лечения больных достигает 36–38% [3, 5, 7].
Учитывая высокую заболеваемость и смертность от РЛ в индустриально развитых странах, а также то, что у многих больных заболевание впервые выявляют на поздних стадиях, внедрение новых диагностических методов, которые позволили бы снизить смертность за счет диагностирования РЛ на более ранних стадиях, на современном этапе является весьма актуальной задачей.
Широкое внедрение в клиническую практику методов радионуклидной диагностики обусловлено сочетанием высокой точности получаемых результатов с физиологичностью, простотой, атравматичностью проводимых исследований, отсутствием аллергических реакций на вводимые радиофармпрепараты (РФП), низкой, по сравнению с рентгенологическими исследованиями, лучевой нагрузкой [4, 6].
Целью нашего исследования явилось изучение возможностей использования однофотонной эмиссионной компьютерной томографии (ОФЭКТ) и совмещенной технологии ОФЭКТ/КТ в диагностике и стадировании РЛ, а также в дифференциальной диагностике доброкачественных и злокачественных образований в сложных диагностических случаях, когда стандартные методы диагностики не дают полной информации.
Материалы и методы исследования
Обследован 21 пациент с объемными образованиями в грудной полости — 6 женщин и 15 мужчин в возрасте от 49 до 72 лет (средний возраст — 61,2±5,8 года).
У 9 пациентов диагностирован центральный РЛ, у 6 — периферический РЛ, еще у 6 отмечали наличие полостных участков в легких, которые требовали проведение дифференциальной диагностики между доброкачественным (инфекционным) и злокачественным процессами. У 6 больных выполнена ОФЭКТ, у 15 пациентов — ОФЭКТ/КТ грудной полости.
Предварительно проведена КТ. Данные радионуклидного метода сопоставляли с данными КТ, а также результатами интраоперационного гистологического исследования. У 8 пациентов диагностирована аденокарцинома, у 6 — плоскоклеточный рак, у 2 — крупноклеточный рак, у 3 — туберкулома, у 1 — абсцесс легкого и у 1 больного метастатическое поражение легких.
ОФЭКТ и ОФЭКТ/КТ проводили на гамма-камере Infinia Hawkeye («GE»), объединяющей в себе 1-срезовый компьютерный томограф с гамма-камерой Infinia. При ОФЭКТ использовали коллиматор общего назначения, матрицу 128×128 пикселов, 60 проекций, экспозиция — 30 с на проекцию. При этом детектор гамма-камеры осуществлял оборот в 360° вокруг грудной клетки пациента. Рентгеновская КТ выполнена на 1-срезовом компьютерном томографе, электрическое напряжение — 140 кВ, сила тока — 2,5 мА, время томографирования — 2–5 мин, толщина слоя — 10 мм [3, 7].
Препарат Tc-MIBI приготовлен согласно инструкции производителя («Polatom», Польша) с использованием элюата Tc, полученного из генератора молибдена Mo, в качестве радиоактивной метки [2, 3]. Tc-MIBI вводили активностью 370–555 МБк болюсно в локтевую вену. Через 30 мин после инъекции пациентам проводили ОФЭКТ органов грудной клетки.
По данным ОФЭКТ с помощью программных средств системы Xeleris выполняли реконструкцию аксиальных, фронтальных и сагиттальных срезов распределения Tc-MIBI в органах грудной полости. Распределение РФП оценивали на всех срезах ОФЭКТ и ОФЭКТ/КТ, просматривая их последовательно (толщина шага при ОФЭКТ составляла 0,4–0,8 см, при КТ — 1,0 см).
При анализе полученных сцинтиграмм изучали характер накопления РФП в легких и средостении, оценивали коэффициент относительного накопления Tc-MIBI в пораженной области по сравнению с окружающими тканями (фоном) и симметричными участками контралатерального легкого [7].
Результаты и их обсуждение
При проведении ОФЭКТ и ОФЭКТ/КТ у 15 пациентов на аксиальных и фронтальных срезах четко визуализировались участки повышенной фиксации РФП. При периферическом РЛ такие очаги имели округлую или овальную форму с более или менее четкими контурами. Коэффициент соотношения очаг/фон достигал 200% и более, которые совпадали с выявленными новообразованиями на КТ.
На рис. 1 представлена сцинтиграмма пациентки Г., 60 лет, с диагнозом: рак левого легкого T1N0–1M0. Цель сцинтиграфии с Tc-MIBI — уточнение стадии заболевания (поражения лимфатических узлов средостения) для определения тактики лечения. Заключение: единичное образование нижней доли левого легкого (XV сегмент). Участков патологической фиксации РФП (в том числе в средостении) не выявлено, что соответствует стадии T1N0M0.

При центральном РЛ патологический очаг имел облаковидную или овальную форму с нечеткими неровными контурами и достаточно высоким процентом включения РФП (250–400%). На рис. 2 а, б представлены сцинтиграммы пациентки П., 30 лет, с диагнозом: очаговые образования правого легкого и средостения (случайная находка при рентгенографии органов грудной полости). За результатами КТ не было возможности отдифференцировать первичное образование от метастатического поражения легких. Данные бронхографии и бронхоскопии не дали достаточной информации.
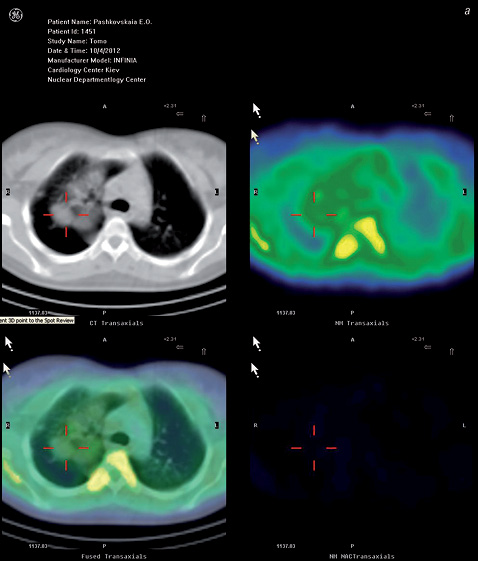
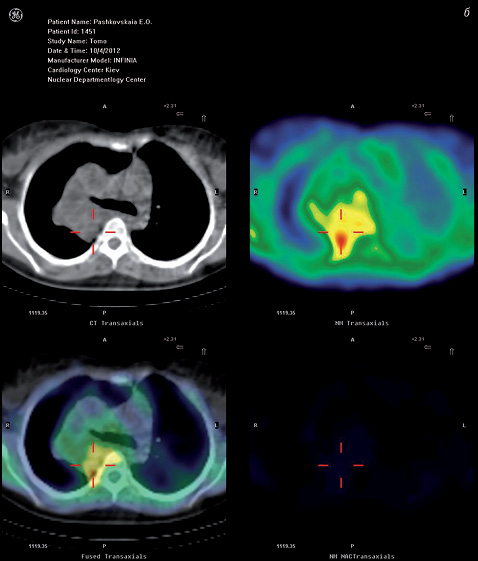
Пациентке была предложена медиастиноскопия с целью получения гистологического материала и выявления природы образования, но она отказалась.
Таким образом, с помощью клинического и рентгенологического методов не удалось дифференцировать инфекционный процесс от первичного или метастатического поражения легких.
Сцинтиграфия с Tc-MIBI: зона неоднородной патологически повышенной фиксации РФП в правом легком и средостении, соответствующая очагам, выявленным на КТ. Заключение: злокачественное поражение легких (подтверждено гистологическим методом, по данным бронхоскопии с биопсией в одной из клиник Германии — крупноклеточный РЛ).
Вторым важным направлением сцинтиграфии легких с Tc-MIBI является определение поражения патологическим процессом медиастинальных лимфатических узлов (рестадирование РЛ). Поражение лимфатических узлов традиционно оценивают при рентгеновской КТ или медиастиноскопии. Тем не менее чувствительность и специфичность КТ довольно низкая и базируется на размерах лимфатических узлов, а медиастиноскопия довольно инвазивный и не всегда безопасный метод диагностики. Поэтому при стадировании РЛ одним из важных диагностических методов является сцинтиграфия.
У 6 пациентов с РЛ выявлены участки повышенной фиксации РФП в проекции лимфатических узлов средостения (на КТ — лимфатические узлы >1 см), при этом соотношение очаг/фон составляло 200–250%. По данным ОФЭКТ/КТ, у этих пациентов оценивали состояние лимфатических узлов (уровень фиксации РФП), определяли их размер, локализацию и наличие конгломератов.
На рис. 3 а, б представлены сцинтиграммы пациента М., 75 лет, с диагнозом: периферическое очаговое образование левого легкого (подозрение на РЛ). Цель сцинтиграфии с Tc-MIBI — уточнение природы заболевания и его распространенности. Заключение: очаговое образование XIII сегмента верхней доли левого легкого (см. рис. 3 а) с вовлечением лимфатических узлов средостения и корней легких с обеих сторон (см. рис. 3 б), что соответствует стадии T1N3Mх.
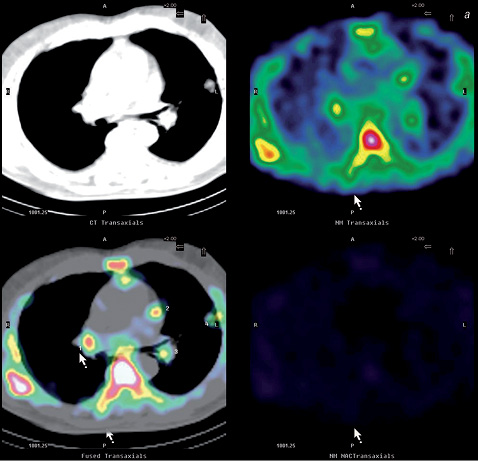
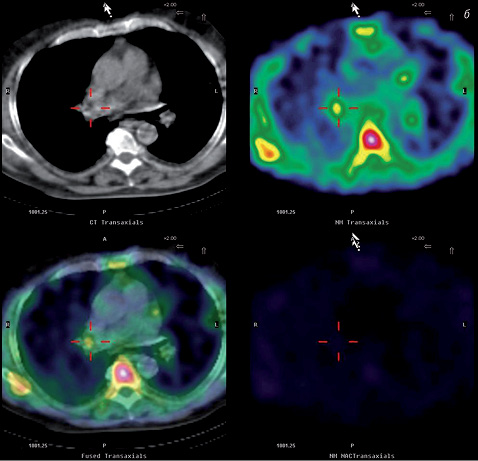
Анализируя полученные результаты, можно сделать вывод о том, что КТ позволяла выявить увеличенные лимфатические узлы средостения, оценить их локализацию и структуру, однако не давала возможности установить природу выявленных в них изменений. ОФЭКТ и ОФЭКТ/КТ у данной группы пациентов позволяла определить не только первичную опухоль, но и медиастинальные лимфатические узлы, пораженные метастатическим процессом, что способствовало более точной оценке регионарной распространенности опухоли и проведению дифференциальной диагностики между доброкачественным и злокачественным процессами.
Таким образом, ОФЭКТ с Tc-MIBI является чувствительным неинвазивным методом для оценки вовлеченности медиастинальных лимфатических узлов при предоперационном стадировании РЛ. Его диагностическая точность значительно превышает КТ и позволяет избежать инвазивных процедур, таких как медиастиноскопия. Итак, у всех пациентов с РЛ диагноз подтвержден при ОФЭКТ и ОФЭКТ/КТ грудной полости с Tc-MIBI.
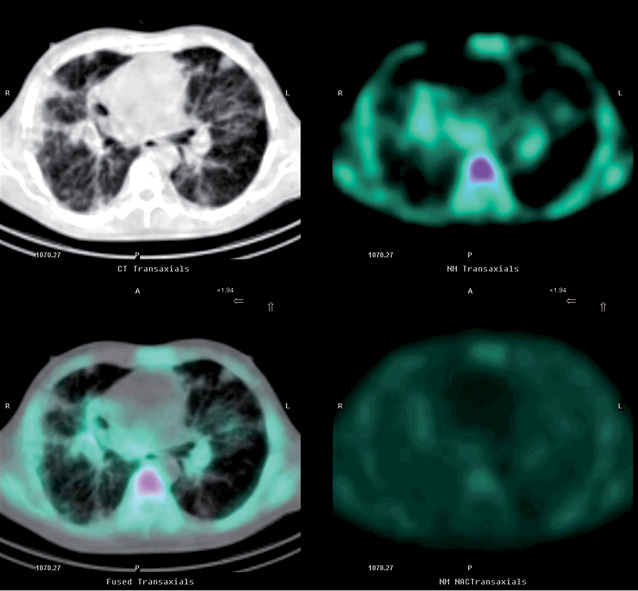
У 4 пациентов уровень фиксации РФП в подозрительных участках не превышал фоновой активности, соотношение очаг/фон составляло 110–130%. У 4 из них подтвержден инфекционный процесс (3 — туберкулома, 1 — абсцесс легкого). На рис. 4 представлена ОФЭКТ-сцинтиграмма пациента Х., 70 лет, с диагнозом: острый абсцесс верхней доли правого легкого. Цель сцинтиграфии с Tc-MIBI — дифференциальная диагностика с РЛ. С помощью сцинтиграфии участков патологической фиксации в проекциях обоих легочных полей не выявлено. Заключение: сцинтиграфических признаков злокачественного очагового образования легких не выявлено.
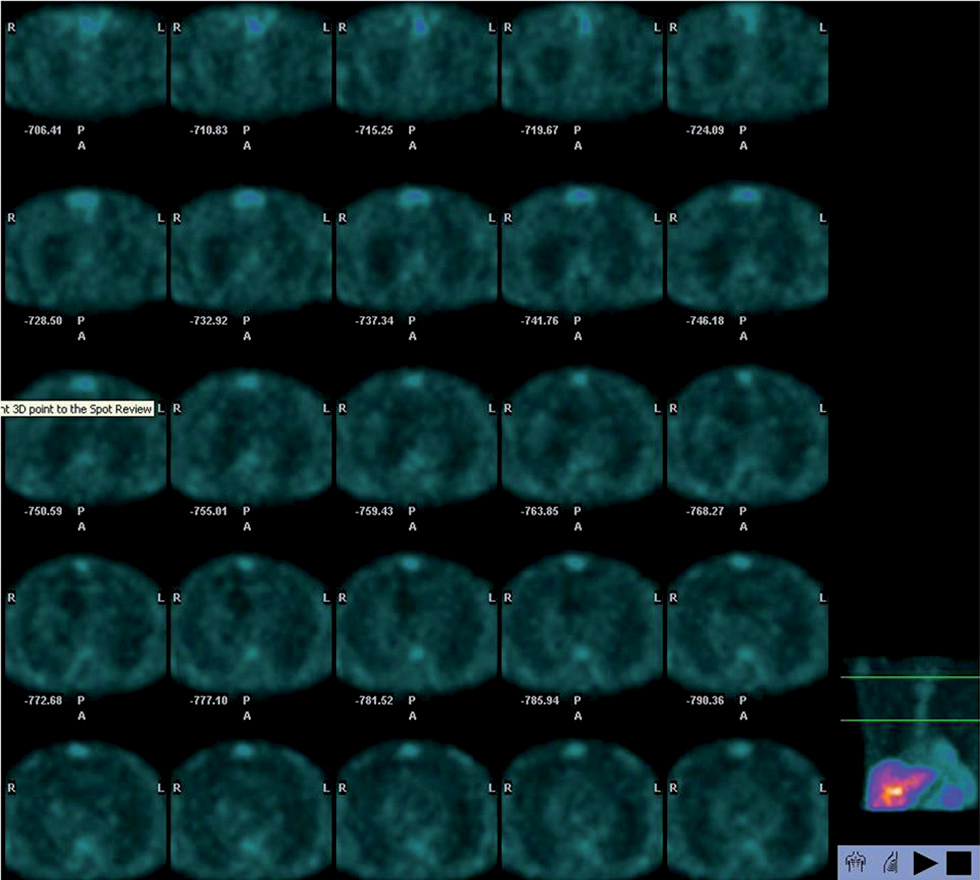
Высокую информативность данной методики отмечают и при метастатическом поражении легких. Так, на рис. 5 представлена сцинтиграмма пациента Ц., 56 лет, с диагнозом: рак желудка. Метастатическое поражение легких. В анамнезе — туберкулез легких (2010 г.). Клиническим и рентгенологическим методами не удалось дифференцировать инфекционный процесс от метастатического поражения легких. Сцинтиграфия с Tc-MIBI: множественные участки патологической фиксации РФП в обоих легких, соответствующие очагам, выявленным при КТ. Заключение: множественное метастатическое поражение легких.
Выводы
Использование ОФЭКТ и ОФЭКТ/КТ с Tc-MIBI у больных РЛ позволяет выявить и визуализировать не только первичную опухоль, но и метастатически пораженные медиастинальные лимфатические узлы, что предоставляет возможность более точно оценить распространенность РЛ и его стадию. В сложных диагностических случаях для дифференциации инфекционного и опухолевого поражения легкого сцинтиграфия является методом выбора в каждом конкретном случае.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Бюлетень Національного канцер-реєстру № 13 (2012) Рак в Україні, 2010–2011, Київ.
2. Величко С.А., Фролова И.Г., Рудык Т.Е. (2011) Оценка распространенности рака легкого при КТ и сцинтиграфии с технетрилом. Сиб. онкол. журн., 2: 18–19.
3. Кундин В.Ю., Сатыр М.В., Новерко И.В. (2012) Применение технологий ОФЭКТ и ОФЭКТ/КТ для диагностики и определения операбельности рака легких. Променева діагностика, променева терапія, 2–3: 140–141.
4. Рак легкого (2009) П. Лориган (ред.). ООО «Рид Элсивер», Москва, 196 с.
5. Фролова И.Г., Барышева Е.В., Усов В.Ю. и др. (2001) Однофотонная эмиссионная компьютерная томография с Tc-МИБИ (технетрилом) и рентгеновская компьютерная томография в диагностике рака легкого. Медицинская радиология и радиационная безопасность, 46 (3): 34–38.
6. Kim S.J., Kim I.J., Kim Y.S. (2012) Characterization of solitary pulmonary nodules using double phase Tc-methoxyisobutylisonitrile scan: Comparsion of visual and quantitative analyses. Thoracic cancer, 12 (3): 40–47.
7. Nikoletic K., Lucic S., Peter A. et al. (2011) Lung Tc-MIBI scintigraphy: impact on diagnosis of solitary pulmonary nodule. Bosnian Journal of Basic Medical Sciences, 11(3): 175–179.
8. Sobic-Saranovic D., Pavlovic S., Jovanovic D. et al. (2008) Assessment of non-small cell lung cancer viability and necrosis with three radiopharmaceuticals. Hell. J. Nucl. Med., 11(1): 16–20.
9. Yamamoto Y., Nishiyama Y., Satoh K. et al. (1998) Comparative study of technetium-99m-sestamibi and thallium-201 SPECT in predicting chemotherapeutic response in small cell lung cancer. J. Nucl. Med., 39 (9): 1626–29.














Leave a comment